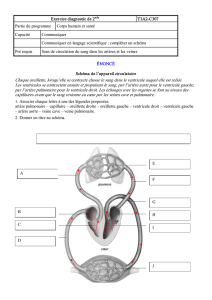
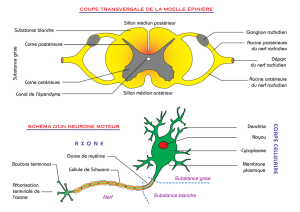
Atlas interactif de neuroanatomie clinique
Atlas photographique
2e édition

Chez le même éditeur
Pratique de l’EEG, bases neurophysiologiques, principes d’interprétation et de prescription, par J. Vion-Dury, F. Blanquet.
Collection Abrégés de médecine. 2008, 224 pages.
Manuel d’EEG de l’adulte, Veille et sommeil, par C.Hausser-Hauw. Collection Monographies de neurologie. 2007, 352 pages.
Atlas de neurosciences humaine de Netter, par D.Felten, R.Jozefowicz, traduit par N.Kubis. 2e édition 2011, 456pages.
Les Nerfs crâniens, par D.Doyon, J.-P.Francke, K.Marsot-Dupuch, F.Benoudiba. 2eédition 2006, 304pages.
Conductions nerveuses: techniques, pièges, solutions, par P.Seror. 2005, 224 pages.
Tumeurs cérébrales: du diagnostic au traitement, par J.Philippon. 2004, 304 pages.

Atlas interactif de neuroanatomie
clinique
Atlas photographique
Laurent Thines
Laurent Tatu
Frédéric Lemarchand
Avec la collaboration de:
Marc Baroncini, Denys Fontaine, Jean-Paul Francke, Jean-Pierre Pruvo
2e édition

DANGER
LE
PHOTOCOPILLAGE
TUE LE LIVRE
Ce logo a pour objet d’alerter le lecteur sur la menace que représente pour l’avenir de l’écrit, tout particulièrement
dans le domaine universitaire, le développement massif du « photo-copillage ». Cette pratique qui s’est généralisée,
notamment dans les établissements d’enseignement, provoque une baisse brutale des achats de livres, au point que
la possibilité même pour les auteurs de créer des œuvres nouvelles et de les faire éditer correctement est aujourd’hui
menacée.
Nous rappelons donc que la reproduction et la vente sans autorisation, ainsi que le recel, sont passibles de poursuites.
Les demandes d’autorisation de photocopier doivent être adressées à l’éditeur ou au Centre français d’exploitation du
droit de copie: 20, rue des Grands-Augustins, 75006 Paris. Tél. 01 44 07 47 70.
Tous droits de traduction, d’adaptation et de reproduction par tous procédés, réservés pour tous pays.
Toute reproduction ou représentation intégrale ou partielle, par quelque procédé que ce soit, des pages publiées dans le présent
ouvrage, faite sans l’autorisation de l’éditeur est illicite et constitue une contrefaçon. Seules sont autorisées, d’une part, les reproductions
strictement réservées à l’usage privé du copiste et non destinées à une utilisation collective et, d’autre part, les courtes citations justifiées
par le caractère scientifique ou d’information de l’œuvre dans laquelle elles sont incorporées (art. L. 122-4, L. 122-5 et L. 335-2 du Code
de la propriété intellectuelle).
© 2016, Elsevier Masson SAS. Tous droits réservés
ISBN: 978-2-294-74694-9
e-ISBN: 978-2-294-74841-7
Elsevier MassonSAS, 62, rue Camille-Desmoulins, 92442Issy-les-Moulineaux cedex
www.elsevier-masson.fr

Liste des collaborateurs
V
Baroncini, Marc, praticien hospitalier, neurochirurgien,
clinique neurochirurgicale, centre hospitalier régional
universitaire, Lille.
Fontaine, Denys, professeur des universités–praticien hos-
pitalier, neurochirurgien, service de neurochirurgie, centre
hospitalier universitaire Pasteur, Nice.
Francke, Jean-Paul, professeur des universités, doyen de
la faculté de médecine Henri-Warembourg, laboratoire
d’anatomie, Lille.
Laurent, Emmanuel, infographiste, laboratoire d’anato-
mie, Besançon.
Lemarchand, Frédéric, manipulateur d’électroradiologie,
service de neuroradiologie, centre hospitalier régional
universitaire, Lille.
Pruvo, Jean-Pierre, professeur des universités, praticien hos-
pitalier, chef du service de neuroradiologie, centre hospita-
lier régional universitaire, Lille.
Tatu, Laurent, professeur des universités–praticien hospi-
talier, neurologue et anatomiste, centre hospitalier régio-
nal universitaire de Besancon, laboratoire d’anatomie,
Université de Franche-Compté.
Thines, Laurent, professeur des universités–praticien
hospitalier, neurochirurgien, centre hospitalier régional
universitaire de Université de Franche-compté.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
 118
118
 119
119
 120
120
 121
121
 122
122
 123
123
 124
124
 125
125
 126
126
 127
127
 128
128
 129
129
 130
130
 131
131
 132
132
 133
133
 134
134
 135
135
 136
136
 137
137
 138
138
 139
139
 140
140
 141
141
 142
142
 143
143
 144
144
 145
145
 146
146
 147
147
 148
148
 149
149
 150
150
 151
151
 152
152
 153
153
 154
154
1
/
154
100%