IMRT et Cancers du Cavum: Thèse sur l'Irradiation Modulée
Telechargé par
Khelifa Hamza

IRRADIATION PAR MODULATION D’INTENSITÉ (IMRT) DES CANCERS DU CAVUM Thèse N° :063 /18
M. Jihad ABBOU 1

IRRADIATION PAR MODULATION D’INTENSITÉ (IMRT) DES CANCERS DU CAVUM Thèse N° :063 /18
M. Jihad ABBOU 1
P
PL
LA
AN
N

IRRADIATION PAR MODULATION D’INTENSITÉ (IMRT) DES CANCERS DU CAVUM Thèse N° :063 /18
M. Jihad ABBOU 2
I
IN
NT
TR
RO
OD
DU
UC
CT
TI
IO
ON
N ........................................................................................................ 11
R
RA
AP
PP
PE
EL
LS
S ................................................................................................................... 13
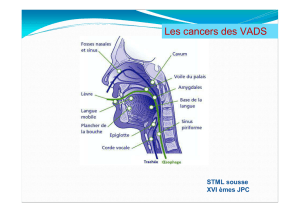
I. Anatomie Du Cavum ........................................................................................ 14
II. Modalité d’extension ....................................................................................... 29
M
MA
AT
TE
ER
RI
IE
EL
L
E
ET
T
M
ME
ET
TH
HO
OD
DE
ES
S .......................................................................................... 32
I. Cadre et période de l’étude : ........................................................................... 33
II. Critères d’inclusion et d’exclusion. .................................................................. 33
III. Méthode de recueil des données ................................................................... 33
IV. Définition des variables analysées ................................................................. 34
V. Analyse des données ....................................................................................... 34
VI. Considérations éthiques ............................................................................... 34
VII. Analyse statistique ....................................................................................... 34
VIII. Fiche d’exploitation ...................................................................................... 34
R
RE
ES
SU
UL
LT
TA
AT
TS
S .............................................................................................................. 35
I. Statistiques descriptives .................................................................................. 36
II. Données cliniques: .......................................................................................... 38
III. Étude anatomopathologique : ....................................................................... 39
IV. Données para clinique : ................................................................................ 40
V. Classifications : ............................................................................................... 41
VI. Données thérapeutiques : ............................................................................. 43
D
DI
IS
SC
CU
US
SS
SI
IO
ON
N ............................................................................................................. 47
I. Profil épidémiologique : ................................................................................... 48
1.Incidence ........................................................................................................ 48
2.Age: ................................................................................................................ 50
3. Répartition selon le sexe................................................................................. 50
II. Dépistage ........................................................................................................ 51
III. Examen clinique : ......................................................................................... 52
IV. Histopathologie ............................................................................................ 55

IRRADIATION PAR MODULATION D’INTENSITÉ (IMRT) DES CANCERS DU CAVUM Thèse N° :063 /18
M. Jihad ABBOU 3
V. Radiologie ....................................................................................................... 58
VI. Classification : .............................................................................................. 65
VII. Traitement : ................................................................................................. 70
1. But : ............................................................................................................... 70
2. Moyens thérapeutiques et indications : ........................................................... 70
3. Suivi Post thérapeutique pour un cancer du cavum. ......................................... 94
4. Evolution post thérapeutique ........................................................................ 101
VIII. Perspectives d’avenir .................................................................................. 103
C
CO
ON
NC
CL
LU
US
SI
IO
ON
N ......................................................................................................... 105
R
RE
ES
SU
UM
ME
ES
S ................................................................................................................ 107
A
AN
NN
NE
EX
XE
E ................................................................................................................. 113
B
BI
IB
BL
LI
IO
OG
GR
RA
AP
PH
HI
IE
E ....................................................................................................... 116

IRRADIATION PAR MODULATION D’INTENSITÉ (IMRT) DES CANCERS DU CAVUM Thèse N° :063 /18
M. Jihad ABBOU 4
Liste des Abréviations
AC : Doxorubicine et Cisplatine
ADN : Acide Désoxyribonucléique
ARN : Acideribonucléique
ASCO : American society of clinical oncology
BEC : Bléomycine, epirbucine et cisplatine
C- : Sans contraste
C+ : Avec contraste
CDDP : Cisplatine
CHU : Centre hospitalier universitaire
CTV : Volume tumoral anatomoclinique
EA : EarlyAntigen
EBER : ARN précoce du virus EB
EBNA : Antigène nucléaire du virus EB
EBV : Virus d'Epstein-Barr
F : Feminin
FEV : Forced expiratory volume
FSH : Hormone folliculostimulante
FU : Fluorouracil
GH : Growth hormone
GTV : Gross Tumor Volume
Gy : Gray
Hb : Habitant
HLA : Antigène leucocytaire humain
I : Nerf olfactif
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
 118
118
 119
119
 120
120
 121
121
 122
122
 123
123
 124
124
 125
125
 126
126
 127
127
 128
128
 129
129
 130
130
 131
131
1
/
131
100%