Publié le 10/04/2017
Vertiges et troubles de l’équilibre de
l'enfant
S. IMBAUD GENIEYS CEFON,
Paris
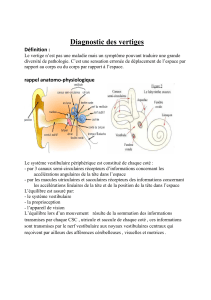
Une atteinte du vestibule doit être évoquée chez l’enfant en présence de vertiges ou de
troubles de l’équilibre mais également face à des troubles du tonus axial ou d’un retard de
marche, en cas d’atteinte auditive ou de syndrome malformatif. Le diagnostic de vertiges
est difficile à établir, les symptômes n’étant pas toujours bien décrits, souvent brefs et
rapidement compensés. C’est l’examen vestibulaire et otoneurologique adapté et réalisable
dès la naissance, qui permet d’orienter le diagnostic, complété si besoin par des examens
complé mentaires. Il est systématiquement demandé avant tout acte chirurgical intéressant
l’oreille moyenne ou interne.
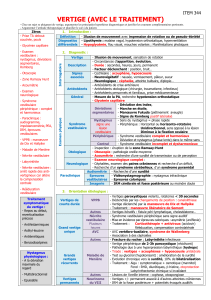
Les explorations vestibulaires
Ces explorations sont les mêmes que chez l’adulte mais elles doivent être adaptées chez le
petit enfant de moins de 5 ans. L’interrogatoire concerne le plus souvent l’entourage. On
évalue la durée des symptômes et leur fréquence, les facteurs déclenchants (traumatisme
crânien, sport, manœuvre favorisante) et les signes associés (fièvre, céphalées, etc.). Il est
important de connaître les étapes du développement postural de l’enfant, à rechercher dans
son carnet de santé : âge de tenue de tête entre 4 et 6 mois ; âge de tenue assise entre 6 et 8
mois ; âge de marche entre 12 et 15 mois. Il existe des variations individuelles mais un
décalage de 3 mois ou plus doit imposer la recherche de troubles centraux ou vestibulaires
périphériques. L’examen clinique chez l’enfant de moins de 5 ans est réalisé sur son aire de
jeu, l’examinateur étant assis sur le sol à son niveau et lui expliquant l’examen sur une poupée
afin de le rassurer. Sa participation est importante, donc pas de précipitation.
• Au préalable, la qualité de la marche ou de son tonus est évaluée, si possible en les
comparant à l’ouverture et à la fermeture des yeux. On s’assure de l’absence de torticolis (à
réévaluer après occlusion de chaque œil séparément visant à rechercher une paralysie du IV).

Une latérodéviation posturale orientera vers un déficit vestibulaire unilatéral, une ataxie les
yeux fermés vers une atteinte bilatérale. L’examen de la posture est pratiqué sur sol dur et sol
mou de manière à perturber la proprioception et à potentialiser les signes.
• L’examen oculomoteur est réalisé avec des stylos décorés de petits personnages : recherche
d’un gaze nystagmus (nystagmus provoqué par la fixation dans le regard excentré de 20° à 20
cm) ayant valeur d’atteinte centrale ; examen de la poursuite (régulière sinon évocatrice
d’atteinte cérébelleuse) ; test des saccades (hypermétrie en faveur d’une atteinte cérébelleuse)
; recherche de mouvements oculaires anormaux (flutter, opsoclonus, latéro- pulsion oculaire)
; évaluation de la motricité oculaire et d’une bonne inhibition du réflexe vestibulo-oculaire par
la fixation (possible dès 6 mois) ; recherche d’un trouble de la convergence.
• L’examen des paires crâniennes se poursuit par la recherche d’un trouble de l’olfaction (I),
la vision (II), l’oculomotricité (II, IV, VI), la sensibilité de la face (V), la motricité faciale
(VII), la contraction du voile et du pharynx, la déglutition (IX, X, XI), la motricité des épaules
(XI spinal) et la langue (XII).
• L’examen neurologiquerecherche dessignes d’atteinte cérébelleuse (dysmétrie à l’épreuve
doigt-nez, imprécision des gestes, adiadococinésie, réflexes ostéo-tendineux vifs, diffusés,
polycinétiques, signe de la roue dentée), une atteinte de la motricité, de la somesthésie, de la
sensibilité profonde, du tonus musculaire chez le jeune enfant, un signe de Babinski lors du
réflexe cutanéo-plantaire (flexion des orteils après l’acquisition de la marche, extension des
orteils avant l’acquisition de la marche).
• L’examen vidéonystagmoscopique est réalisé avec des lunettes de vidéonystagmoscopie
sans fil visant à éliminer la fixation (le nystagmus étant inhibé par la fixation). L’enfant est
positionné face à l’écran pour lui montrer ses jouets via la caméra de façon à ce que les
lunettes deviennent pour lui un jouet apprivoisé. On recherche :
– un nystagmus spontané (la secousse rapide bat du côté opposé au déficit) ;
– un nystagmus provoqué par la manœuvre du head shaking (visant à dévoiler un nystagmus
spontané déjà compensé) ;
– un nystagmus provoqué par la manœuvre de Dix et Hallpike (recherchant un vertige de
position) ;
– un nystagmus provoqué par la manœuvre de Valsalva (à la recherche de signes de fistule
périlymphatique).
Un Head-impulse test (HIT) est ensuite réalisé recherchant des signes de déficit sur un des 6
canaux testés.
Cet examen recherche une saccade de rattrapage lors du mouvement rapide de la tête dans
l’axe du canal étudié, l’enfant fixant un objet accroché à la blouse de l’examinateur face à lui
(possible dès 2 mois). La présence d’une saccade de rattrapage est en faveur d’une atteinte du
canal examiné. Cet examen sera secondairement enregistré chez l’enfant de plus de 5 ans
capable de garder son regard fixe sur une cible.
• L’examen otoscopique recherche un bouchon de cérumen, une otite séreuse, une
malformation de l’oreille externe ou moyenne.

• L’examen vidéonystagmographique permet d’évaluer le fonctionnement vestibulaire des
canaux semi-circulaires à haute fréquence (vidéo Head-impulse test : vHIT) et à basse
fréquence (épreuves caloriques) et la fonction sacculaire otolithique (Potentiels évoqués
sacculo-coliques myogéniques : PEOM) et utriculaire (mesure de la verticale visuelle
subjective).
Cet examen comprend :
– la recherche d’un nystagmus spontané ;
– les épreuves caloriques en stimulation froide puis chaude dont les résultats sont représentés
sur le papillon de Freyss, réalisables chez tous les enfants dès la naissance, les nystagmus
étant si possible enregistrés en fréquence et en vitesse, et toujours vérifiés en fréquence par un
compte de visu (figure 1) ;
– le test de la verticale subjective chez les enfants de plus de 5 ans (figure 2) ;
– le video Head-impulse test(vHIT) permet de tester les trois canaux semi-circulaires, sans
provoquer de vertige à la lumière(1) (figure 3);
– l’examen de l’oculomotricité (gaze nystagmus, saccades, poursuite) en binoculaire est
réalisé en attirant l’attention de l’enfant sur ses petits jouets en guise de cibles ;
– la recherche d’une bonne inhibition du réflexe vestibulo-oculaire par la fixation sur le
fauteuil rotatoire ;
– la recherche des Potentiels évoqués otolithiques sacculo-coliques myogéniques (PEOM)
pratiqués en l’absence d’otite séreuse par voie aérienne, sinon par voie osseuse.
• L’examen audiométrique est indispensable.

Migraines vestibulaires
Souvent confondus avec le vertige paroxystique bénin de l’enfant (VPBE), les migraines
vestibulaires ont des critères diagnostiques précis établis par la 3e édition de l’International
Classification of Headache Disorders (ICHD) :
A. au moins 5 épisodes incluant les critères C et D ;
B. une histoire de migraine avec ou sans aura ;
C. des symptômes vestibulaires d’intensité modérée ou sévère perdurant entre 5 minutes
et 72 heures ;
D. au moins 50 % des épisodes sont associés à au moins une des caractéristiques des
crises migraineuses :
a. céphalées avec au moins deux des caractéristiques suivants :
i. localisation unilatérale,
ii. caractère pulsatile,
iii. intensité modérée ou sévère,
iv. aggravée par une activité physique de routine ;
b. photophobie et phonophobie ;
c. aura visuelle. Les crises surviennent à tout âge. C’est la première cause de vertiges
chez l’enfant de plus de 6 ans (entre 11 et 38 % selon les études (2-7)). L’âge moyen est
de 13,6 ans (6). Les facteurs favorisant sont la fatigue, le stress et les contrariétés, les
insomnies, les troubles ophtalmologiques majorés par des stimulations visuelles
(télévision, jeux vidéo, portables), l’obésité, l’alimentation (chocolat, fromage, alcool,
fèves, choucroute, caféine, aspartame, viande fumée, glaces), les antécédents familiaux
dans 48 % des cas (6-8).
Le bilan vestibulaire (VNG, vHIT, PEO) et neurologique intercritique est normal. Il a parfois
été décrit des nystagmus spontanés en période de crises. La prise en charge consiste en un
traitement de fond associant de la relaxation, une prise en charge ophtalmologique et ortho
ptique, une éviction des facteurs
favorisants et un traitement de crise avec des antivertigineux (Tanganil®) et des antalgiques
(ibuprofène, voire triptans). Le traitement médicamenteux de fond, préconisé par certains si
les crises sont supérieures à 3 par mois, et ayant montré le plus d’efficacité(9) sont les
tricycliques (mais avec comme effets secondaires possibles une vision floue, des palpitations,
une somnolence, un allongement de QT à l’ECG nécessitant un ECG avant tout traitement) et
le topiramate (avec des effets secondaires en limitant la prescription : somnolence, troubles de
la mémoire, paresthésies, lithiase rénale). Le traitement médicamenteux de fond est
exceptionnel chez l’enfant, jamais prescrit dans mon expérience. •Vertige paroxystique bénin
Survenant dans la petite enfance, c’est la première cause de vertiges, entre 6 mois et 6 ans :
entre 11 et 39 % selon les études (4-7). Ce vertige dure quelques secondes à quelques
minutes, avec nausées et pâleur. Contrairement aux migraines vestibulaires, il n’y a pas de
symptômes migraineux. À l’arrêt de la crise, l’enfant reprend son activité comme si rien ne
s’était passé. Les crises disparaissent spontanément en quelques mois ou années avant 6 ans
ou peuvent évoluer vers des migraines de même que les autres symptômes épisodiques
associés aux migraines (crises de vomissements, douleurs abdominales et torticolis
paroxystique bénin)(10). Le bilan vestibulaire et neurologique intercritique est normal. On
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%