Service d’Oncologie Médicale
CHU de Béni-Messous
Dr. S. GOUAMI
Les urgences en cancérologie
1/ Introduction:
Cancer :
N’est pas forcément synonyme de mort rapide
Il y’a des possibilités de guérison
Longues survies fréquentes
Urgences:
Vitales (passer un cap)
Fonctionnelles (maintien de la qualité de vie, soulagement)
On appelle urgence oncologique, un événement aigu, pouvant rapidement menacer la vie du
malade, que cet événement soit en rapport direct ou indirect avec le cancer dont le patient est atteint
ou éventuellement être en rapport avec ses traitements.
Objectifs pédagogiques
Connaître les principales urgences en cancérologie
Savoir distinguer urgences réelles et complications de fin de vie
Comprendre l’intention de réanimation et de non- réanimation
2/ Les différentes urgences :
Métaboliques
Vasculaires
Osseuses
Respiratoires
Infectieuses
Psychiatrique
3/ Les urgences métaboliques :
Hypercalcémie
Hyponatrémie
Syndrome de lyse

3.1/ Hypercalcémie :
Le chapitre est déjà fait dans un cours
3.2/ Hyponatrémie :
Symptomatologie:
- Proportionnelle à la profondeur, à la rapidité d’installation.
- Somnolence, fatigue, confusion, convulsion.
Mécanismes les plus fréquents:
- SIADH: Secrétion inappropriée d’hormone antidiurétique
- Ex: cancer broncho-pulmonaire
- Traitement : restriction hydrique
- Etat préterminal des maladies graves:
- Excrétion exagérée de sel
- Pas de traitement
- Dilution:
- Œdèmes, ascites, épanchements pleuraux abondants
- Traitements symptomatiques (ponctions et diurétiques) et/ou étiologiques
3.3/ Syndrome de lyse tumorale :
On appelle ainsi le relargage rapide dans le sang de produits intracellulaires à la suite de la mort
d'une grande quantité de cellules cancéreuses en rapport avec l'efficacité du traitement.
Ce syndrome s'observe dans les cancers ayant une croissance tumorale rapide avec un turn-over
cellulaire important, une importante charge tumorale et une grande sensibilité à la
thérapeutique (essentiellement la chimiothérapie) : leucémies, lymphomes de haut grade,
cancer à petites cellules du poumon, myélomes, etc
Mécanisme :
L'acide urique est le produit de dégradation finale des acides nucléiques puriniques
dans l'urine, l'acidité du milieu transforme le sel sodique en acide urique, qui est peu soluble à
ce pH. Les cristaux provoquent une néphropathie par obstruction et secondairement une
insuffisance rénale.
En cas de nécrose cellulaire massive, on peut également observer une hyperkaliémie, une
hyperphosphatémie avec hypocalcémie ce qui fait craindre une arythmie cardiaque et la mort
subite.
Le syndrome urologique apparaît en général deux jours après le traitement cytotoxique
Facteurs de risque:
Grosse masse tumorale
IR préexistante, oligurie
LDH très élevés
Hyperuricémie préexistante
Grande chimiosensibilité

Traitement :
- Hyperhydratation:
- 2 à 3 L/m2
- 25% G5 et 75% de SSI
- Pas de K+, ni Phosphore, ni Ca
- +/- Diurétiques
- Alcalinisation: non recommandée actuellement
- Hypouricémiants:
Rasburicase (Fasturtec®) > Allopurinol
- Rasburicase efficace sur cristaux déjà formés, action plus rapide
- Mesures adjuvantes:
- Hyperkaliémie: Apport nul, chélateur, gluconate de calcium, insuline, alcalinisation, EER
- Hyperphosphatémie : Apport nul, chélateur (hydroxyde d’aluminium), EER si P>
3,2mmol/L
- Hypocalcémie : A supplémenter seulement si symptomatique
- Insuffisance rénale : si besoin EER
4/ Urgences vasculaires :
- Hémorragies
- Thromboses
- CIVD
- Syndrome cave supérieur
4.1/ Hémorragies :
Les hémorragies constituent la troisième cause de décès par cancer (après les conséquences de
l'invasion tumorale sur la fonction des organes, et l'infection), la seconde cause chez les malades
ayant une hémopathie maligne.
Les causes des hémorragies au cours du cancer sont multiples :
- Atteinte des vaisseaux sanguins (capillaires ou plus gros vaisseaux)
- Saignements en nappe ou petits vaisseaux favorisés par une thrombopénie (iatrogène ou non),
surtout en cas d'infection associée,
- Saignements favorisés par un taux anormalement bas des facteurs de coagulation
(coagulation intravasculaire).
4.2/ Thromboses : Le chapitre est déjà fait dans un cours
4.3/ CIVD :
Plusieurs causes impliquées :
- Invasion tumorale vasculaire
- Relargage de facteurs tissulaires tumoraux
- Activation des leucocytes et des plaquettes /emboles néoplasiques
- Activation directe de la prothrombinase
- Facteurs procoagulants propres ( ?).

4.3.1/ Signes cliniques :
Syndrome hémorragique :
- Purpura cutanéo-muqueux.
- Ecchymoses, épistaxis.
- Métrorragies, hématurie.
- Saignements en nappe (plaies opératoires).
Manifestations thrombotiques microcirculatoires :
- Ischémie périphérique, acrocyanose voire gangrène des extrémités.
- Manifestations neurologiques déficitaires, coma.
- Insuffisance rénale aiguë.
- Détresse respiratoire aiguë, œdème pulmonaire lésionnel.
Formes chroniques :
- Symptomatologie limitée à des ecchymoses ou des manifestations thrombo-emboliques.
4.3.2/ Diagnostic biologique :
Hypoplaquettose majeure
Diminution du taux de prothrombine
Allongement du temps de coagulation
Diminution du taux de fibrinogène
Place des D-Dimères
4.3.3/ Traitement :
Pas de traitement codifié
Dans la mesure du possible, traitement étiologique
Traitements symptomatiques :
- Choc, hypovolémie, insuffisance respiratoire aiguë, déséquilibre acido-basique, les différentes
défaillances viscérales associées.
- Transfusions plaquettaires et du plasma frais congelé si une intervention chirurgicale est
indispensable et si le syndrome hémorragique est au premier plan.
4.4/ Syndrome cave supérieur :
Résulte de l’obstruction à la circulation sanguine au niveau de la veine cave supérieure, d’origine
extrinsèque ou intrinsèque
4.4.1/ Etiologies :
Compression extrinsèque:
- Cancers broncho-pulmonaires · 60 à 89% selon les auteurs, avec une prédominance pour les
cancers à petites cellules
- LMNH, cancers du sein, tumeurs germinales médiastinales, thymomes…
- Métastases médiastinales d’un carcinome (rare)
Envahissement tumorale de la VCS
Cause intrinsèque :
- Thrombose de la VCS+++ : sur Voie centrale, ou par compression partielle.

4.4.2/ Signes cliniques :
Suspicion d’un syndrome cave supérieur devant:
- Œdème en pèlerine
- Cyanose
- Circulation collatérale thoracique
- Turgescence jugulaire
- Autres: myosis, hypotrophie de l’éminence hypothénar
- Congestion
- Gêne respiratoire: toux, dyspnée, oppression thoracique
- Signes neurologiques: céphalées, vertiges
Les signes sont accrus lors d’une antéflexion et d’un décubitus
4.4.3/ Traitement :
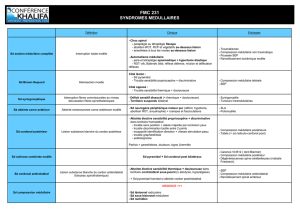
5/ Urgences osseuses :
- Syndrome de menace
- Fracture
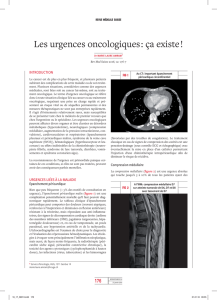
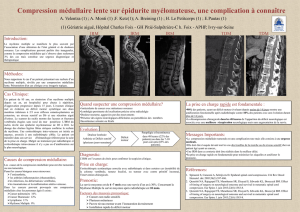
- Compression médullaire
5.1/ Syndrome de menace :
Fracture souvent précédées de douleurs osseuses : crescendo
Douleurs à l’effort : station debout, marche, port d'un objet, etc.
Indication de clichés : Précise l'état des corticales
Indications chirurgicales habituelles (préventives):
- Atteinte de la corticale > 2 à 3 cm
- Fût osseux atteint sur plus de 50% de sa largeur
- Ou lorsque la radiothérapie n'apporte aucun soulagement
 6
6
 7
7
 8
8
1
/
8
100%