Pneumocystose pulmonaire chez un jeune nourrisson traité par

Pneumocystose pulmonaire chez
un jeune nourrisson traité par
corticoïdes pour hémangiome
Dejode C, Glastre C, Bernd V
Service de pédiatrie
Centre hospitalier de la Région d’Annecy

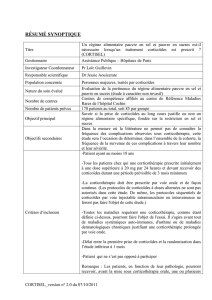
Sophie, née le 01/01/2007
• Hémangiome infantile de la paupière supérieure
• Évolution rapide vers la fermeture de l’œil à 1 mois
• Instauration d’une corticothérapie systémique
(CELESTENE : 2,5 mg/kg/j équivalent prednisone)
• Ouverture palpébrale sous traitement
• Syndrome cushingoïde important sans HTA
• Diminution rapide de la corticothérapie

Hospitalisée le 20/04/07
- âge = 3 mois 20 jours
- 2 mois 10 jours de corticothérapie
• Baisse de l’appétit depuis 10 jours
• Rhinite et toux sèche non fébrile depuis 3 jours
• Altération de l’état général
• CELESTENE (0,5 mg/kg/j équivalent prednisone)

Examen clinique d’admission
• T°= 37,4°C - FC= 170/min - FR = 40/min - TA = 88/56 mmHg
• SaO2 = 76 % en air ambiant, 97% sous 1,5 l/min d’O2
• Pâle, marbrée, extrémités chaudes
• Blockpnée. Auscultation cardio-pulmonaire normale
• Asthénie majeure mais réactive
• Douloureuse aux manipulations
• Fontanelle antérieure bombée

Examens complémentaires
• RP : normale
• GB = 15,7 G/l (11,4 G/l PNN) - Hb= 148 g/l - Plq= 533 G/l
• CRP = 7,6 mg/l
• pH = 7,32 - pCO2 = 46,6 mmHg - BE = - 2,4 mmol/l (sang veineux)
• Bactériologie (LCR, Hémoc, ECBU) : stérile
• Virologie (LCR, rhinopharynx) : adénovirus dans le pharynx
• FO : normal
• TDM cérébrale : normale
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%