Effets indésirables des corticoïdes

L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr M ANDREJAK - Corticothérapie
1
Corticothérapie substitutive et thérapeutique
1 Généralités
- Glucocorticoïdes (ou corticostéroïdes) physiologiques = hydrocortisone (cortisol)
synthèse 10 mg/j avec un rythme circadien (pic début de matinée et après repas,
rôle de la lumière) transport par la transcortine (CBG 80%), 20% = forme libre.
- Minéralocorticoïde physiologique = aldostérone
- Effets des glucocorticoïdes :
o Augmentent la glycémie, d’où leur nom
o Augmentent le catabolisme protéique
o Augmentent la lipolyse avec redistribution des graisses
o Stimulation des cellules souches hématopoïétiques, des ostéoclastes
o Effets généraux : défense vis à vis des « agressions » hormone du stress.
o Effets minéralocorticoïde : rétention hydrosodée, perte de K+
2 Glucocorticoïdes indiqués dans l'insuffisance surrénalienne
- Hydrocortisone :
- Avec régime normosodé chez l’adulte
- Indication :
o PO : ttt de l’insuffisance surrénale chronique (maladie d’Addison, après
surrénalectomie bilatérale, insuffisance ante hypophysaire)
o IV lente : ttt de l’insuffisance surrénale aigue + réhydratation iv
- EI :
o Pas d’EI si dose physiologique substitutive mais risque d’insuffisance
surrénale aigue à l’arrêt du ttt,
o Surdosage = signes d’hypercorticisme (prise de poids, obésité, HTA,
amyotrophie, hypoK, hyperglycémie…)
3 Minéralocorticoïdes indiqués dans l'insuff surrénalienne
- Fludrocortisone (Adixome®), Désoxycortone (Syncortyl®)
- Indications :
o Insuffisance surrénale chronique si associée à une insuffisance
minéralocorticoïde insuffisamment contrôlée par les glucocorticoïdes car
hypoTA et hypoNa
o Insuffisance surrénale aigu si fuite sodée persistante et en l’absence
d’hypokaliémie
o Ttt au long cours de l’hyperplasie congénitale des surrénales (déficit
enzymatique avec bloc de la synthèse des minéralocorticoïdes)
- EI : seulement si surdosage : hypoK avec rétention hydrosodée puis HTA
- Interactions déconseillées : torsadogènes : amiodarone, sotalol, neuroleptiques…

L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr M ANDREJAK - Corticothérapie
2
4 Anticortisoliques
- Métyrapone (Métopirone®)
- Mode d’action : Inhibiteur de la synthèse du cortisol et de l’aldostérone.
- Indications :
o Test à la métyrapone = exploration de la sécrétion d’ACTH dans l’exploration
des syndromes de Cushing,
o Ttt des Cushing tumoraux
5 Corticoïdes de synthèse
5.1 Molécules
- Utilisables par voie orale :
o Prednisone (Cortancyl®)
o Prednisolone (Solupred®, Hydrocortancyl®)
o Méthylprednisolone (Médrol®)
o Bétaméthasone (Betnesol®, Célestène®, Célestamine®)
o Dexaméthasone (Dectancyl®)
o Budésonide (Entocort®) utilisation limitée aux MICI pour un effet limité à la
muqueuse intestinale (Cf UE digestif L2)
- Utilisables par voie injectable pour action rapide :
o Méthylprednisolone = Solumédrol® : voie iv ou im
o Bétaméthasone = Célestène® injectable, Betnesol injectable : iv ou im
o Dexaméthasone = Soludécadron®
- Utilisables par voie injectable à effet retard :
o Bétaméthasone = Célestène chronodose®, Diprostène®
o Méthylprednisolone = Dépomédrol®
o Triamcinolone = Kénacort retard®

L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr M ANDREJAK - Corticothérapie
3
5.2 Pharmacocinétique
- Absorption :
o Prednisone (Cortancyl®) :
Absorption digestive rapide, bonne bio disponibilité (±80% PO)
Après absorption prednisone transformée en prednisolone,
o Prednisolone (Solupred®)
Moins bien absorbé que la prednisone, moins bonne biodisponibilité.
o Absorption sous forme d’esters pour la voie parentérale si application locale
(muqueuse, cutanée, articulaire) possibilité de diffusion dans l’organisme
(effets systémiques).
- Métabolisme : mal connu
o Les principales enzymes d’élimination hépatique de la prednisolone et de la
méthylprednisolone : 11β hydroxysteroïde deshydrogénase, 20 céto stéroïde
réductase et 6β –hydroxylation (voie quantitativement mineure mais
dépendante du cytochrome P450 3A4 (CYP3A4)).
- Elimination :
o Demi-vie d’élimination plasmatique de ces trois corticoïdes est superposable,
de l’ordre de 1,5 à 3,5 heures.
o Dérivés inactifs éliminés dans les urines.
- Interactions médicamenteuses :
o Augmentation du risque d’hypokaliémie si association à des médicaments
hypokaliémiants (ex : diurétiques)
o Augmentation des risques liés à l’hypokaliémie (torsade de pointe si
association avec des médicaments allongeant l’espace QT : digitaliques)
o Equilibre glycémique : réduction de l’effet des antidiabétiques
o Diminution de l’effet du lithium : Diminution de la lithiémie par augmentation
clairance rénale du lithium
o Diminution de l’effet des corticoïdes :
Si association à des inducteurs enzymatiques (ex : rifampicine)
Si administration avec des pansements gastriques
o Augmentation du risque d’effets indésirables :
Si association à des inhibiteurs enzymatiques
5.3 Effets indésirables des corticoïdes
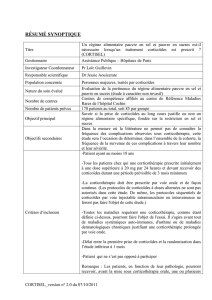
- Hyperglycémie
- Rétention hydro sodé : proportionnelle à la dose administrée, hypokaliémie au
cours des traitements prolongés.
- Digestifs :
o Risque d’ulcère gastroduodénal très inférieur à celui des AINS.
o Plus rarement : Pancréatite aiguë, pancréatite chronique.
- Obésité faciotronculaire : déterminent une prise de poids (ils augmentent l’appétit)
et une obésité particulière par sa répartition (tronc, face, cou Buffalo neck).
- Cutanés : Hirsutisme, vergetures pourpres du tronc, ecchymoses, retard de
cicatrisation, acné, fragilité cutanée parfois sévère

L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr M ANDREJAK - Corticothérapie
4
- Ostéoporose :
o Diminution de l’absorption intestinale
o Augmentation de l’élimination rénale du calcium
o Effet inhibiteur sur le métabolisme ostéoblastique
- Amyotrophie et myopathie cortisonique : Dépendant de la dose administrée.
- Ostéonécrose aseptique :
o D’abord la tête fémorale, mais aussi tête humérale, les condyles tibiaux.
o C’est un effet secondaire rare, mais grave par ses conséquences.
o Dépend de la dose, et peut survenir dès le début du traitement
- Effets indésirables oculaires :
o Cataracte postérieure est un effet secondaire fréquent.
o Aggravation d’un glaucome aigu ou chronique.
- Effets indésirables psychiatriques :
o Proportionnels à la dose administrée.
o Le plus souvent sur le mode euphorique.
o Décompensation grave d’une psychose maniaco dépressive préexistante.
- Retard de croissance :
o Spécifique de l’enfant et de l’adolescent
o Mécanisme multifactoriel.
o Conséquence redoutable de la corticothérapie prolongée chez l’enfant.
- Immunosuppression : Risque infectieux +++
- Accidents de « sevrage » et hypocortisolisme endogène à l’arrêt brutal
o Insuffisance surrénale aiguë
o Reprise évolutive de l’affection initiale
o Hypertension intra crânienne bénigne chez l’enfant
5.4 Contre-indications des corticoïdes
- Maladie infectieuse préexistante ou en cours de traitement
- Maladie ulcéreuse en évolution :
o Doit être préalablement traitée.
o Glucocorticoïdes prescrits sous couvert du traitement antiulcéreux
- Diabète : pas une contre-indication mais nécessité d'en assurer le contrôle
- Femme enceinte : trois premiers mois que si indispensables
- Certaines formes de psoriasis : CI absolue à la corticothérapie par voie générale
5.5 Quand prescrire les corticoïdes ?
5.5.1 En urgence par voie parentérale :
- Dans les situations où un œdème inflammatoire peut mettre une fonction vitale en
danger
- Vascularites aiguës, certaines hypercalcémies, état de mal asthmatique (avec ß2
stimulant) œdème de Quincke

L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr M ANDREJAK - Corticothérapie
5
5.5.2 En traitement prolongé :
- Trois principes fondamentaux :
o Traitement symptomatique : Indiqués s’il n’y a pas de traitement étiologique
ou si manifestations inflammatoires menaçantes.
o Le rapport bénéfice/risque doit avoir été évalué
o Il n’y a pas de dose de sécurité
- Indication incontestables :
o Artérites à cellules géantes
o Maladies inflammatoires du tube digestif
o Rhumatisme articulaire aigu, polyarthrite rhumatoïde
- Indications reconnues :
o Chimiothérapie antimitotique
o Atteintes autoimmunes (attente efficacité tts de fond) : lupus
o Maladie de Horton
o Asthme sévère
5.6 Comment prescrire les corticoïdes ?
- Rechercher et traiter les infections
- Contrôle de l’apport sodé.
- Contrôle de l’apport potassique
o Doit être suffisant.
o Il peut être fourni par l'alimentation ou par un complément.
o Dans les cures prolongées et surtout s'il y a administration simultanée de
diurétiques, surveillance de la kaliémie.
- Apport en calcium et vitamine D
o Traitement prolongé
o L’hiver
o Souvent ostéodensitométrie osseuse à faire à M0 et M6
Si normal : 1 g/j de calcium + 800 U/j 25 OH vitamine D
Si ostéopénie : étidronate (Didronel®) 400 mg/j 14 jours tous les 3
mois + 1 g de calcium le reste du temps
o Chez l’enfant
Risque de retard de croissance+++
Limiter les indications
Voie locale si possible
Prise alternée dès que possible (1 jour/2).
- En cas de nécessité de traitement prolongé : Préférer un corticoïde d'action brève.
- Réduire la posologie des corticoïdes au minimum.
- PAS d’arrêt brutal !!! risque d’ins surrénal ou de rechute / rebond de la maladie
5.7 Corticothérapie locales
- Cf cours de pharmaco UE respiratoire L2 et UE revêtement cutané L3.
1
/
5
100%