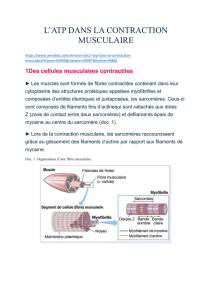
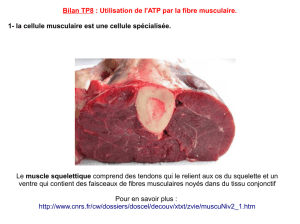
le systeme locomoteur

!
1!
!"#$%&'(&)*+,,-./0)'*.0102*+,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,345,
""6786"798#$',:';'+<,
='0>?+,@",A,3*.&B-((&,
!"##$%&'(
!
II.!Le!système!articulaire!
1) Nomenclature!
2) Classification! fonctionnelle! (en! fonction! de!
la!mobilité)!
III.!Le!système!musculaire!
1) Généralité!
2) Tissu!musculaire!squelettique!
!
!
!
!
!
!
!
!
!
!
!
!
!
!
!
!
!
!

!
2!
!
!"#$%&'(&)*+,,-./0)'*.0102*+,,,,,,,,,,,345,
""6786"798#$',:';'+<,
='0>?+,@",A,3*.&B-((&,
%%)(*+(,-,./0+(12.3456132+(
,
C'2&.+,/D>.*0.,/+,",0>,?1>E*+>'E,?*F)+E,0EE+>E+E,?+'(+<<&.<,1&,1*&*E0.,+<,1&,(0G*1*<;,+.<'+,
)+E,?*F)+EH,,
,
78(9:0+;461.52+((
,
$2.34561.3:;,(,-;:<316+,(===((
• 1+E,?1>E,?';E+.<+E,&>,.*I+&>,/>,EJE<F(+,&'<*)>1&*'+,
• 1+E,0E,E0.<,>.*E,&>,<'&I+'E,/D>.+,)&I*<;,/&.E,1&K>+11+,G&*2.+,1+,1*K>*/+,EJ.0I*&1,
• +11+E,?+'(+<<+.<,>.+(>21;?+(63@+2.A(?+(0:5<+0+;.,
• +11+E,E+,E*<>+.<,&>,.*I+&>,/+E,(+(G'+E,E>?;'*+>'EL,/+E,(+(G'+E,*.M;'*+>'E,N2+.0>L,
)%+I*11+OL,/+E,I+'<FG'+EL,/+,1&,)&2+,<%0'&)*K>+H,,
,
$2.34561.3:;,(412.361>3;+5,+,(
!&,P0.)<*0.,E+,M&*<,?&',/>,)&'<*1&2+,?0>I&.<,Q<'+,)1&EE*M*;,+.,",M&(*11+E,A,,
• RJ(?%JE+E,A, '+)0>I+'<E, /+, )&'<*1&2+, %J&1*., E0>/;, S, /+E, )0>EE*.+<E, 0>, /*EK>+E,
M*G'0)&'<*1&2*.+>T,K>*,?+'(+<<+.<,>.+,(0G*1*<;,';/>*<+,?&','&??0'<,&>T,&'<*)>1&<*0.E,
EJ.0I*&1+E,(&*E,&11*+.<,M0')+,+<,M1+T*G*1*<;H, U+<'0>I;E, &>, .*I+&>,/>,E&)'>(,+<,/+E,0E,
*1*&K>+E,
• RJ.)%0./'0E+E,A, 1&(+, /+, )&'<*1&2+, %J&1*., K>*, (+<, 1+E, 0E, +., )0.<&)<L, +<, )&'<*1&2+, /+,
)0.P>2&*E0., +.<'+, ;?*?%JE+, +<, /*&?%JE+H, V+, E0.<, /+E, &'<*)>1&<*0.E, <+(?0'&*'+E,
?';E+.<+E,&>,)0>'E,/+,1W&/01+E)+.)+L,&>,)0>'E,/>,/;I+10??+(+.<,X,?*),/+,)'0*EE&.)+,
+.<'+,97,+<,98,&.EH,C.,.+,1+E,'+<'0>I+,?&E,S,1DY2+,&/>1<+H,,
,
$2.34561.3:;,(B3@2+5,+,(
!*&*E0.,?&',>.,<*EE>,M*G'+>T,N?&E,/+,)&I*<;,.*,/+,)&'<*1&2+OL,E+(*,(0G*1+E,A,,
• RJ./+E(0E+E,A,1&,1*&*E0.,E+,M&*<,?&',>.,1*2&(+.<,0>,>.+,(+(G'&.+,*.<+'0EE+>E+,
• =0(?%0E+E,A,1*2&(+.<,?;'*0/0.<*K>+,,
• R><>'+E,A,0E,/>,)'Y.+,X,(0G*1*<;,K>&E*,.>11+,,
,
,
C8(D61,,3B341.3:;(B:;4.3:;;+66+(E+;(B:;4.3:;(?+(61(0:@363.A8(F(
,
• RJ.&'<%'0E+E,A,1545;+(0:@363.AL,&'<*)>1&<*0.,M*G'+>E+,<J?+,E><>'+,N)'Y.+O,
• Z(?%*&'<%'0E+,A, 0:@363.A( 2+,.2+3;.+, X, )010..+, I+'<;G'&1+, A, I+'<FG'+E, ';>.*+E, ?&',
/*EK>+E,I+'<;G'&>T,,
• [*&'<%'0E+E, \\\,A, >21;?+( 0:@363.A, &>, .*I+&>, /+E, (+(G'+E, *.M;'*+>', +<, E>?;'*+>'L,
&'<*)>1&<*0.E,EJ.0I*&1+E,+EE+.<*+11+(+.<,,
,

!
3!
!"#$%&'(&)*+,,-./0)'*.0102*+,,,,,,,,,,,345,
""6786"798#$',:';'+<,
='0>?+,@",A,3*.&B-((&,
,
%%%)(*+(,-,./0+(05,456132+(
,
78(GA;A2163.A(
,
]'0*E,<J?+E,/+,<*EE>,(>E)>1&*'+,A,
• R<'*;,EK>+1+<<*K>+,
• R<'*;,)&'/*&K>+,A,EJ.)*<*>(,+.,M0'(+,/+,J,'+1*;+E,1+E,>.+E,&>T,&><'+EH,^1,M&*<,1&,1*&*E0.,
+.<'+,1+,(>E)1+,E<'*;,EK>+1+<<*K>+,+<,1+,(>E)1+,1*EE+,
• !*EE+,
,
$0*.<,)0((>.,+.<'+,)+E,@,<J?+E,/+,<*EE>,(>E)>1&*'+,A,<0>E,)0(?0E;E,/+,)+11>1+E,+H43.1@6+,L,
4:;.214.36+,I(+H.+;,3@6+,(+.(A61,.3J5+,H,
X,)+11>1+E, (>E)>1&*'+E,_, (J0)J<+E,_, M*G'+E,(>E)>1&*'+E, N>.*<;,E<'>)<>'+11+, +<,M0.)<*0..+11+,
/>,(>E)1+O,,
,
,
RK>+1+<<*K>+,
V&'/*&K>+,
!*EE+,
C`,a,
U+)0>I'+, 1+, EK>+1+<<+,
0EE+>T,
Vb>',
$&'0*E, /+E, 0'2&.+E,
I*E);'&>T, +<, /+E, 0'2&.+E,
/+E,I0*+E,'+E?*'&<0*'+E,
R<'*;,a,
C>*,
C>*,
30.,,
c010.<&*'+6,
*.I010.<&*'+,a,
c010.<&*'+,
^.I010.<&*'+,
^.I010.<&*'+,
V0.<'&)<*0.,,
V0.<'&)<*0., '&?*/+, (&*E,
M&<*2&G1+, N(0*.E, '*)%+, +.,
(*<0)%0./'*+E, K>+, 1+E,
M*G'+E,)&'/*&K>+E,0>,1*EE+EO,
V0.<'&)<*0., S, 'J<%(+,
'+1&<*I+(+.<,)0.E<&.<,
V0.<'&)<*0., 1+.<+, +<,
)0.<*.>+, N.+, E+, M&<*2>+,
?&EO,
,
,
,
,
,
,
,
,

!
4!
!"#$%&'(&)*+,,-./0)'*.0102*+,,,,,,,,,,,345,
""6786"798#$',:';'+<,
='0>?+,@",A,3*.&B-((&,
,
C8(K3,,5(05,456132+(,J5+6+..3J5+,,
,
• d0>I+(+.<,I010.<&*'+,
• $1>E,/+,5"7,(>E)1+E,EK>+1+<<*K>+E,X,"e7,(*11*0.E,/+,)+11>1+E,(>E)>1&*'+E,
• +.I*'0., 87f, />, ?0*/E, )0'?0'+1, NE0*<, +.I*'0., @7, g2, )%+h, 1D&/>1<+OL, >., ?+>, (0*.E, /+,
87f,)%+h,1&,M+((+,
• R0>I+.<,?&*'E,+<,EJ(;<'*K>+E,
• U+1*;,&>,EK>+1+<<+,?&',/+E,<+./0.E,N;<'0*<EO,0>,&?0.;I'0E+E,N1&'2+EO,
• $&'<*)>1&'*<;,?&','&??0'<,&>,(>E)1+,E<'*;,)&'/*&K>+,NEJ.)*<*>(O,A,1+E,M*G'+E,(>E)>1&*'+E,
?&'<+.<,/D>.+,+T<';(*<;,?0>',&11+',S,1D&><'+,+T<';(*<;L,+11+E,M0.<, <0><+E, 1&, 10.2>+>',
/>,(>E)1+,,
• $&'<*+,)%&'.>+,/>,(>E)1+,E*<>;+,+.<'+,1+E,",<+./0.E,_,I+.<'+,/>,(>E)1+,
• -.,2;.;'&1L,",?0*.<E,/W&<<&)%+E,A,
o 1W>., S, 1W0E, *((0G*1+, _,
0'*2*.+,
o 1W&><'+, S, 1W0E, (0G*1+, _,
*.E+'<*0.,
,
,
X,?+'(+<L,10'EK>+,1+E,M*G'+E,(>E)>1&*'+E,E+,)0.<'&)<+.<L,/+,';/>*'+,1+E,/+>T,+T<';(*<;E,+<,
/+,M&*'+,G&E)>1+',1&,?&'<*+,(0G*1+,E>',1&,?&'<*+,*((0G*1+,,
,
,
&L6+,(B:;4.3:;;+6,(056.3M6+,(
,
9H d0>I+(+.<E,6,10)0(0<*0.,
"H d&*.<*+.,?0E<>'&1,0>,1+,)%&.2+(+.<,/+,?0E<>'+,
@H R<&G*1*E&<*0.,/+E,&'<*)>1&<*0.E,
8H ]%+'(0';2>1&<*0., A, M'*EE0.E, _, )0.<'&)<*0.E, S, %&><+, M';K>+.)+, /+E, (>E)1+E, E<'*;E,
EK>+1+<<*K>+E,X,';)%&>MM+(+.<,/+,1&,<+(?;'&<>'+,)0'?0'+11+,,
,
,
Mouvements volontaires
II. Le système musculaire
2) Tissu musculaire squelettique :
En général, 2 points d’attaches :
Partie charnue du muscle située entre les 2 tendons = ventre du muscle
Relié au squelette par tendons (étroits) ou aponévroses (larges)
l’un à l’os immobile = origine
l’autre à l’os mobile = insertion
Plus de 620 muscles squelettiques 250 millions de Cell. musculaires
~ 40% du poids (soit ~30 kg chez adulte)
Souvent pairs & symétriques
Mouvements volontaires
II. Le système musculaire
2) Tissu musculaire squelettique :
En général, 2 points d’attaches :
Partie charnue du muscle située entre les 2 tendons = ventre du muscle
Relié au squelette par tendons (étroits) ou aponévroses (larges)
l’un à l’os immobile = origine
l’autre à l’os mobile = insertion
Plus de 620 muscles squelettiques 250 millions de Cell. musculaires
~ 40% du poids (soit ~30 kg chez adulte)
Souvent pairs & symétriques

!
5!
!"#$%&'(&)*+,,-./0)'*.0102*+,,,,,,,,,,,345,
""6786"798#$',:';'+<,
='0>?+,@",A,3*.&B-((&,
(
N:20+,(056.3M6+,((
,
:>E*M0'(+,A,)1&EE*K>+L,1+,10.2,/+E,0E,10.2,,
V*')>1&*'+,A,?0>',1&,M0'(&<*0.,/+,E?%*.)<+'E,E<'*;E,EK>+1+<<*K>+E,N)M,EJE<F(+,<;2>(+.<&*'+,A,1+,
)0.<'i1+,&.&1O,
,
,
"2>1;3,1.3:;(1;1.:03J5+(,
,
d>E)1+,N0'2&.+O,
• )%&K>+,(>E)1+,+E<,*./;?+./&.<,+.,<+'(+,/+,I&E)>1&'*E&<*0.,+<,/D*..+'I&<*0.,/+EE+'I*,
?&',>.+,&'<F'+,+<,>.+,0>,?1>E*+>'E,I+*.+E,
,
:&*E)+&>,N2'0>?+,/+,)+11>1+EO,,
• '+2'0>?+(+.<,/+,(J0)*<+E,,
,
:*G'+,(>E)>1&*'+,N)+11>1+O,,
→" Chaque" fibre" musculaire" squelettique" est" dotée" d’une" seule" terminaison" nerveuse" ou"
jonction"neuromusculaire"placée"à"peu"près"en"son"milieu.",
→" Un" motoneurone" établit" un" contact" avec" plusieurs" fibres" musculaires" (=" unité" motrice)"
mais"toutes"les"fibres"d’une"même"unité"motrice"sont"simultanément"au"repos"ou"en"activité"
(différence"avec"muscle"strié"cardiaque),
• )+11>1+E,(>E)>1&*'+E,&110.2;+E,
• (>1<*.>)1;+E,N)0.<'&*'+(+.<,&>T,M*G'+E,(>E)>1&*'+E,1*EE+EO,.0J&>,)+.<'&1,
• /+,<'FE,2'&./+,<&*11+,N/*&(F<'+,+.<'+,97,+<,977,(*)'0(F<'+E,+<,10.2>+>',/+,KKE,((,S,
KKE,)(,X,/;?+./,+EE+.<*+11+(+.<,/+,1&,<&*11+,/>,(>E)1+O,
• EW;<+./+.<,+.,2;.;'&1,E>',<0><+,1&,10.2>+>',/>,(>E)1+,/W>.,<+./0.,S,1W&><'+,
,
dJ0M*G'*11+,N0'2&.*<+O,,
• )0(?0E;+,/+,?1>E*+>'E,E&')0(F'+E,+.<'+?0E;E,/+,M&j0.,E>))+EE*I+E,1D>.+,S,)i<;,/+,
1D&><'+,
,
II. Le système musculaire
Formes multiples:
Fusiforme Penné Segmenté Plat Circulaire
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
1
/
17
100%