Lire l`article complet

Images en Dermatologie • Vol. V • n° 2 et 3 • mars-juin 2012
58
Cas clinique
Qui veut la peau des antiépileptiques ?
Are anticonvulsants thick-skinned?
Syndrome DRESS • Toxidermie
• Antiépileptique • Hyper
éosinophilie • Réactivation
de l’HHV6
DRESS syndrome • Drug
reaction • Anticonvulsant •
Hypereosinophilia • HHV6
reactivation
Légendes
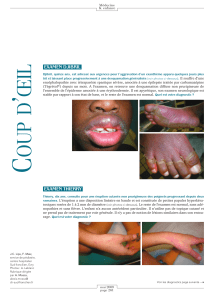
Figure 1. Exanthème maculopapuleux
diffus dans le cadre d’un DRESS.
Figure 2. Œdème du visage dans le cadre
d’un DRESS.
Une erreur de délivrance…
A mistake in the delivery…
M. Hello1, S. Barbarot2 (1 Service de médecine interne, 2 Clinique dermatologique, Hôtel-Dieu,
CHU de Nantes)
Un homme de 50 ans, sans antécédent notable, consulte aux urgences pour
une éruption cutanée fébrile évoluant depuis 3 jours. Il ne prend aucun
médicament hormis un antifongique systémique, introduit 1 mois et demi
auparavant pour une onychomycose.
Observation
À l’examen clinique, le patient est fébrile à 39 °C et asthénique. L’hémodynamique est
stable. Il présente un exanthème maculopapuleux diffus
(figure 1)
avec un important
œdème du visage
(figure 2)
. On palpe une polyadénopathie périphérique.
Le bilan biologique retrouve une hyperéosinophilie à 1 600/mm
3
, la présence de
lymphocytes activés à 5 % et une cytolyse hépatique à 4 fois la limite supérieure de
la normale(N).
Dans l’hypothèse d’une toxidermie, son traitement antifongique est “confisqué”, etl’onse
rend compte qu’il s’agit en fait de…. lamotrigine (Lamictal®) ! Son pharmacien confirme
qu’il y a eu une erreur de délivrance entre Lamisil
®
(terbinafine) et Lamictal
®
(lamo-
trigine).
Discussion
Le syndrome DRESS
(Drug Reaction with Eosinophilia and Systemic Symptoms)
ou
syndrome d’hypersensibilité médicamenteuse est une toxidermie rare mais potentiel-
lement grave(5 à 10 % de mortalité). Parmi les médicaments inducteurs de DRESS,
les antiépileptiques figurent en première place.
La particularité de cette toxidermie est son délai de survenue, souvent long
(entre 2 et 6semaines après l’introduction du médicament). Elle se présente clini-
quement sous la forme d’un exanthème maculopapuleux prurigineux généralisé,
fréquemment associé à un œdème du visage. L’atteinte muqueuse n’est pas rare
(chéilite, érosions). Il existe des signes généraux (fièvre, altération de l’état général) et
souvent une polyadénopathie. Le bilan biologique retrouve classiquement une hyper-
éosinophilie (> 1 500/mm3) et un syndrome mononucléosique. Le DRESS peut se compli-
quer de diverses atteintes viscérales : cytolyse hépatique, néphropathie, pancréatite,
pneumopathie interstitielle, myocardite, méningo-encéphalite, syndrome d’activation
macrophagique, etc. Sa résolution est souvent prolongée (plusieurs semaines)
[1]
.
Les critères diagnostiques du DRESS ont été révisés en 2007 par des experts japonais
(tableau, p. 60)
[2]
.
Toxidermies médicamenteuses

Images en Dermatologie • Vol. V • n° 2 et 3 • mars-juin 2012
59
Cas clinique
2
1

Images en Dermatologie • Vol. V • n° 2 et 3 • mars-juin 2012
60
Cas clinique
La physiopathologie du DRESS est aujourd’hui mieux appréhendée. Le rôle central
de la réactivation virale HHV6 (mais aussi probablement d’autres virus du groupe
herpès, tels que EBV, CMV ou HHV7) s’est notamment confirmé
(1, 2)
. Par ailleurs,
ilpourrait exister une prédisposition génétique, comme en témoigne l’association
entre HLA-B*5701 et le DRESS à l’allopurinol dans la population chinoise de Han
(3)
.
En 2010, L’Afssaps a mis en garde les prescripteurs et les pharmaciens sur le
risque de confusion entre ces 2 médicaments : Lamisil
®
et Lamictal
®
(http://www.
afssaps.fr)
.
II
Références bibliographiques
1.
Ben m’rad M, Leclerc-Mercier S, Blanche P et al. Drug-induced hypersensitivity syndrome: clinical and
biologic disease patterns in 24patients. Medicine (Baltimore) 2009;88:131-40.
2.
Shiohara T, Lijima M, Ikezawa Z, Hashimoto K. The diagnosis of a DRESS syndrome has been sufficiently
established on the basis of typical clinical features and viral reactivations. Br J Dermatol 2007;156:1083-4.
3.
Mallal S, Phillips E, Carosi G et al; PREDICT-1 Study Team. HLA-B*5701 screening for hypersensitivity to
abacavir. N Engl J Med 2008;358:568-79.
Tableau. Critères diagnostiques du syndrome DRESS (2).
Rash cutané > 3 semaines après l’introduction d’un médicament à risque
Fièvre > 38 °C
Polyadénopathies
ASAT > 2N
Anomalies hématologiques :
- leucocytes > 11 000/mm3
- éosinophilie > 1 500/mm3
- lymphocytes atypiques > 5 %
Réactivation HHV6
Résolution > 15 jours
5/7 critères : DRESS possible
7/7 critères : DRESS certain
ASAT : aspartate aminotransférase.
Toxidermies médicamenteuses
1
/
3
100%