diabete avec acido-cetose

DIABETE AVEC ACIDO-CETOSE
Version 2013
CRITERES CLINIQUES :
1. Syndrome polyuro-polydipsique
2. Nausées, vomissements et douleurs abdominales
3. Somnolence voire troubles de la conscience
4. ± dyspnée ample de Kussmaul (respiration ample et
rapide)
CRITERES BIOLOGIQUES (Kit): association de
1. Une hyperglycémie > 200 mg/dL (11 mmol/L)
avec glycosurie +++
2. Une acidose métabolique = RA (HCO3-) < 15
mEq/L et/ou pH < 7,3
3. Une cétose définie par une cétonémie > 0,5 mmol/L
ou une cétonurie positive

QUATRE SITUATIONS POSSIBLES
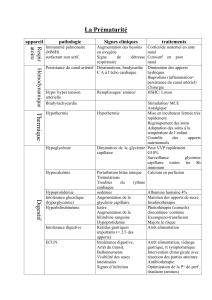
A) Acidocétose et déshydratation (P3)
:Insulinothérapie IV Réhydratation IV en urgence
B) Déshydratation sans acidocétose (P6) :
Insulinothérapie IV Perfusion sans sérum
physiologique
C) Pas d’acidocétose et pas de déshydratation,
mais cétose et glycosurie (P8) : Insuline sous
cutanée Pas de perfusion
D) Hyperglycémie sans cétose (P10): il n’est pas
urgent de débuter le traitement par insuline, avis
endocrinologue
LE TRAITEMENT :
Le traitement de l’acidocétose est double et repose sur :

1. la REHYDRATATION URGENTE qui va
permettre de corriger les troubles
hydroélectrolytiques et l'acidose.
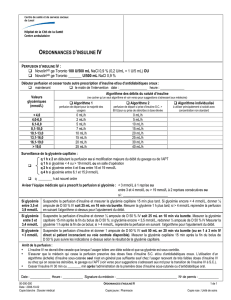
2. L’INSULINOTHERAPIE par voie intraveineuse.
PRISE EN CHARGE INITIALE :
1. EXAMEN CLINIQUE :
- Evaluation de la déshydratation : poids,
Fréquence cardiaque, TRC, marbrures, pli
cutané, froideur des extrémités, diurèse
- Rechercher des signes de gravité :
1. Choc hypovolémique :

- tachycardie, marbrures, froideur des
extrémités, TRC >3 sec
- oligo-anurie (diurèse < 0.5 mL/kg/h)
- traitement : NaCl 0,9% à 20 mL/kg/jour en
10-20 mn (max : 500 mL).
- Oxygénothérapie aux lunettes à 2L/mn
2. Acidose grave :
- dyspnée ample, somnolence
- pH ≤ 6,9
- traitement : Bicarbonates 14‰ 6 mL/kg en
60 mn
2. Le transfert en réanimation se discute en cas
de :
(Ou dans une unité de soins intensifs ou au moins dans
une unité spécialisée dans le traitement du diabète de
l’enfant. )
choc hypovolémique,
troubles de la conscience
pCo2 basse, urée sanguine élevée
hyperosmolarité marquée (≥ 350 mOsm/l)

acidose majeure pH ≤ 7.10
âge ≤ 2 ans (déshydratation souvent majeure,
risque d’œdème cérébral).
3. PRISE EN CHARGE IMMEDIATE :
Mesure de la glycémie capillaire avec un
lecteur adapté
Evaluation de la cétonurie et la glycosurie à la
bandelette urinaire
Mesure de l’acétonémie avec le lecteur Xceed
(avec bandelettes Ketone) : > 1 mmol / l est
égal à 2 ++ dans les urines.
Scope cardiotensionnel et ECG (recherche de
signes d’hyperkaliémie (allongement du QT,
onde T ample, pointue et symétrique) et
d’hypokaliémie (onde U ample et positive qui
domine l’onde T, puis sous décalage de ST et
onde T aplati ou inversé)
Pose d’une VVP (au mieux deux voies d’abord
de bon calibre) pour réaliser les prélèvements
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%