La Médecine de ville

1
Cette note a été réalisée en collaboration avec
Vincent Hirsch
Etudiant dans le Master Economics and Public Policy de l’Ecole Polytechnique, de l’Ecole Nationale
de la Statistique et de l’Administration Economique (ENSAE) et de Sciences-Po.
La Médecine de ville
1/ Ce qui a changé
La maîtrise des dépenses de santé : un thème récurrent
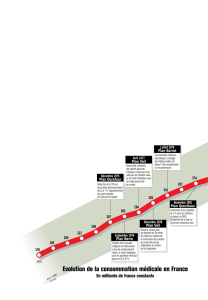
La médecine de ville est au cœur du système de soins français. En 2009, les soins
ambulatoires1 représentent près de 30% de la consommation de soins et de biens médicaux
(contre 25% en 1995) et leur montant s’élève à environ 37 milliards d’euros. Derrière l’hôpital,
c’est le second poste de dépenses en matière de santé, mais depuis le milieu des années 1990 c’est
le premier poste de progression des dépenses médicales, loin devant l’hôpital, où la tutelle
maîtrise plutôt mieux les dépenses. La gestion de la progression des dépenses de santé en
ambulatoire n’est donc pas un sujet marginal. En outre, c’est un sujet déjà ancien, puisque, dans le
but affiché de contenir la progression des dépenses, les pouvoirs publics ont mis en place dès les
années 1970 un certain nombre de mécanismes de régulation des dépenses, avec un bilan en
demi-teinte jusqu’à présent.
Concernant le secteur de la santé, le projet présidentiel de Nicolas Sarkozy était resté très
vague. Il mettait simplement en avant un objectif général d’efficacité : « Tout euro dépensé dans
la santé doit être un euro utile, qui serve à guérir ou à soulager la souffrance ». Ce n’est que le 18
septembre 2009, lors d’un discours prononcé devant les journalistes spécialistes du secteur social
et des sujets de santé, que le Président de la République a présenté ses objectifs en matière de
réforme de la médecine de ville : « les libertés d'installation, de prescription et de choix pour les
patients de leur médecin, auxquelles nous tenons profondément, ne sont compatibles avec le
caractère collectif de l'assurance maladie que si les acteurs du système de santé font preuve de
responsabilité ». Il affirmait par ailleurs un objectif fort de maîtrise des dépenses et promettait
également de s’atteler à la question, délicate dans le cadre de la médecine libérale, et relativement
1 L’OCDE définit le secteur ambulatoire comme le secteur de santé qui dispense des soins médicaux généraux
(prénatal, obstétrique, petite chirurgie, soins dentaires et à domiciles) et que l’on distingue des soins nécessitant une
hospitalisation de moyenne ou longue durée.

2
urgente au regard des déséquilibres français, de la répartition territoriale des médecins,
notamment généralistes.
Le quinquennat de Nicolas Sarkozy aura été marqué, en matière de réforme du système
de santé, par la loi « hôpital, patients, santé, territoires » (loi HPST), portée par la ministre de la
Santé et des Sports de l’époque, Roselyne Bachelot. Cette loi a été promulguée le 21 juillet 2009
après de longues discussions au sein des assemblées et d’âpres débats au sein de la communauté
médicale, ainsi que dans la société civile. Elle concerne principalement l'organisation des soins à
l'hôpital. Sur la médecine de ville, elle comporte un volet sur le sujet sensible de la répartition des
médecins sur le territoire national avec, en arrière-plan, la question des « déserts médicaux ». Par
ailleurs le gouvernement a lancé plusieurs pistes de réflexion sur un autre sujet sensible, à savoir la
réforme du mode de rémunération des médecins, mais rien de concret n’a été réalisé à ce jour.
Les Contrats Santé-Solidarité
Le gouvernement de François Fillon avait introduit dans son projet de loi HPST les
contrats santé-solidarité (CSS) pour les médecins libéraux. Le CSS est un dispositif calqué sur
celui déjà existant pour les infirmières et infirmiers libéraux. En cas d'installation dans une zone
« très sous dotée » en infirmiers libéraux, le CSS permet de percevoir une aide forfaitaire annuelle
et de bénéficier d'une prise en charge des cotisations sociales dues au titre des allocations
familiales2. Ce sont les autorités régionales de santé qui déterminent les zones « très sous-dotées »
où le CSS peut être mis en place. Il est par ailleurs impératif d’exercer en groupe ou de recourir à
un remplaçant pour assurer la continuité des soins en cas d’absences prévues. En outre,
l’adhésion à un CSS impose un certain nombre d’engagements, notamment d’exercer au moins
les 2/3 de l’activité libérale en zone très sous dotées et d’assurer le suivi des patients atteints de
pathologie chronique. Sous réserves du respect de ces engagements, l’Assurance maladie s’engage
à prendre en charge la totalité des cotisations URSSAF au titre des allocations familiales, et verser
pendant 3 ans, une aide à l’équipement de 3000 euros au maximum.
A priori, le « CSS-médecins » devait reprendre les dispositions issues du mécanisme prévu
pour la profession d’infirmier libéral et évoquées ci-dessus. Ainsi l’article 43 du projet de loi
HPST modifiant l’article L. 1434-8 du Code de Santé Publique, prévoyait que les autorités
régionales de santé « en établissant les schémas régionaux d’organisation des soins, déterminent
les zones où l’offre de soins est particulièrement élevée et celle où elle est faible ». Face aux
2 La cotisation d'Allocations Familiales a un taux de 5,40%. Toutefois, le taux à la charge du médecin généraliste
secteur 1 est de 0,40% sur la totalité des revenus et de 2,5% sur les revenus excédant 34620 €.

3
déserts médicaux, les autorités régionales auraient ainsi pu proposer aux médecins d’adhérer aux
Contrats Santé Solidarité et de s’implanter dans des zones où les besoins médicaux ne sont
manifestement pas satisfaits, moyennant une compensation financière. Par ailleurs, les médecins
qui auraient refusé d’adhérer à ce type de dispositifs se seraient vus appliquer des pénalités. Le
projet de loi HPST modifiait l’article L.1434-8 du code de la santé publique et précisait que « les
médecins qui refusent de signer un tel contrat, ou qui ne respectent pas les obligations qu'il comporte pour eux,
s'acquittent d'une contribution forfaitaire annuelle, au plus égale au plafond mensuel de la sécurité sociale » (en
pratique cette somme pouvait atteindre 3000 euros). Ces avancées, encore timides au regard de la
faiblesse des mécanismes d’incitations, ont été fortement combattues, notamment par le puissant
lobby des médecins généralistes, qui y voyaient là une entorse à l’un des principes fondateurs de
la médecine libérale, la liberté d’installation.
Le dispositif CSS-médecin va connaître un cheminement mouvementé. Il est d’abord
supprimé par la commission des affaires sociales lors de l'examen du projet de loi HSPT au
printemps 2009, puis réintroduit par le gouvernement. Mais dans la version de la loi HPST votée
en juillet 2009, la mise en place effective des CSS se trouve subrepticement reportée à 2013, et
l’histoire ne s’arrête pas là.
En février 2011, le sénateur UMP Jean-Pierre Fourcade dépose une proposition de loi qui
supprime les pénalités et incitations financières prévues dans le cadre des CSS applicables aux
généralistes des zones sur-dotées refusant de contribuer à l'offre de soins dans les zones sous
dotées. Il est à noter que les sénateurs de la majorité de l’époque, et quelques-uns de
l’opposition3, ont soutenu cette modification du CSS, lui préférant un contrat négocié entre
médecins généralistes et organismes de tutelle mais ne prévoyant aucune pénalité et aucune
véritable obligation ! En revanche les sénateurs du groupe Socialistes et apparentés ont combattu
la suppression des CSS, en insistant sur le rôle régulateur de l’État dans l’organisation de la
médecine ambulatoire. La proposition de loi de Jean-Pierre Fourcade est adoptée par les
sénateurs le 9 mars 2011, puis par l’assemblée nationale le 12 juillet. Plus de deux ans de
lobbysme des syndicats de médecins libéraux, relayé principalement par les élus de la majorité,
auront réussi de vider de toute substance les CSS-médecins.
La rémunération des médecins
3 Les sénateurs du groupe Communiste, Républicain et Citoyen (CRS) soutenait en effet que les contrats tels qu’ils
étaient prévus par la loi HPST étaient inapplicables et purement théoriques (soumis à l’initiative des ARS), et posait la
question de la participation financière des collectivités locales à ces contrats.

4
Un deuxième axe de réforme, annoncé par Nicolas Sarkozy en décembre 2010, lors d’une
rencontre sur la médecine de proximité, concernait une refonte du système de rémunération des
médecins libéraux. Ces annonces font notamment suite à la publication en novembre 2010 du
rapport sur le futur de la médecine de proximité, commandé à l’ancienne ministre de la Santé, Elizabeth
Hubert4.
La tarification à l’activité est aujourd’hui une des pierres angulaires du système de soins
ambulatoires français. Dans ce système, les médecins sont rémunérés sur la base du nombre et du
type d’actes réalisés. Ce mode de paiement, associé à une hausse des densités médicales, peut
donc mener à une hausse des actes produits. Il est établi aujourd’hui que le paiement à l’activité
est un des vecteurs de l’inflation des dépenses de santé en France (voir la troisième partie de cette
note). Deux autres principaux modes de rémunération existent à l’étranger. La « capitation »
correspond à un montant forfaitaire par patient, versé au médecin. Suite à ce versement, le
médecin devient le fournisseur de soins pour une clientèle donnée pour une période de temps
fixée. Ce montant est défini de façon prospective, en fonction des caractéristiques des patients
concernés et du lieu où le médecin exerce. Il est indépendant de la consommation de soins
finalement observée chez un patient (nous verrons plus bas que la capitation est utilisée aux
Etats-Unis et en Allemagne par exemple). Un autre mode de rémunération des médecins, plus
marginal celui là, existant dans les grands pays industrialisés est le salariat, comme pour certains
médecins en Angleterre.
Ces différents modes de rémunération ne sont pas idéaux. Le paiement à l’acte ne permet
pas de remplir les objectifs en termes de maîtrise des dépenses, car il incite à la suractivité. En
revanche, le paiement à l’acte permet la rémunération de la motivation et de l’efficacité des
médecins : il encourage les médecins à satisfaire un surcroît de demande et induit une incitation à
la qualité des soins. Le paiement à l’acte implique en effet une hausse de revenu pour le
fournisseur de soins qui accepte une charge de travail plus importante, ou dont les prestations
sont particulièrement appréciées. Au contraire, un système de paiement par capitation peut inciter
les médecins à sélectionner les risques. Comme la rémunération du médecin est la même quel que
soit le volume de soins, celui-ci peut donc être incité à refuser des patients ou à les renvoyer vers
le secteur hospitalier, s’il a rempli ses propres objectifs.
Les premières annonces faites par le Président de la République en matière de réformes
des rémunérations des médecins semblaient s’orienter vers un système mixte. Il avait ainsi
évoqué, fin 2010, un système « à trois étages », le socle du système demeurant le paiement à l’acte,
un deuxième étage devant récompenser la participation à des activités contraignante (soins lourds,
4 Consultable à l’adresse https://www.medecine.univ-paris5.fr/IMG/pdf/rapport_hubert.pdf
Elizabeth Hubert fut Ministre de la Santé publique et de l'Assurance maladie pendant 6 mois en 1995.

5
permanence de soins), et enfin une troisième composante qui serait un complément de revenus
en fonction d’objectifs en matière de performance de santé. Les deux derniers étages seraient
ainsi des formes de paiement au forfait.
Les premiers arbitrages auraient dû avoir lieu durant l’année 2011, mais aucune mesure
n'est encore arrêtée. En revanche, le rapport d’Elizabeth Hubert évoquait une application du
paiement au forfait dans le cadre de deux domaines en particulier : la coordination entre
professionnels de santé à propos du diagnostic des patients, et le paiement des personnels
affectés à l'organisation, la gestion et les relations avec les autres structures sanitaires.
En tout état de cause, des expérimentations ont été menées en ce qui concerne le
paiement au forfait, expérimentations qui devraient être étendues. La loi de financement de la
sécurité sociale de 2008 a permis ce type d'innovation. Depuis 2008, et jusqu'à 2012, ces
expériences ont été réalisées sous l'égide des Agences Régionales de Santé et sont en cours
d'évaluation. Ces expérimentations, succinctement décrites dans le rapport Hubert, ont été
menées dans le cadre de deux principaux dispositifs. D'abord le « forfait missions coordonnées »,
qui consiste à rémunérer au forfait le temps de coordination entre professionnels de santé pour
les pathologies les plus lourdes. Autrement dit, le mécanisme de paiement au forfait ne rémunère
pas les soins prodigués, au sens strict, mais la réflexion, la coordination, la communication entre
médecins, afin de les inciter à échanger des connaissances ou des bonnes pratiques et donc à
améliorer la qualité des soins. Ce forfait est calculé en fonction de la taille de la clientèle
concernée et du nombre de professionnels de santé. La première année, le forfait est versé en
totalité, les années suivantes le versement du forfait est conditionné à l'atteinte d'objectifs (les
indicateurs sélectionnés mesure la prévention de la grippe, le dépistage des cancers, la prise en
charge des diabétiques, la prévention de l'obésité, le dépistage de la maladie d'Alzheimer, mais
aussi le bon usage des génériques et des transports médicaux).
Un second projet concerné par le paiement au forfait est intitulé « nouveaux services aux
patients ». L'idée de ce projet est d'inciter les médecins à accomplir une tâche de prévention des
pathologies et d'information des malades. Les médecins et professionnels de santé reçoivent donc
un forfait pour la prévention de certaines pathologies s'ils augmentent chaque année le nombre
de patients a priori concernés.
Derrière ces deux expérimentations, pour l’instant menées à l’échelle de quelques dizaines
de cabinets médicaux, il y a l’idée qu’il faut inciter les médecins à accomplir des tâches essentielles
comme la coordination entre professionnels de santé et l’éducation thérapeutique, mais trop
souvent délaissées par les médecins généralistes, car non rémunérées. Ces tâches sont
difficilement quantifiables autrement que par des indicateurs de performance. La difficulté réside,
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
1
/
14
100%