Cours AIC.ppt [Lecture seule]

ACCIDENTS VASCULAIRES CEREBRAUX
Prise en charge à la phase aigue
Dr Sandrine DELTOUR
Urgences Cérébro Vasculaires

EPIDEMIOLOGIE:
Pathologie fréquente et grave:
1ère cause de handicap moteur. 50 à75% de séquelles.
2ème cause de démence.
3ème cause de mortalité. 50 000/an
Incidence: 150 à 200/100 000/an.
Taux de récidive à deux ans en moyenne: 15%.

Réduction de la morbi-mortalité et donc de la durée
d’hospitalisation par la prise en charge dans les unités de
soins neuro-vasculaires indépendamment de la
thrombolyse.
Thrombolyse: 1 handicap évité pour 7 patients traités
5% des AVC bénéficient d’une prise en charge en milieu
spécialisé

Accidents ischémique constitué (AIC)
Hématome intra cérébral (HIC)
Thrombophlébite cérébrale

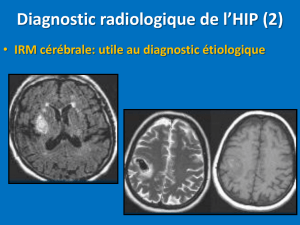
PRESENTATION CLINIQUE:
Déficit neurologique central encéphalique persistant plus
de 24 heures (définition en voie d’actualisation).
Installation brutale ou par à coups
AIC:
Territoires vasculaires
(cf. après). HIC:
Fréquence des
céphalées
Suspicion clinique (pas de signe spécifique d’ischémie ou
d’hémorragie) mais diagnostic radiologique.
Thrombophlébite
Déficit focal
+ céphalée
+ crises d’épilepsies
Diagnostics différentiels: déficits post critiques, hypoglycémie
,
conversion hystérique
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%