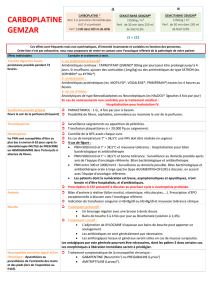
Pharmacologie clinique en oncologie médicale

1
Pharmacologie clinique en
Pharmacologie clinique en
oncologie m
oncologie mé
édicale
dicale
--
--
Bases fondamentales
Bases fondamentales --
--
Dr. Olivier Mir
Dr. Olivier Mir
Unit
Unité
éd
d’
’Oncologie
Oncologie m
mé
édicale
dicale
Groupe
Groupe Hospitalier
Hospitalier Cochin, Paris, France
Cochin, Paris, France
PRINCIPAUX OBJECTIFS
PRINCIPAUX OBJECTIFS
Connaître...
Connaître...
les principaux outils de la pharmacocinétique
les principaux outils de la pharmacocinétique
les principaux domaines d’investigation :
les principaux domaines d’investigation :
pharmacocinétique, pharmacodynamie,
pharmacocinétique, pharmacodynamie,
pharmacogénétique, pharmacogénomique
pharmacogénétique, pharmacogénomique
les principaux apports de la pharmacocinétique en
les principaux apports de la pharmacocinétique en
oncologie clinique
oncologie clinique
le rationnel de l
le rationnel de l ’adaptation
’adaptation posologique
posologique d
d’un
’un
médicament couramment utilisé (
médicament couramment utilisé (carboplatine
carboplatine)
)
PREAMBULE
PREAMBULE
Il importe de considérer le «
Il importe de considérer le « processus
processus
thérapeutique
thérapeutique » comme un tout, en
» comme un tout, en
décloisonnant les différentes disciplines
décloisonnant les différentes disciplines
(pharmacocinétique, pharmacogénomique,
(pharmacocinétique, pharmacogénomique,
pharmacodynamie, mesure de la réponse, etc.)
pharmacodynamie, mesure de la réponse, etc.)
Nous ne traiterons pas spécifiquement des
Nous ne traiterons pas spécifiquement des
questions de pharmacogénétique/génomique
questions de pharmacogénétique/génomique
Finalité clinique : ciblage thérapeutique
Finalité clinique : ciblage thérapeutique
Cinétique tumorale
Cinétique tumorale
1 cellule
1 cellule
10
106
6cellules ~ 1 mg
cellules ~ 1 mg
10
109
9 cellules
cellules ~ 1 g
~ 1 g = détection
= détection
clinique
clinique
10
1012
12 cellules ~1 kg
cellules ~1 kg = létal
= létal
Imagerie
Protéomique

2
Cycle Cellulaire
Cycle Cellulaire
G1
M
G2
S
G0
R
G1 : préparation à la phase S
(élargissement , synthèse de protéines)
R : Restriction
(la cellule décide ou non de compléter
le cycle)
S : duplication de l’ADN
G2 : préparation à la mitose
M : Mitose
Cellules hors cycle =
arrêt temporaire en G0
ou
différentiation terminale
Contrôle du nombre et de la taille des cellules
2-6h
2-32h
0.5-2h
2-
∞
∞∞
∞
h
Cycle cellulaire
Cycle cellulaire
Tumeur
Tumeur
vs
vs
tissu sain
tissu sain
durée du cycle cellulaire équivalente
durée du cycle cellulaire équivalente
proportion de cellules malignes en cycle
proportion de cellules malignes en cycle
plus importante
plus importante
= fraction de cellules proliférantes
= fraction de cellules proliférantes
(
(
Growth
Growth Fraction
Fraction
)
)
très variable en fonction du type tumoral
très variable en fonction du type tumoral
conditionne le temps de doublement
conditionne le temps de doublement
influence la thérapeutique (
influence la thérapeutique (Rx
Rx, CT)
, CT)
Croissance
Exponentielle :
le temps de doublement est constant
N(t) = N(0).exp(bt)
avec Td = ln2/b
N = nombre de cellules
t = temps
b = constante
0 10 20 30 40 50 60 70
0
1000
2000
3000
4000
5000
6000
7000
8000
9000
Temps
Volume tumoral (mm
3
)
0 10 20 30 40 50 60 70
10
100
1000
10000
Temps
Croissance
Gompertzienne :
le temps de doublement s’allonge
lorsque la tumeur (ou le tissu)
augmente de volume.
N(t) = N(0).exp{k.[1-exp(-bt)]}
avec k = ln[N(inf)/N(0)]
N = nombre de cellules
t = temps
b = constante
N(inf) = nombre limite

3
Croissance
Croissance Gompertzienne
Gompertzienne
Cancer du sein
Cancer du sein
(données cinétiques moyennes)
(données cinétiques moyennes)
45 mois
45 mois 10
10
4
4
à 10
à 10
12
12
(1 litre ou kg)
(1 litre ou kg)
13.5 mois
13.5 mois 10
10
4
4
à 10
à 10
9
9
5.5 mois
5.5 mois 10
10
9
9
à 10
à 10
10
10
8 mois
8 mois 10
10
10
10
à 10
à 10
11
11
18 mois
18 mois 10
10
11
11
à 10
à 10
12
12
versus 3.5 mois de 10
versus 3.5 mois de 10
2
2
à 10
à 10
4
4
Les Agents anticancéreux
Les Agents anticancéreux
Cytotoxiques
Cytotoxiques
Cytostatiques et/ou
Cytostatiques et/ou différenciants
différenciants
A
GENTS
A
LKYLANTS
et P
LATINES
A
NTIMETABOLITES
I
NHIBITEURS
de T
OPOISOMERASE
Réplication
ADN
ARN
Protéine
Bléomycine
Asparaginase
P
OISONS
du F
USEAU
I
NHIBITEURS
de RTK
*
ADN
ARN
Protéine
Inhibiteurs de Transduction du signal
Inhibiteurs du Cycle Cellulaire
Agents pro-apoptotiques
Inhibiteurs de l ’Angiogenèse
Inhibiteurs de Métalloprotéases
Les nouvelles classes
d’agents anticancéreux
en développement

4
Antimétabolites
Antimétabolites
S
(2-6h) G2
(2-32h)
M
(0.5-
2h)
Agents
alkylants
G1
(2-∞h)
G0
Vinca-
alcaloïdes
Taxoïdes
Agents Cytotoxiques et Cycle
Agents Cytotoxiques et Cycle
Cellulaire
Cellulaire
Inhibiteurs de
Inhibiteurs de
topoisomérase
topoisomérase
busulfan
Modélisation
Modélisation
de l’effet de la
de l’effet de la
chimiothérapie
chimiothérapie
Développée pour la chimiothérapie
Développée pour la chimiothérapie
cytotoxique
cytotoxique
Utile pour la chimiothérapie cytostatique
Utile pour la chimiothérapie cytostatique
Modèle de
Modèle de Goldie
Goldie et
et
Coldman
Coldman
(1970s)
(1970s)
considérer l’émergence de la
considérer l’émergence de la
résistance dans le design des
résistance dans le design des
schémas de chimiothérapie
schémas de chimiothérapie
hétérogénéité
hétérogénéité intratumorale
intratumorale,
,
hétérogénéité inter
hétérogénéité inter-
-patient
patient
Modèle de
Modèle de Goldie
Goldie et
et Coldman
Coldman
(1970s)
(1970s)
modèle tumoral d’hétérogénéité cellulaire
modèle tumoral d’hétérogénéité cellulaire
résistance
résistance
«la présence de clones résistants, avant
«la présence de clones résistants, avant
toute exposition à la drogue, dépend du taux
toute exposition à la drogue, dépend du taux
de mutation* et de la taille de la tumeur»
de mutation* et de la taille de la tumeur»
*lié à l’instabilité génétique propre à chaque tumeur.
*lié à l’instabilité génétique propre à chaque tumeur.
événement rare entre 10
événement rare entre 103
3et 10
et 106
6cellules
cellules
taux de mutation 10
taux de mutation 10-
-6
6:
:
au moins 1 cellule mutée dans 10
au moins 1 cellule mutée dans 109
9cellules
cellules

5
Modèle de
Modèle de Goldie
Goldie et
et Coldman
Coldman
(1970s)
(1970s)
A et B pour traiter une tumeur
A et B pour traiter une tumeur
hypothèse
hypothèse
la tumeur contient 4 types de cellules :
la tumeur contient 4 types de cellules :
S :
S : sensible à A et B
sensible à A et B
RA :
RA : résistante à A, sensible à B
résistante à A, sensible à B
RB :
RB : résistante à B, sensible à A
résistante à B, sensible à A
RAB :
RAB : double résistante
double résistante
Modèle de
Modèle de Goldie
Goldie et
et Coldman
Coldman
(1970s)
(1970s)
Guérison =
Guérison = tuer les cellules S, RA et RB
tuer les cellules S, RA et RB
prévenir l’émergence de RAB
prévenir l’émergence de RAB
Quelle est la meilleure stratégie?
Quelle est la meilleure stratégie?
séquentielle?
séquentielle?
alternée?
alternée?
combinée?
combinée?
Hypothèse avec 12 cycles
Hypothèse avec 12 cycles
Dose cumulative
Dose cumulative Schéma
Schéma Taux de
Taux de
A
AB
BGuérison
Guérison
12
12 0
012A
12A (AAAAAAAAAAAA)
(AAAAAAAAAAAA) 0.0003
0.0003
9
93
39A3B
9A3B (AAAAAAAAABBB)
(AAAAAAAAABBB) 0.15
0.15
9
93
33AB
3AB (AAABAAABAAAB)
(AAABAAABAAAB) 0.23
0.23
9
93
3B3A
B3A (BAAABAAABAAA)
(BAAABAAABAAA) 0.40
0.40
9
93
33B9A
3B9A (BBBAAAAAAAAA)
(BBBAAAAAAAAA) 0.41
0.41
6
66
63A3B
3A3B (AAABBBAAABBB)
(AAABBBAAABBB) 0.44
0.44
6
66
6AB
AB (ABABABABABAB)
(ABABABABABAB) 0.52
0.52
6
66
6Associées
Associées (A/2 + B/2) x 12
(A/2 + B/2) x 12 0.62
0.62
6
66
6BA
BA (BABABABABABA)
(BABABABABABA) 0.52
0.52
6
66
63B3A
3B3A (BBBAAABBBAAA)
(BBBAAABBBAAA) 0.44
0.44
6
66
66B6A
6B6A (BBBBBBAAAAAA)
(BBBBBBAAAAAA) 0.32
0.32
3
39
93A9B
3A9B (AAABBBBBBBBB)
(AAABBBBBBBBB) 0.41
0.41
3
39
9A3B
A3B (ABBBABBBABBB)
(ABBBABBBABBB) 0.40
0.40
3
39
93BA
3BA (BBBABBBABBBA)
(BBBABBBABBBA) 0.23
0.23
3
39
99B3A
9B3A (BBBBBBBBBAAA)
(BBBBBBBBBAAA) 0.15
0.15
0
012
12 12B
12B (BBBBBBBBBBBB)
(BBBBBBBBBBBB) 0.0003
0.0003
A=B, mutation 10
A=B, mutation 10-
-8, TD égaux, K(
8, TD égaux, K(S,Rautre
S,Rautre) = 2, K(
) = 2, K(Rid
Rid)=0.25
)=0.25
Modèle de
Modèle de
Goldie
Goldie
et
et
Coldman
Coldman
(1970s)
(1970s)
hypothèses et limites
hypothèses et limites
taux de mutation stable
taux de mutation stable
cinétique de prolifération
cinétique de prolifération
équivalente
équivalente
hypothèse du log
hypothèse du log-
-kill
kill en croissance
en croissance
exponentielle
exponentielle
A et B sont également efficaces
A et B sont également efficaces
(drogues «symétriques»)
(drogues «symétriques»)
Absence stricte de résistance
Absence stricte de résistance
croisée
croisée
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%