Insuffisance cardiaque et cardiomyopathies

La Lettre du Cardiologue • n° 440 - décembre 2010 | 9
CONGRÈS
RÉUNION
AHA 2010
13-17 novembre 2010
Chicago
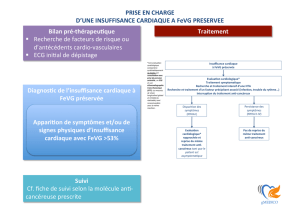
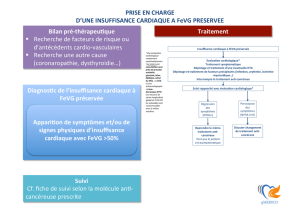
Insuffisance cardiaque
et cardiomyopathies
D. Logeart*
* Service de cardiologie, hôpital Lari-
boisière, Paris.
Les antialdostérones aussi
dans l’insuffisance cardiaque
de classe NYHA II : attendu
mais remarquable
La spironolactone et l’éplérénone avaient montré
des effets spectaculaires sur la mortalité des insuf-
fisants cardiaques de classe NYHA III/IV avec une
fraction d’éjection du ventricule gauche (FEVG)
altérée et également sur la mortalité de patients
souffrant d’infarctus avec dysfonction VG ou d’insuf-
fisance cardiaque. En l’absence d’essais cliniques,
les experts étaient restés prudents et ne recom-
mandaient pas leur usage chez les patients moins
sévères. EMPHASIS-HF (Eplerenone in Mild Patients
Hospitalization And SurvIval Study in Heart Failure)
étend maintenant la démonstration de ces bénéfices
aux patients insuffisants cardiaques avec une FEVG
altérée mais étant peu symptomatiques, de classe
NYHA II. Cette étude randomisée contre placebo a
testé l’éplérénone 25-50 mg/j chez 2 737 patients
avec une FEVG inférieure ou égale à 35 %, en classe
NYHA II stable. Les résultats, éventés en raison de
l’arrêt prématuré de l’étude pour cause d’effica-
cité, sont remarquables. À la fin d’un suivi moyen
de 21 mois, l’antialdostérone a en effet diminué
le risque de décès cardiovasculaire ou d’hospi-
talisations pour insuffisance cardiaque de 37 %
(p < 0,0001) mais également le risque de décès
toutes causes confondues de 24 % et le risque d’hos-
pitalisations pour insuffisance cardiaque de 42 %.
Ce bénéfice est remarquablement cohérent avec
les essais RALES et EPHESUS. Il confirme à nouveau
le rôle néfaste de l’aldostérone dans ces situations
et l’impératif de bloquer ces effets. À noter que
les mécanismes exacts d’un tel bénéfice (tissu-
laire, ionique, volémique) restent imparfaitement
compris. Le prix à payer en termes de tolérance était
supportable : 11,8 % d’hyperkaliémie (> 5,5 mM)
versus 7,2 % sous placebo mais seulement moins
de 1 % de sorties d’étude, ce qui n’empêchera pas
chaque prescripteur de continuer à surveiller le
ionogramme sanguin de ses patients de la vraie vie.
Confirmation de l’intérêt
de resynchroniser plus tôt
les patients en insuffisance
cardiaque : l’étude RAFT
Très récemment, les études MADIT-CRT et REVERSE
avaient montré un bénéfice de la resynchronisa-
tion chez des patients avec une FEVG altérée et un
QRS supérieur ou égal à 120 ms dès le stade II de la
NYHA, si bien qu’une mise à jour des recommanda-
tions européennes sur le traitement de l’insuffisance
cardiaque chronique a été rapidement faite, en 2010,
pour recommander de resynchroniser ces patients.
Dans ce contexte déjà balisé, l’étude RAFT enfonce
le clou de façon éloquente. C’est une large étude,
américaine, randomisant défibrillateur seul et défi-
brillateur-resynchronisateur chez 1 798 patients avec
une FEVG inférieure ou égale à 30 % et un complexe
QRS supérieur ou égal à 120 ms, majoritairement en
classe NYHA II et avec une cardiopathie ischémique
sous-jacente. Après un suivi moyen de 40 mois, la
resynchronisation a diminué de 25 % l’incidence
du critère principal associant décès toutes causes
confondues ou hospitalisations pour insuffisance
cardiaque (33,2 versus 40,3 %, p < 0,001) mais elle a
également réduit de 25 % la mortalité toutes causes
confondues et de 32 % les hospitalisations pour
insuffisance cardiaque. Il s’agit donc d’un bénéfice
indiscutable chez des patients peu symptomatiques
mais ayant quand même des VG très altérés et des
QRS moyens de 158 ms… À noter par ailleurs un
taux d’événements indésirables significativement
augmentés par cette implantation d’une sonde VG
qui devront être suivis dans les registres.
La lente mais inexorable
avancée des assistances
circulatoires implantables
Dans l’étude ADVANCE, une minipompe – HVAD –
annoncée comme l’actuelle plus petite pompe à
débit continu a été testée chez 137 patients en

10 | La Lettre du Cardiologue • n° 440 - décembre 2010
CONGRÈS
RÉUNION
attente de greffon et a été comparée en ouvert à
499 patients implantés avec d’autres systèmes au
sein du registre Intermacs (INTERagency registry for
Mechanical Assisted Circulatory Support). À 6 mois,
le taux de succès a été de 92 % avec une tolérance
et un degré de complications semblant encore en
recul par rapport aux autres systèmes utilisés dans
Intermacs. Cette étude n’est pas randomisée mais
elle démontre les réels progrès technologiques
réalisés avec ces systèmes qui devraient trouver
un champ d’application croissant soit chez des
patients très sévèrement atteints en attente de
greffon, soit en substitution en cas de contre-indi-
cation à la greffe.
BNP : d’abord un biomarqueur
mais un usage pharmacologique
(néséritide) limité
Après plusieurs études récentes aux résultats
mitigés, une nouvelle étude sur l’intérêt de doser
de façon répétée le BNP au cours du suivi a été
présentée… avec des résultats positifs. Cette étude
PROTECT, monocentrique, a randomisé 151 insuf-
fisants cardiaques chroniques avec une FEVG infé-
rieure ou égale à 40 % entre suivi “conventionnel”
et suivi intégrant le dosage répété du NT-proBNP.
Le critère de jugement était la survenue d’événe-
ments cardiovasculaires à 1 an. Le suivi NT-proBNP a
permis de réduire ce risque (100 événements versus
58, p = 0,009), notamment par la baisse des hospi-
talisations pour insuffisances cardiaques. Dans le
groupe NT-proBNP, les taux de peptides diminuaient
nettement, le nombre de consultations était plus
important et ces patients recevaient moins de diuré-
tiques et plus d’antialdostérones. Il faut relever un
biais important : il s’agissait d’une étude monocen-
trique portant sur des patients jeunes (63 ans en
moyenne).
Le néséritide (BNP de synthèse injectable aux
propriétés essentiellement vasodilatatrices) est
commercialisé depuis longtemps aux États-Unis
et dans certains pays européens malgré des résultats
mitigés qui n’avaient pas convaincu nos autorités
de santé, d’où son absence d’AMM en France. On
attendait donc les résultats de la grande étude qui
devait trancher sur l’efficacité ou non du néséri-
tide… L’étude ASCEND-HF (Acute Study of Clinical
Effectiveness of Neseritide in Decompensated Heart
Failure) a randomisé le néséritide i.v. contre placebo,
en sus du traitement habituel incluant dérivés nitrés
et diurétiques, chez 7 141 patients souffrant d’une
insuffisance cardiaque aiguë, avec pression arté-
rielle non diminuée, hospitalisés depuis moins de
24 heures. Deux critères principaux étaient évalués :
la dyspnée à H6 et H24, et la combinaison décès
ou réhospitalisation pour insuffisance cardiaque à
J30. La dyspnée a été légèrement mais non signifi-
cativement améliorée ; l’incidence des décès ou des
réhospitalisations fut identique dans les 2 groupes
(9,4 versus 10,1 %). Seul lot de consolation pour ses
(anciens ?) prescripteurs : la bonne tolérance. Mais
est-ce bien suffisant ? ■
Retrouvez la présentation des études
EMPHASIS-HF, ASCEND-HF et RAFT
par G. Moubarak sur notre site Internet
AHA 2010
13-17 novembre 2010
Chicago
http://cardiologie.edimark.fr/publications/LAR/la-lettre-du-cardiologue
1
/
2
100%