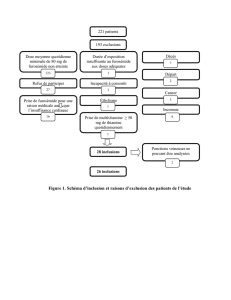
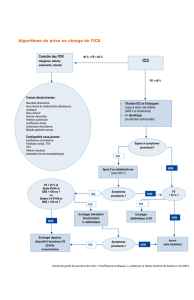
Appréciation de l`insuffisance cardiaque

1
INSUFFISANT CARDIAQUE
On parle d'IVG quand la Pression télé diastolique du VG (PtdVG) est supérieure à 6mmHg et pour l'IVD si la
PtdVD est > à 3 mmHg.
I. Appréciation de l'insuffisance cardiaque
Les signes cliniques et les stades de l'insuffisance cardiaque :
L'IC est appréciée suivant la classification de la New York Heart Association (NYHA).
Classification NYHA
Signes cliniques
NYHA I
Porteur d'une cardiopathie, mais sans
aucune gène fonctionnelle
NYHA II
Limitation fonctionnelle pour des efforts
intenses
NYHA III
Limitation fonctionnelle pour des efforts
légers
NYHA IV
Symptomatologie au repos
Les signes cliniques sont:
- Tachycardie, plus il est tachycarde plus il est IC
- Dyspnée d'effort
- Un sub-OAP, voire d'un OAP (asthme cardiaque)
Tout acte chirurgical est contre-indiqué en cas d'IC décompensée en dehors d'une urgence vitale.
II. Examens complémentaires
Radiographie du poumon : Dilatation cardiaque, œdème pulmonaire
ECG : Présence ESV, QRS large ou pas
Échocardiographie pré opératoire : Détermine fraction éjection (N: 60%), permet de voir la taille du
cœur
Les épreuves d'effort
Scintigraphie au thalium persantine, voire à l'échocardiographie sous dobutrex
La ventriculographie et la coronarographie.
Citons la ventriculographie isotopique et l'IRM Cardiaque.
III. Traitements
Repos
diététique
digitaliques : Ces produits sont inotropes positifs avec un effet bradycardisant. La kaliémie, la calcémie
doivent être systématiquement vérifiées.
diurétiques
inhibiteurs de l’enzyme de conversion : risque d’hypoTA majeure à l’induction. On maintient jusqu
au matin

2
ARA II arrêt 48h avant
βbloquants sont formellement proscrits chez l'IC.
Seul le carvédilol (Cardensiel, Kredex), et le Temrit sont actuellement indiqués dans les IC de grade II et III. Il
s'oppose aux effets délétères de l'hyper stimulation sympathique, en augmentant la FE et en diminuant la
PtdVG.
Anticoagulants AVK ou héparine
La pose d'un PM Triple chambre et d'un DAI
IV. Étiologies de l'IC
Les cardiopathies hypertensives.
L'HTA est un des facteurs de risque de l'Insuffisance coronarienne. Pour toute intervention non cardiaque
l'HTA est un des facteurs de risque de complication au même titre que l'IDM, et l'insuffisance rénale.
Les cardiopathies hypertrophiques obstructives (CMHO).
Maladie à prédominance familiale, l'hypertrophie se caractérise par l'absence d'étiologie classique (HTA,
valvulopathie).
En per anesthésie, toute baisse de la TA, de la précharge, une tachycardie, une vasodilatation (Loxen) et
l'utilisation d'inotropes comme le dobutrex, majorent le risque d'obstruction de la chambre de chasse du
VG. Il convient de privilégier la bradycardie (morphinique) le remplissage vasculaire et les amines alpha
mimétiques. Donc plutôt : bradycardie et bien rempli
Les cardiopathies non obstructives.
Il s'agit le plus souvent d'une atteinte de la myofibrille par l'amylose, les collagénoses. Les patients peuvent être
proposés à la transplantation cardiaque.
Les cardiopathies valvulaires.
Tout rétrécissement valvulaire expose au risque d'une IC congestive (OAP) et d'un état de choc.
Les insuffisances valvulaires, dans leur forme sévère, entraînent une diminution de la fonction ventriculaire
gauche, qui impose une cure chirurgicale préventive avant toutes autres chirurgies.
En cas de rétrécissement aortique (RA) Toute hypovolémie relative ou absolue lors de l'induction peut
entraîner un désamorçage de la pompe cardiaque. Donc faible dose et titration des drogues et
préoxygénation+++
En cas d'Insuffisance Aortique (IA) toute élévation des résistances vasculaires périphériques, une
bradycardie, une diminution de l'inotropisme majorent la régurgitation. La pression aortique diastolique
diminue, avec le risque de diminution de la perfusion coronaire.
En cas de rétrécissement mitral, il y a une majoration de l'altération de la contractilité auriculaire gauche
(OG) avec le risque d'hypertension pulmonaire, d'OAP et d'IVD. Tout accès d'ACFA expose au risque de chute
du Qc et de la TA. Il ne supporte pas l hypoxie
En cas d'insuffisance mitrale, une valeur normale de FE (50 à 60%) témoigne déjà d'une altération de la
fonction cardiaque et d'une diminution des réserves myocardiques.
Les pathologies associées.
L'insuffisance rénale et le diabète sont des associations de mauvais pronostic comme un âge supérieur à 75
ans.

3
V. Les différentes techniques
L'anesthésie locorégionale.
L'anesthésie générale.
Tous les produits associent une hypovolémie relative avec une diminution du baroréflexe. Seule la kétamine
évite une chute de la TA au même titre que l'étomidate.
Les morphiniques ont un effet bradycardisant, dose dépendante.
Les curares n'ont aucun effet délétère sur la fonction myocardique.
Dénitrogénation pendant 3 à 5 minutes sous le contrôle de la spO2 et de la FECO2.
VI. Le monitorage hémodynamique
- une Pression Artérielle sanglante (PAS) après le test d'Allen, qui permet la surveillance de la gazométrie, de
la kaliémie, de Ht, de l'Hb et de l'équilibre acido-basique.
- la surveillance du segment ST
- le monitorage de la température, et la pose d'un KT central
- BIS
VII. La conduite pratique
La prémédication et le traitement à visée cardiologique.
Idem coronarien
VIII. Les différentes complications per opératoires
Pendant l'intervention, il faut traiter sans retard, voire au mieux anticiper la survenue des différentes
complications :
- la bradycardie : au besoin sulfate d'atropine (de 1 à 2 mg IV),
- la tachycardie : hormis une analgésie insuffisante (SvO2, FeCO2), elle témoigne soit de la survenue d'une
décompensation cardiaque, soit d'une hypovolémie relative ou absolue (PVC, PcP),
- une hypovolémie secondaire à une hémorragie, qui impose le remplissage sous le contrôle des pressions de
remplissage, avec recours si besoin aux amines vasoconstrictives. L'hématocrite doit rester supérieur à 30%.
- les troubles du rythme supra ventriculaire ou ventriculaire imposent d'apprécier leur tolérance
hémodynamique. Toute anomalie de la kaliémie, de la calcémie et magnésium sanguin doivent être suspectés.
- Les signes en faveur d'une ischémie myocardique, favorisés par une décompensation coronarienne ou
cardiaque,
- Les chocs cardiogéniques qui imposent l'indication d'une réanimation en fonction des données
hémodynamiques, avec recours aux amines sympathomimétiques.
- Les arrêts cardiaques.
1
/
3
100%