Cas 1


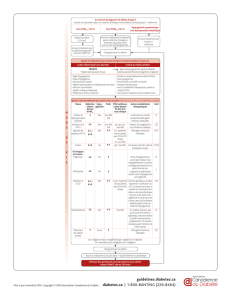
Comité d’élaboration
PRÉSIDENT
•Lawrence A. Leiter, Endocrinologie et métabolisme, Université de Toronto, Toronto
COMITÉ DE DIRECTION
•Harpreet S. Bajaj, Endocrinologie et métabolisme, LMC Diabetes & Endocrinology, Brampton
•C. Keith Bowering, Médecine interne, Université de l’Alberta, Edmonton
•Alice Y. Y. Cheng, Endocrinologie et métabolisme, Université de Toronto, Toronto
•Jean-Marie Ekoé, Endocrinologie et métabolisme, Université de Montréal, Montréal
•Pierre Filteau, Médecine générale, Saint-Marc-des-Carrières
•Stewart B. Harris, Médecine familiale, Épidémiologie et biostatistique, Université Western, London
•Ronald M. Goldenberg, Endocrinologie et métabolisme, LMC Diabetes & Endocrinology, Thornhill
•Vincent C. Woo, Endocrinologie et métabolisme, Université du Manitoba, Winnipeg
•Jean-François Yale, Endocrinologie et métabolisme, Université McGill, Montréal
COMITÉ DE FORMATION
•Carl Fournier, médecin de famille, Montréal
•Theodore J. Jablonski, médecin de famille, Calgary
•Kevin K. Saunders, médecin de famille, Winnipeg
•Richard Ward, médecin de famille, Calgary

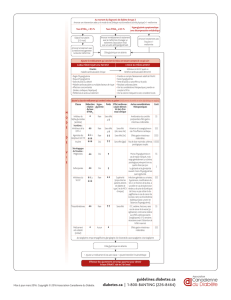
Divulgation du présentateur
•Conférencier : [Nom du conférencier]
•Relations avec des intérêts commerciaux :
–Subventions/soutien à la recherche
–Bureau des conférenciers/honoraires
–Frais de consultation
–Autres

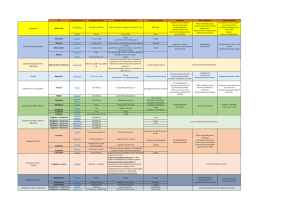
Divulgation de soutien commercial
•Ce programme de formation a été produit grâce au soutien
financier de Merck Canada Inc. sous forme de subvention à
l’éducation.
•Ce programme de formation a été produit grâce au soutien non
financier de Merck Canada Inc. sous forme de soutien
logistique.
•Conflits d’intérêt potentiels :
–[Nom du conférencier] a reçu [des honoraires/des subventions, etc.] de
Merck Canada Inc.
–Merck Canada Inc. tire profit des ventes des produits dont il sera
question dans le cadre du programme : la sitagliptine (Januvia®),
l’association sitagliptine/metformine (Janumet®).

Atténuation des sources
potentielles de partialité
•Ce programme de FMC communique des recommandations
fondées sur des études documentaires formelles et
structurées, et explicitement « fondée sur des données
probantes ».
•Ce programme de FMC a été revu par des pairs et toutes les
recommandations qui concernent la médecine clinique sont
basées sur des données probantes acceptées par la
profession, et toutes les recherches scientifiques
mentionnées, rapportées ou utilisées dans le cadre de cette
activité de FMC/DPC pour soutenir ou justifier les soins
recommandés pour les patients sont conformes aux normes
généralement reconnues.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
1
/
32
100%