Les infections urinaires

Les infections urinaires

GENERALITES
Infections très fréquentes
•Communautaires
•Nosocomiales
Les infections urinaires recouvrent un ensemble de
situations très variables allant de la bactériurie
asymptomatique à la pyélonéphrite compliquée.

Epidémiologie
•Plus fréquente chez la femme (anatomie)
•La fréquence augmente avec l’âge avec 2 pics
•Le 1er lors du début de l’activité sexuelle
•Le 2ème lors de la période post-ménopausique.
•La grossesse est un facteur favorisant
•Chez l’homme une infection urinaire doit faire rechercher une
uropathie sous-jacente. La fréquence des infections urinaires
augmente après 50 ans avec la pathologie prostatique.
•Chez l’enfant une infection urinaire est souvent le témoin d’une
malformation de l’appareil excréteur (surtout le garçon).
•C’est la 1ère cause d’infection nosocomiale.

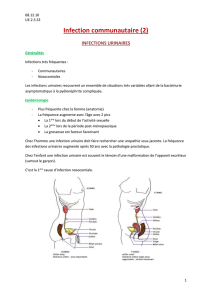
Physiopathologie

Physiopathologie
Réservoir de la bactérie = le tube digestif.
Migration à travers le périnée méat urinaire
urètre urine de la vessie (cystite).
Ala suite de facteurs favorisants l’infection,
extension aux uretères et aux reins
(pyélonéphrite).
Moyens de défense de l’organisme = longueur
de l’urètre, fréquence des mictions, flux
permanent de l’urine urétérale.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
1
/
29
100%