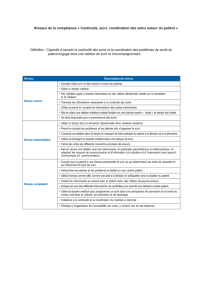
Jeux de rôle pour enseigner la relation médecin

MEMOIRE POUR LE DIPLOME INTER UNIVERSITAIRE
DE PEDAGOGIE MEDICALE
2004-2005
APPRENTISSAGE DE LA RELATION MEDECIN-MALADE :
INTERÊT DES JEUX DE RÔLE EN COMPLEMENT DES
COURS MAGISTRAUX ET DES ENSEIGNEMENTS DIRIGES
Dr Frank BELLIVIER
Département Universitaire de Psychiatrie Adulte
Groupe Hospitalier A. Chenevier-H. Mondor
Créteil

INTRODUCTION
LA RELATION MEDECIN-MALADE
1- La relation médecin-malade est dysymétrique ……………………………..… 4
2- L’investissement par le patient du discours du médecin …………………….. 4
3- Relation médecin-malade ou la confrontation du savoir médical
et du savoir du patient ………………………………………………………….. 4
4- La subjectivité du patient comme entrave à la relation médecin-malade …….6
5- Conclusions sur la relation médecin-malade ………………………………...…7
LES OUTILS PEDAGOGIQUES DE L’ENSEIGNEMENT DE LA RELATION
MEDECIN MALADE
1- Les cours magistraux ……………………………………………………………..8
2- Les enseignements dirigés ………………………………………………………. 8
3- Les jeux de rôle …………………………………………………………………... 9
3-1- Définition………………………………………………………………... 9
3-2- Objectifs…………………..……………………………………………... 9
LES JEUX DE RÔLE EN PRATIQUE
1- La présentation du groupe et des enseignants …………………………..….… 10
2- L’établissement d’un programme ……………………………….……….……. 10
3- Les enseignants exposent la règle de fonctionnement du jeu du rôle………… 10
4- Une initiation : un premier jeu rapide et ludique………………………….….. 11
5- Grille d’observation………………………………….…………………………...11
MISE EN PRATIQUE DES JEUX DE RÔLE
1- Une initiation : un premier jeu rapide ………………………………………11
2- Le déroulement du jeu……………………………..…………………………...11
EXEMPLES DE JEUX DE ROLE
1- La garde de l’aïeule durant les vacances…………………………………………...13
2- Une erreur médicale……………………………………………………………...14
3- Une dame obèse et diabétique …………………………………………………...15
4- Demande d’une prescription pour un tiers……………………………………. 16
5- La relation mère – enfant…………………………………………………...…... 17
6- Le cancer du sein ……………………………….………………………………...19
CONCLUSION …………………………………….………………………………..20

INTRODUCTION
Les connaissances médicales (sémiologie, physiologie, physiopathologie, thérapeutique…) et
un « savoir faire » relationnel, sont indissociables pour l’exercice de la médecine. Ainsi, la
mise en œuvre de connaissances médicales et techniques pour la prise en charge d’un patient
s’appuie sur la mise en relation de deux personnes, avec leur sensibilité et leur subjectivité : le
médecin et le malade. La pratique médicale ne peut donc se résumer à l’application d’actes
techniques et procédures valides et la non prise en compte de cette dimension relationnelle de
l’acte médical peut avoir des conséquences dramatiques.
La formation des futurs médecin à cette dimension relationnelle et aux influences de
l’intersubjectivité dans la relation médecin-malade ne peut que partiellement reposer sur les
outils pédagogiques classiques (enseignements magistral, enseignement dirigés, vidéo…).
Elle exige des outils qui permettent à l’étudiant de faire l’expérience de cette dimension
subjective de la relation. Cette inter-subjectivité pourrait se définir comme l’influence de la
personnalité et des représentations du patient sur celles du médecin et vice versa. Pour cela, le
travail en petits groupes d’étudiants (type ED) est indispensable car il permet, pour une
situation donnée, de confronter des points de vue subjectifs, d’envisager l’influence des
représentations de l’étudiant sur la manière dont il va entrer en relation avec le patient et
d’aborder des situations de blocages possibles. Cependant , cela est insuffisant car la
dimension proprement inter-subjective de la relation médecin malade n’est pas expérimentée.
L’objectif de ce mémoire est de présenter les jeux de rôle comme outil pédagogique
indispensable, en complément des autres types d’enseignement sur la relation médecin-
malade, dans la mesure où cet ils permettent d’aborder cette dimension intersubjective. Dans
une première partie, nous rappellerons les caractéristiques particulières de la relation
médecin-malade, puis nous présenterons les différentes modalités d’apprentissage des aspect
relationnels de la pratique médicale. Dans une troisième partie, nous présenterons les jeux de
rôle comme outil pédagogique pour cet apprentissage, les précautions de mise en œuvre, en
particulier en ce qui concerne le choix des situations proposées aux étudiants et la formation
des enseignants. Enfin, nous présenterons le programme de jeux de rôle utilisé à la faculté de
médecine de Créteil avec les étudiants de DCEM1.

LA RELATION MEDECIN-MALADE
1- La relation médecin-malade est dysymétrique :
Cette constatation assez évidente a des conséquences importantes pour la prise en charge des
patients. La position des deux interlocuteurs n’est pas équivalente. Cela tient d’abord au fait
que le médecin détient le savoir médical, alors que le patient est ignorant (même s’il sait
souvent beaucoup de choses). Dans sa demande d’aide, il ne peut donc s’agir d’une position
d’égal à égal, mais plutôt d’une soumission à ce savoir médical, lequel doit venir éclairer le
patient par rapport à l’ignorance dans laquelle il est en ce qui concerne son trouble. Cela tient
aussi au fait que les représentations du patient sont souvent assez éloignées de l’origine réelle
de ses symptômes. Dans ce domaine, tous les degrés sont possibles, allant de la crainte d’une
maladie grave alors qu’il s’agit d’un symptôme fonctionnel, à la banalisation voire à la
méconnaissance (refus, déni…) d’une affection grave. Un premier enjeu de la relation
médecin-malade est dès lors perceptible. Sans nier cette dysymétrie, le médecin devra d’une
part essayer de se faire une idée de la représentation que le patient a de sa plainte et d’autre
part veiller à ce que le patient puisse accepter comme crédible le discours du médecin sur ce
même symptôme. Le patient hypochondriaque ou la plainte hypochondriaque fourni un
exemple classique de cette situation d’incompréhension : le discours du médecin « vous
n’avez rien » n’est pas « crédible » du point de vue des représentations du patient.
2- L’investissement par le patient du discours du médecin
Le discours du médecin est un discours de savoir, un discours de maître qui lui confère un
pouvoir important. L’ensemble fait l’objet d’un surinvestissement, d’interprétations,
d’érotisation, parfois excessive, de sortes que les informations transmises sont dénaturées.
C’est ainsi que s’expérimente pour le médecin le mécanisme de projection de la part du
patient, qui est la capacité d’un patient à transformer des faits précis en leur donnant une
signification autre et à attribuer au médecin ses propres convictions, parfois erronnées (à
propos de ce symptôme hypochondriaque : « mais enfin, si le médecin m’a prescrit un scanner
cérébral, c’est donc bien qu’il pensait que je pouvais avoir quelque chose »)
3- Relation médecin-malade ou la confrontation du savoir médical et du savoir
du patient
Un autre élément accentue la dysymétrie de la relation médecin malade : c’est la place
particulière occupée par le savoir dans cette relation. Le savoir médical s’exprime à travers

l’examen et les signes physiques puis les examens complémentaires qui viennent guider la
démarche diagnostique et l’orientation thérapeutique. Mais la recherche de ces signes doit
être guidés par un interrogatoire préalable qui, du dire des plus grands cliniciens a toujours
été considéré comme l’étape la plus délicate, la plus importante et la plus lourde de
conséquences pour le médecin. C’est ainsi que plus on se trouvera dans un registre de
malaise fonctionnel où les signes sont plus difficiles à objectiver et plus l’information
transmise par la parole du patient prendra une place prépondérante dans l’orientation.
Ces éléments nous conduisent donc à penser que, si le médecin dispose d’un savoir
pré-établi, celui qui lui est dispensé à la faculté, c’est du côté du malade qu’il existe un autre
type de savoir, un savoir qui lui est propre, qu’il détient en propriété et dont il pourra ou non
faire usage pour orienter le clinicien. C’est dans la relation avec le médecin que ce savoir
va, ou pas s’exprimer, ce qui peut avoir des conséquences déterminantes pour la
l’évaluation diagnostique et la prise en charge thérapeutique. Dans certaines situations
comme dans l’hypochondrie, le savoir du patient opère à une sorte de renversement des
rôles avec un transfert de pouvoir de celui qui est sensé détenir la maitrise (le médecin) vers
celui qui est censé être dominé (le patient). Le médecin incarne, de par son savoir, un
pouvoir dont nous avons évoqué les effets facilement repérables au sein de la relation
médecin malade. Mais, ce pouvoir doit être mesuré par rapport à celui, insoupçonné, qui
intéresse la position du malade qui, de par ce savoir qu’il détient sur sa propre histoire peut
annihiler la position de maîtrise traditionnellement occupée par le médecin. Le savoir du
patient est donc constitué par un ensemble de constructions prises sur l’histoire spécifique
de chaque sujet, reconstruites selon une vérité qui ne se superpose pas forcément à la vérité
historique, qui vont donner un reflet particulier au symptôme.
La relation médecin-malade serait donc un compromis entre ces deux types de
savoir. On pourrait donc considérer le ressort de la relation médecin malade comme un
compromis à trouver entre d’un côté le savoir textuel du médecin, savoir pré-établi et de
l’autre, le savoir du patient qui se délivre au fur et à mesure que se déploie la dialectique
propre à cette relation. Comme nous l’avons évoqué précédemment, plus on se trouve dans
le registre de l’organique et plus le balancier de cette dialectique devra pencher du côté du
savoir médical et plus l’on se déplacera du côté d’une demande qui s’inscrit dans le registre
fonctionnel et plus la balance penchera du côté de ce savoir propre au patient.
Certains travaux expérimentaux laisseraient penser qu’il existe des différences
mesurables entre le discours de malades fonctionnels, et celui de malades organiques. Ainsi,
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%