modèle pour PDF

Fiche n°16
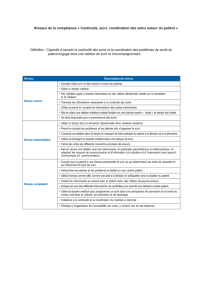
PATIENT, CLIENT, PARTENAIRE :
TROIS MODES DE RELATION MEDECIN-MALADE
Comme nous l’avons brièvement dit dans la fiche précédente, la relation médecin-malade
peut être analysée et décrite sous des angles différents : historique, sociologique, ou encore
psychanalytique. C’est ce qui va être fait dans cette fiche, chaque approche donnant un
éclairage intéressant de cette relation singulière.
1- Une approche historique de la relation médecin-malade [26,27]
Plusieurs modèles de relation médecin-malade générés par les différents types de malades
et les différents types de médecins ont été décrits au cours de l’histoire.
1.1- Un modèle de relation consensuel de Parsons
Dans ce modèle dit consensuel, fondé sur le cas des maladies aiguës, la santé est
nécessaire au bon fonctionnement de la société. La maladie constitue donc une déviance
potentielle par rapport à l’ordre social. La médecine effectue un contrôle social, le médecin
est régulateur social. Il s’agit d’un modèle asymétrique et consensuel : le médecin est actif,
le patient passif. Le malade reconnaît le pouvoir du médecin et la relation thérapeutique est
fondée sur une forte réciprocité. Le médecin porte le souci du bien-être du patient. Le patient
possède deux droits : celui d’être reconnu comme malade (le médecin lui donne ce statut) et
celui d’être soigné.
1.2- Un modèle de relation médecin-malade conflictuel, décrit par Freidson
Dans ce modèle, il existe de nombreux conflits possibles : culture professionnelle/ culture
profane, logique de soin/ respect de la vie quotidienne du patient, lutte de pouvoir :
autonomie du médecin/ autonomie du patient. Le médecin perçoit le malade et ses besoins
selon les catégories de son savoir spécialisé. Il est attaché à son autonomie professionnelle,
il entend définir lui-même le contenu et les formes du service qu’il lui rendra. Le malade en
revanche, perçoit sa maladie en fonction des exigences de sa vie quotidienne et en accord
avec le contexte culturel qui est le sien. Il voudrait que le médecin accepte sa propre
définition de son problème. Dans ce modèle le patient n’est pas passif, et il n’y a pas de
consensus a priori entre le médecin et le malade.
1.3- Un modèle négocié de relation médecin-malade : le modèle du partenariat de Strauss
Ici, la relation n’est ni consensuelle ni conflictuelle mais il s’agit d’une négociation d’éléments
non figés. C’est un modèle issu de la démocratie sanitaire, avec l’idée d’accompagnement et
de co-construction. Ce modèle a quatre caractéristiques : une position hiérarchique non
figée, un destin non écrit, un ordre non définitif entre les différents acteurs, le temps comme
donnée essentielle de la négociation. En d’autres termes, l’objectif à atteindre n’est pas

prédéterminé mais se constitue dans la négociation elle-même, et l’accord obtenu ainsi que
l’ordre qui se met en place sur cette base ne sont jamais définitifs.
2- Une approche sociologique de la relation médecin-malade [27]
En fonction de l’image que le médecin se fait de sa profession, il peut concevoir le rôle du
malade de trois manières :
- le médecin détient le savoir : le patient doit obéir ;
- le médecin détient le savoir mais il doit le partager : le patient doit comprendre avant
d’obéir ;
- le médecin ne détient pas l’ensemble des connaissances, la prise en charge doit tenir
compte du savoir profane : le patient doit être respecté et son savoir pris en compte dans
la stratégie thérapeutique.
De ces trois visions du rôle du patient découlent trois types de relation médecin-malade
2.1- L’approche directive
Chacun des acteurs est cloisonné dans son rôle : le médecin est l’expert, il a le savoir, le
patient est le profane, il n’a qu’un choix logique et rationnel : suivre les instructions du
médecin. Le dialogue médecin-malade est alors inutile, le médecin respecte le serment
d’Hippocrate, il fait le bien du malade. Dans cette logique le malade est un patient.
2.2- L’approche communicationnelle
Le médecin accepte de prendre en compte les interrogations du patient. Il se sent l’obligation
de ne pas se contenter d’ordonner, son rôle est aussi d’expliquer. Le dialogue médecin-
malade prend place dans la consultation, cependant il reste marginal : la logique reste la
même que dans le premier cas, il faut éduquer le patient afin que celui-ci intègre le vrai
savoir ou le refuse. Dans cette logique le malade est un client.
2.3- L’approche négociée
Le médecin accepte non seulement de prendre en compte les interrogations du patient, mais
aussi ses raisonnements, ses choix, et les conséquences de la maladie sur sa vie. La
relation médecin-malade se complexifie, le médecin ne doit pas se contenter d’expliquer
mais il doit adapter ses propositions thérapeutiques aux enjeux du patient. Le dialogue
médecin-malade est central : la décision finale est le résultat d’un processus de négociation.
Dans cette logique le malade est un partenaire.
3- Une approche psychanalytique : les trois espaces de la relation thérapeutique [28]
L’état de maladie implique un mouvement de régression plus ou moins marqué qui ramène
le patient à l'un de ses premiers stades évolutifs (voir fiche n°20 : Eléments
psychanalytiques). Idéalement, la relation thérapeutique aura pour but de mettre le patient
sur la voie d'une progression vers l'autonomie, qu'il s'agisse d'éliminer la maladie ou de

composer avec elle. Trois modes ou espaces relationnels différents ont ainsi été décrits, qui
s'ordonnent schématiquement comme un parcours depuis la dépendance la plus marquée
jusqu'à la plus large autonomie.
3.1- L'espace primaire
Le patient a besoin d’une "puissance protectrice" s’interposant entre lui-même et ce qui
l’agresse et l’angoisse : c’est alors le rôle que joue le médecin, comme "pare-excitation". Ce
rapport "non médiatisé" au médecin, pose la question de la distance car la position du patient
est fusionnelle avec un risque d’enkystement.
3.2- L'espace intermédiaire ou transitionnel
Le médecin est comme un "sas" entre le patient et le monde extérieur (ou le réel), il produit
un effet "soutenant". La relation est médiatisée par le jeu autour de différents objets ou rituels
(ordonnance, examens complémentaires…) permettant un maniement personnalisé de la
relation, sa reconstitution et sa restitution, et la possibilité d’une élaboration. La distance peut
alors varier : il existe un espace de négociation. Il peut apparaître un risque de tensions liées
au processus de changement ou un risque de pérennisation (enlisement) si la relation se
fige.
3.3- L'espace d'intégration psycho-somatique et d'autonomisation
Les deux sujets sont perçus comme autonome. Sans déprécier le rôle de celui-ci, le patient
sait que le médecin ne détient pas tous les savoirs. Le médecin se pose comme un repère
stable et reconnu, facilitant l’émergence du sens à partir des symptômes et affects du
patient. La relation se médiatise par le langage, avec une élaboration active, permettant une
intégration somato-psychique ("ne plus avoir le corps d'un côté, la tête de l'autre"). Le
cheminement conduit à la construction à deux d’une voie thérapeutique.
Ces trois espaces relationnels peuvent s’ordonner comme un parcours vers une autonomie
de plus en plus grande. Cependant, dans la réalité, il existe souvent des allers et retours,
des intrications, ou des fixations durables.
Discussion
Ces trois approches différentes apportent chacune des éléments intéressants de réflexion
sur la relation entre le médecin et son patient. On remarque par exemple certaines
correspondances entre des modèles historiques et des modèles psychanalytiques : le
modèle négocié de Strauss nécessite que le patient se situe dans l’espace d’autonomisation.
Aucun modèle n’est mauvais en soi, chacun peut être un passage obligé dans la relation
médecin-malade, mais le rôle du médecin généraliste est d’amener son patient, à son
rythme, à une certaine autonomie, c'est-à-dire l’acceptation de sa maladie, et de savoir
composer avec elle. Certains patients resteront dans une relation primaire, ayant besoin

d'une "autorité protectrice", d'autres initialement dans un rapport conflictuel, mûs par la peur,
prendront leur place en partenariat. Le médecin se doit de percevoir ces mécanismes
relationnels pour les respecter, pour s'adapter, pour aider si possible le patient à gérer son
capital santé en fonction de ses représentations.
Illustration
Madame S. a pris rendez-vous après la consultation "d'annonce d'une maladie grave", le
matin même à l'hôpital. Sa lésion cancéreuse lui a très bien été expliquée, ainsi que les
différentes possibilités thérapeutiques. C'est à elle de choisir. Elle est en larmes, pas certaine
d'avoir bien compris, doutant encore de sa maladie : "Je ne sais plus où j'en suis. Ils ont été
très agréables, m'ont tout de suite proposé de voir la psychologue du service. Que dois-je
faire docteur, vous me connaissez bien ?" Le médecin reprend les informations une à une,
puis évoque la peur de la patiente et celle de sa famille. Ils conviennent d'en reparler la
semaine suivante. La patiente sera ainsi revue régulièrement jusqu'à la semaine suivant sa
première séance de chimiothérapie. Madame S. reprend rendez-vous 6 mois plus tard pour
la prolongation de son congé longue maladie. Le traitement a bien avancé. Elle a débuté la
radiothérapie. Elle parle de "cette épreuve", de son ressenti des soins, de la difficulté
presque plus grande pour sa famille que pour elle, qui est plus réellement impliquée.
On peut discerner le cheminement de la patiente : le besoin initial d'une régression légitime à
l’annonce du cancer, permettant en même temps une grande compliance aux soins, puis une
relation passant par la médiation et des rites (rendez-vous programmés) assurant un effet
soutenant du médecin, et enfin l'autonomisation du patient, qui n’a plus besoin du médecin
pour "assumer" sa maladie.
Pour aller plus loin
Adam P, Herzlich C, Sociologie de la médecine et de la maladie, Paris : Nathan, 1994 :
127 p. (p. 76-89).
Velluet L, Gervais Y. Les trois espaces de la relation thérapeutique. In Conférence
Permanente de la médecine générale. Pédagogie de la relation thérapeutique. Paris :
editoo.com, 2003 : 181 p. (p. 31-41).
Concepts en médecine générale, tentative de rédaction d’un corpus théorique propre à la discipline. Thèse de médecine - 2013
1
/
4
100%