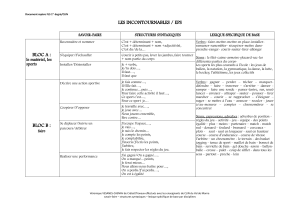
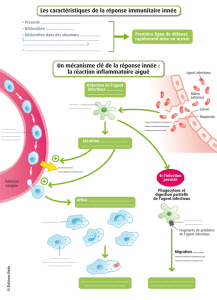
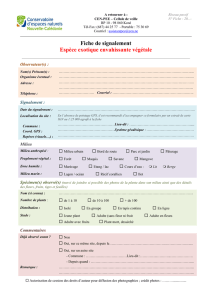
Participation des usagers à la gestion des risques

Participation des usagers à la gestion
des risques infectieux
René Amalberti

Une grande polysémie des mots,
– Malade, Patient, Entourage, Famille, Parents, Proches, Personne de
confiance, Victime : groupe ou cluster de termes retenus comme
équivalents pour désigner des interlocuteurs directs engagés
personnellement dans une pathologie en cours.
– Patient expert : désigne des patients ou entourages possédant une
compétence particulière pour une pathologie particulière,
interlocuteurs pour cette classe de pathologie avec des intérêts
sectoriels
– Usager, Public, Consommateur, Client, Citoyen, Assuré social: groupe
ou cluster de termes retenus comme équivalents pour désigner des
interlocuteurs invités à participer comme utilisateurs-payeurs du
système médical avec des intérêts généraux,
– Associations de représentants de malades, patients, d’usagers, de
victimes : regroupement de personnes concernées/impliquées des 4
classes précédentes, stakeholder institutionnalisé
Un regard sur le vocabulaire

1. Elements généraux sur la
participation des patients à la gestion
des risqUES

Une participation en évolution, mais qui
reste marginale
Un besoin clairement ressenti dans nos sociétés
occidentales
Des résultats encore modestes
Un état international (et national) et des
initiatives encourageants

L’héritage de Donabedian
Le triple rôle des patients
1. Contributeurs de Qualité et Sécurité
2. Donneurs d’objectifs de sécurité
3. Reformateurs
1. Donabedian A. Quality assurance in health care: the
consumer's role. Quality in Health Care 1992;1:247-251.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
1
/
22
100%