coronarien

1
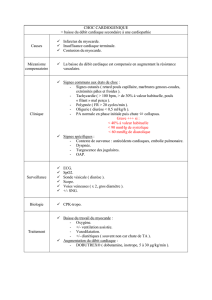
CORONARIEN
Le risque du coronarien:
- Ischémie en péri-opératoire
- Angor instable et d'infarctus du myocarde en post opératoire
I. Les apports en O2 au myocarde dépendent
a. Du débit sanguin coronarien
La PAM est un reflet de la pression de perfusion coronaire
Objectif : PAM > 60-70mmHg
b. De la durée de la diastole
Donc pas de tachycardie car c’est pdt la diastole que le myocarde est irrigué
c. Le contenu artériel en O2
Il depend:
- Concentration en hémoglobine
- SaO2
Objectifs :
- SaO2 > 95 %
- FiO2 > 60%
- SvO2 > 65%
- Hb 10g/dl
- Ht 30%
II. La demande en O2 du myocarde dépend
De la tension pariétale du VG
De la fréquence cardiaque
De l'inotropisme. Une augmentation de l'inotropisme est souvent associée à une tachycardie
De l'augmentation de la consommation d'O2 de l'organisme (VO2), surtout lors du réveil :
Notamment du fait de l'existence de tremblements secondaires à l'activité thermorégulatrice, la diminution de
l'analgésie et au sevrage de la ventilation.
Plus de 90% des accidents ischémiques se font de façon silencieuse
III. Signes devant une occlusion coronaire
- ECG = troubles de la repolarisation (sus ou sous décalage de ST de plus de 4 mm), une ischémie (onde T
négative et symétrique) et des troubles du rythme voire de la conduction (Intérêt du monitorage du segment ST)
- Trouble de la relaxation ventriculaire
- Dysfonction systolique dans le territoire concerné, à type d'hypokinésie, d'akinésie, de dyskinésie, un
dysfonctionnement des piliers mitraux avec une IM, et une insuffisance cardiaque gauche
- OAP
- Une symptomatologie angineuse
- Sur le plan bio, troponine Ic et CPKMB augmentés, présence d'une lactacidémie au niveau du sinus coronaire

2
IV. Le diagnostic
ECG
L'analyse du segment ST en dérivations DII (tb du rytme et coro dte) et V5 (signe ischemie coro gch)
Les signes électriques sont:
- un sous décalage de ST d'amplitude supérieure ou égale à 1mm, témoignant d'une ischémie sous endocardique
- un sus décalage de ST d'amplitude supérieure à 2 mm, signant une ischémie trans-murale.
ETO st visualisées hypokinésie ou akinésie du ventricule
SWAN GANZ la SvO2 va s effondrer. Valeur normal 60-65%
Si chute SvO2 cela peut être aussi:
- Réveil du patient
- Tb ventilation
- Complication cardiaque
DOULEUR type
Bio: tropo, cpkmb
V. Les facteurs de risque
- Athérosclérose
- HTA
- Insuffisance Rénale
- Surpoids
- Tabac
- Hypercholestérolémie
- Diabète.
Le diabétique est exposé à des accidents ischémiques silencieux voire au maximum à des IDM silencieux
L'HTA mal traitée expose en cas de systolique > à 160 mm de Hg au risque d'ischémie silencieuse
Une HTA diastolique > à 90 mm de Hg est de mauvais pronostic
VI. Examens complémentaires
- ECG
- Épreuve d'effort
- Scintigraphie au thallium. Cette technique permet de visualiser les zones myocardiques hypo perfusées ou
nécrosées.
- La ventriculographie isotopique.
- L'échocardiographie associée à la dobutamine (de stress)
- PET scan coronarienne et IRM cardiaque
- Coronarographie et la ventriculographie qui permettent de confirmer le diagnostic angineux, son extension
artérielle et son retentissement sur la fonction ventriculaire.

3
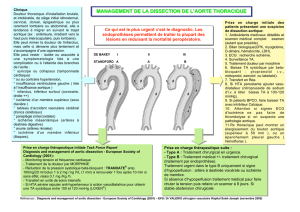
VII. En pré-op
a. Les IEC et les ARA II
- Inhibiteurs de l'enzyme de conversion (IEC) arrêté 24h avant intervention
- Antagonistes des récepteurs de l'angiotensine II (ARAII) arrêté 48h avant intervention
b. Les antiagrégants plaquettaires
Le Plavix et le Ticlid doivent être arrêtés au plus tôt cinq jours avant l'intervention. L'Aspégic, peut être
maintenu jusqu'au jour de l'intervention.
Les stents actifs nécessitent une protection antithrombotique associant Plavix et Aspégic. L'arrêt du Plavix
impose un relais par une héparine de bas poids moléculaire (HBPM) afin d'éviter le risque de thrombose du
stent actif. c. Bétabloquant
Traitement à poursuivre (séléctol®)
d. Dérivés nitrés
Traitement à poursuivre (corvasal®)
e. Prémédications
Les benzodiazépines comme le midazolam (1mg/10kg) qui respectent l'autorégulation coronarienne, sont les
agents de choix. L'association d'un morphinique et d'un antihistaminique augmente le risque d'hypoxémie, donc
d'ischémie myocardique.
Atarax 2mg/kg
f. Monitorages
Au minimum, SpO2 et l'analyse du segment ST est la norme élémentaire.
L'index de Buffington est le rapport de la PAM/ FC. Cet index doit toujours être supérieur à 1 pour éviter tout
risque d'ischémie myocardique. La FC cardiaque doit rester inférieure à 75 et toujours supérieure à 45 cycles
par minute.
Une surveillance hémodynamique (cathéters artériels et Swan Ganz) ou écho cardiographique ETO sont
discutés en fonction des antécédents coronariens, la longueur de l'acte opératoire, du risque hémorragique et du
type de chirurgie.
Le monitorage de la température est systématique, avec sa prévention par l'utilisation du Bair Hugger.
VIII. L'INDUCTION ANESTHESIQUE
L'oxygénothérapie et le remplissage pré induction.
Il s'agit de deux étapes fondamentales.
L'oxygénothérapie doit être systématique afin d'obtenir une Fe O2 > à 96%. Elle impose la patience au moins
5 minutes et dans le calme.
Le remplissage doit être systématique, lent et progressif pour atteindre 10 à 15 ml/kg de poids sec.
L'induction doit se faire dans une ambiance calme. En cas d'AG il faut titrer les doses

4
Précautions :
La valeur critique
PAS : 90mmHg
PAM : 60 mmHg
FC : 80 bat/mn
L'hypercapnie (50mmHg) augmente le débit cardiaque et le débit coronaire
IX. Les techniques d'anesthésies
a. Les ALR :
Les ALR ne sont pas contre indiquées chez le coronarien. Par contre les coronariens sont souvent imprégnés
d'anticoagulants.
La péridurale lombaire (APL), diminue la PAS chez le sujet coronarien.
La péridurale lombaire avec maintien de la PA présente comme avantages que les réflexes sympathiques sont
bloqués. La péridurale permet le contrôle de la douleur postopératoire.
La péridurale thoracique (APT) entraîne une diminution de la contractilité du myocarde, de la FC, de la PAM,
et de la consommation d'O2 du myocarde (MVO2).
La rachianesthésie est d'indication plus délicate chez le coronarien.
L'APT et l'APL sont contre- indiquées en cas de dysfonction ventriculaire, de troubles sévères de l'hématose,
d'infection au point de ponction et du refus du patient.
b. Les anesthésies locales
Le bloc cervical
Le bloc plexique.
c. ALR et anticoagulants +++
Pour une APL ou APT :
- l'héparine IV est arrêtée 2H avant la mise en place du cathéter (vérification de l'iso-coagulabilité)
- les HBPM il faut une latence de 10 à 12H. Les HBPM sont reprises que plus de 2H après l'ablation du KT de
APL.
d. L'Anesthésie Générale :
Pour ce type de patient, il convient de ne pas utiliser le N2O (inotrope négatif)
FiO2 > 60%
Le sevoflurane aurait un effet protecteur myocardique
Hypnotique de référence : étomidate®
Curares : Benzylquinoléïne car les stéroïdiens sont vagolytiques

5
X. Postop
Le traitement de la douleur post opératoire doit être systématique
La lutte contre l'hypothermie. (>36,5)
Le sevrage de la ventilation mécanique
L'ischémie post opératoire
L'oxygénation doit être assurée de façon constante.
Le traitement anti angineux doit être repris au plus tôt, soit sous la forme orale que sous la forme IV.
Le traitement antiagrégant plaquettaire et l’héparinothérapie sont débutés au plus vite en fonction du type de
chirurgie.
Le dosage de la troponine Ic est systématique.
Toute élévation > à 0.3ng/ml impose une surveillance plus accrue en SSPI. Au-delà de 1.5 ng/ml, un traitement
par β bloquant aspirine peut être instauré. Au-delà de 3 ng/ml le patient est adressé en USIC
Prévention des accès hypertensif
Maintenir l’homéostasie du métabolisme glucidique
La reprise des traitements anti angineux
1
/
5
100%