Le coût de la sclérose en plaques - The cost of multiple

MISE AU POINT
La Lettre du Neurologue - vol. X - n° 5 - mai 2006 173
L
es conséquences économiques de la sclérose en plaques
(SEP) sont considérables à la fois pour les patients, les
compagnies d’assurance maladie, la Sécurité sociale et
la société. À ces coûts économiques doivent être ajoutés les coûts
intangibles (pretium doloris). Ils sont mesurés par des méthodes
d’observation [échelle de qualité de vie SEP-59] (1) ou par des
méthodes expérimentales (pari standardisé, disposition à payer,
arbitrage temporel), mais au prix d’hypothèses très restrictives
concernant les préférences des patients.
COÛT GLOBAL
En Europe, quatre grandes études médico-économiques ont été
publiées. Il s’agit d’études transversales ou prospectives sur une
courte période, comportant 500 patients ou plus, en Suède, en
Allemagne, au Royaume-Uni et en Italie (2-5). Il est important
de noter que l’étude italienne a été réalisée en 1996, avant que les
nouveaux et onéreux traitements ne soient commercialisés dans ce
pays. Dans le tableau, nous reproduisons les résultats de ces quatre
études, actualisés par G. Kobelt (6). Le coût total est compris
entre 25 625 €/patient/an (Royaume-Uni) et 38 329 €/patient/an
(Suède). Les coûts directs représentent respectivement 15 % à
31 % du coût total. Si le coût d’un QALY1était estimé à
30 000 €2, le coût intangible de la SEP serait compris entre 10 000
et 15 000 €, c’est-à-dire entre un quart et un tiers du coût total.
Toutes les études montrent que le coût augmente beaucoup plus
vite que le niveau d’incapacité3(7). Les hommes ont un coût glo-
bal supérieur à celui engendré par les femmes, à cause des pertes
Le coût de la sclérose en plaques
The cost of multiple sclerosis
● J. Grimaud*, P. Hautecœur**
* Hôpital Louis-Pasteur, Chartres, et laboratoire d’analyse des systèmes de santé,
université Claude-Bernard, Villeurbanne.
** Hôpital Saint-Philibert, Lomme.
1Le QALY (Quality Adjusted Life Years) est une mesure de la durée de vie tenant compte
de la qualité de cette vie. Cet indicateur est obtenu en multipliant la durée de la vie dans un
contexte médical particulier par un chiffre estimant la qualité de vie associée à ce contexte.
Un groupe de sujets ayant eu une durée moyenne de vie de dix ans et une qualité de vie esti-
mée à 85 % d’une norme (qui tient souvent compte de l’âge et du sexe) donnerait un QALY
de 8,5 ans.
2Il a été avancé que le National Institute for Clinical Excellence (Royaume-Uni) évalue
favorablement un traitement, une intervention ou une technologie si son coût (parmi d’autres
paramètres) est inférieur à 55 617 €/QALY. Dans la sclérose en plaques, un ratio coût/QALY
de 57 471 €, voire de 68 966 €serait approprié.
3Selon la classification de l’OMS, on définit :
Déficience : toute perte de substance ou altération d’une structure ou fonction psycholo-
gique, physiologique ou anatomique. La déficience correspond à l’aspect lésionnel.
Incapacité : toute réduction (résultant d’une déficience), partielle ou totale, de la capacité
d’accomplir une activité dans les limites considérées comme normales pour un être humain.
L’incapacité correspond à l’aspect fonctionnel.
Désavantage (handicap) : résulte pour un individu donné d’une déficience ou d’une inca-
pacité qui limite ou interdit l’accomplissement d’un rôle normal (en rapport avec l’âge, le
sexe, les facteurs sociaux et culturels).
■
Le coût de la sclérose en plaques est dominé par les pertes
de productivité.
■
Le coût augmente de façon plus rapide que l’incapacité.
■
Les soins et aides informels sont quasi exclusivement
apportés par l’époux(se).
■
Les coûts indirects apparaissent pour des niveaux d’inca-
pacité plus faibles que l’augmentation des coûts directs.
Mots-clés : Sclérose en plaques – Coûts – Emploi.
POINTS FORTS
POINTS FORTS
This paper reviews the literature on cost evaluation of mul-
tiple sclerosis, with special focus on the French health system.
Besides the personal suffering, the financial consequences for
multiple sclerosis patients and their family and the economic
burden for society are enormous.
Keywords: Multiple sclerosis – Cost – Employment.
SUMMARY
SUMMARY
Italie Suède Royaume-Uni Allemagne
1996 1998 1999 1999
(Amato, 2002) (Henriksson, 2001) (Kobelt, 2000) (Kobelt, 2001)
Coûts directs* 3 297 11 729 3 848 8 333
Coûts à la charge du patient 7 001 13 089** 10 031 9 635
et coûts des soins informels
Coûts indirects 8 418*** 13 511 11 746 13 128
Coûts totaux (2004) 18 716 38 329 25 625 31 096
* : incluant les traitements par interférons et ajustés sur la fréquence nationale d’utilisation au moment de l’étude,
sauf pour l’Italie, où ces traitements n’étaient pas encore disponibles au moment de l’étude.
** : incluant les tierces personnes mises au service des patients par les services sociaux.
*** : incluant les pertes de revenu subies par les “aidants”.
Tableau. Comparaison des résultats des quatre principales études
européennes concernant les coûts liés à la sclérose en plaques (expri-
més en euros 2004).

MISE AU POINT
La Lettre du Neurologue - vol. X - n° 5 - mai 2006
174
de productivité plus importantes. La survenue d’une poussée
accroît le coût d’un facteur 1,1 à 2,0 par rapport à celui du niveau
d’incapacité préalable à la poussée, à cause des hospitalisations
et des traitements. Les traitements par interférons et acétate de
glatiramère ont un rapport coût/utilité élevé. En termes de santé
publique, ces chiffres sont habituellement jugés trop élevés pour
qu’un tel traitement soit recommandé.
En France, deux études ont calculé un coût “total” de la SEP.
Les 90 patients français de l’étude de Murphy et al. (8) ont été
recrutés dans les services des Prs É. Roulet (Paris) et C. Confa-
vreux (Lyon) en 1995 et 1996. Le coût trimestriel de la maladie
était de 1 928 dollars, 3 941 dollars et 5 678 dollars (américains),
pour les patients dont le score d’incapacité était faible
(1,0 ≤EDSS ≤3,5), moyen (4,0 ≤EDSS ≤6,0) ou sévère
(6,5 ≤EDSS ≤8,0). Ce coût incluait les hospitalisations, les
consultations, les soins paramédicaux, les examens complémen-
taires, les équipements, les transports, les pertes de revenus
(arrêts de travail), les aides médico-sociales, la monétarisation
des aides informelles et du temps “perdu” par les patients pour
recevoir leurs soins.
Dans l’étude multicentrique française réalisée entre janvier 2002
et juillet 2004 chez 73 patients suivis en ville ou à l’hôpital et
dont la maladie évoluait depuis moins de 3 ans, le coût était com-
pris entre 50 €et 39 350 €/malade/an, avec un coût médian de
19 878 €/malade/an (9). Le coût annuel moyen était de 8 238 €
pour les patients dont le score EDSS était inférieur à 4 et de
12 579 €pour les autres. Il incluait le coût des hospitalisations,
des soins ambulatoires (consultations, pharmacie, examens com-
plémentaires, soins infirmiers, orthophoniste et kinésithérapeute),
de l’aide formelle et des équipements, les indemnités et la moné-
tarisation de l’aide informelle et des soins paramédicaux infor-
mels (figure).
COÛTS DU SECTEUR DE LA SANTÉ
Les 157 patients de l’étude de P. Hautecœur et J.P. Marissal
étaient suivis dans les services de neurologie de 4 hôpitaux de la
région Nord-Pas-de-Calais [Lomme, Lens, Maubeuge et Valen-
cienne] (10). Le coût annuel mesuré entre juin 1995 et décembre
1996 était de 21 834 francs (EDSS ≤3,0), 22 740 francs
(3,5 < EDSS < 5,5) et 52 695 francs (EDSS ≥6,0), selon le niveau
d’incapacité. Il incluait les coûts hospitaliers et ambulatoires
(consultations de médecine générale et kinésithérapie), hors phar-
macie et infirmières libérales.
Dans l’étude multicentrique française réalisée chez des patients
dont la SEP évoluait depuis moins de 3 ans (9), ce même coût
était de 3 912 €/patient/an, c’est-à-dire voisin de celui de l’étude
Nord-Pas-de-Calais. Il doublait presque lorsque étaient ajoutés
les prix des soins paramédicaux (infirmiers et orthophonie), des
examens complémentaires et des médicaments consommés en
ambulatoire. Dans cette étude, la totalité des patients bénéfi-
ciaient de l’exonération du ticket modérateur. Ainsi, seule l’Assu-
rance maladie supportait les coûts des soins médicaux et para-
médicaux liés à la SEP.
Parce que, dans l’étude de Murphy et al. (8), les coûts sont
présentés en dollars (1996) et qu’ils incluent le coût des arrêts
maladie, la comparaison est difficile. Le coût annuel pour la
Sécurité sociale était estimé à 4 868 dollars pour les patients peu
ou pas handicapés et à 9 296 dollars pour les patients dont le
score EDSS était compris entre 4 et 6. Ce coût comportait les
hospitalisations, les consultations médicales et paramédicales, les
examens complémentaires, les dépenses de pharmacie et maté-
riels médicaux, les aides formelles, les congés maladie et les frais
de transport.
COÛTS HOSPITALIERS
Dans l’étude Nord-Pas-de-Calais (10), le coût annuel des hospi-
talisations était de 18 297 francs (EDSS ≤3,0), 16 882 francs
(3,5 < EDSS < 5,5) et 39 337 francs (EDSS ≥6,0), selon le
niveau d’incapacité. Ce coût hospitalier était fonction de la forme
clinique (30 777 francs pour la forme secondairement progres-
sive, 20 136 francs pour la forme rémittente et 12 611 francs pour
la forme progressive primaire) avec un impact fort de la fré-
quence des poussées évolutives (nombre de poussées/an) et de
l’incapacité (mesurée sur l’échelle EDSS).
Dans l’étude multicentrique française (9), le coût des hospitali-
sations était en moyenne de 3 013 €/patient/an. Il représentait en
moyenne 20 % des “dépenses du secteur de la santé” et 18 % du
coût “total” de la sclérose en plaques (médiane = 0 %), hors perte
de revenus et productivité.
L’étude de Tissot et al. (11) concernait les biens médicaux (jour-
nées d’hospitalisation, examens biologiques et paracliniques,
médicaments) consommés par 65 patients hospitalisés dans le
service de neurologie du Pr L. Rumbach, au CHRU de Besançon.
Le coût médical hospitalier moyen était de 1 962 €/patient/5 mois
(IC95 : 1 132-17 558 €). Ce coût tendait à augmenter avec la
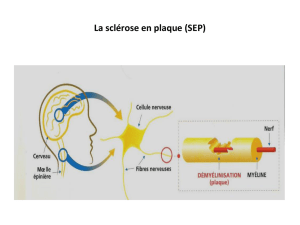
Figure. Distribution des constituants du coût de la sclérose en plaques
(valeurs moyennes pour les 6 derniers mois, sauf pertes de revenus et de
productivité).
D’après le collectif SEP des villes et SEP des champs : Dr A. Anguenot, Dr A. Barre-Coignet, Dr E. Berthier, Dr J.L. Brault,
Dr B. Chassande, Dr E. Diot, Dr J. Grimaud, Dr A.M. Guennoc, Dr H. Hallak, Dr J. Leche, Dr L. Magy, Pr T. Moreau,
Dr P. Neuschwander, Dr M.P. Noblet, Dr E. Pomet, Dr P. Rondepierre et Pr L. Rumbach.
Consultations
Hospitalisations
Pharmacie (ambulatoire)
Équipements
Allocations compensatrices
Examens complémentaires
Soins informels
et aides informelles
Soins paramédicaux

La Lettre du Neurologue - vol. X - n° 5 - mai 2006 175
sévérité de la maladie. La part attribuable aux examens paracli-
niques et aux médicaments était respectivement de 12 % et 10 %.
Ces résultats permettent d’évaluer, pour un hôpital universitaire
français, le coût moyen de la SEP à 4 726 €/patient/an.
COÛT DES MÉDICAMENTS EN AMBULATOIRE
En France métropolitaine, la prévalence et le coût de la SEP
traitée par interférons ont été analysés par Kazaz et al. (12),à
partir des bases de données de remboursements provenant de
128 Caisses primaires d’assurance maladie (CPAM). Fin 2000,
le nombre de patients sous interférons était estimé à 8 700 et la
prévalence des patients traités par interférons était de 14,8 %.
Elle était plus élevée chez les femmes (19,8 %) que chez les
hommes (8,6 %). Elle était également plus élevée dans le Nord et
l’Est de la France (26,1 % en Alsace, 25,8 % en Lorraine et
20,3 % dans le Nord-Pas-de-Calais) que dans les régions du Sud-
Ouest (11,3 % en Région PACA, 11,2 % en Aquitaine et 10,4 %
en Bretagne). La même étude (12) révèle que le remboursement
des médicaments représentait 75,6 % de l’ensemble des dépenses
de l’Assurance maladie, soit 10 429 €/patient sur l’année 2000.
Le montant total des dépenses de soins remboursées aux patients
de la population de l’étude était de 84,9 millions d’euros.
Dans l’étude multicentrique française (9), le principal poste budgé-
taire était la pharmacie, avec 61 % du coût “total” médian de la
maladie, hors perte de revenus et de productivité (médiane =
2 015 €/patient/an ; moyenne = 1 429 €/patient/an. Ce poids
considérable était dû aux 60 % de patients qui recevaient un trai-
tement par interférons . Presque tout le budget pharmacie était
consacré à l’achat des interférons , avec un coût moyen de
2 140 €/patient/an. La part des traitements symptomatiques
(moyenne = 55 €/patient/an) et des traitements non prescrits du type
vitamines, compléments alimentaires et phytothérapie (moyenne =
8€/patient/an) était minime. Comme aux États-Unis, les traite-
ments les plus prescrits sont les antidépresseurs. Dans une étude
suédoise réalisée à un stade plus avancé de la maladie, le budget
pharmacie était de 5 830 €/patient/an (13)4. Quarante-deux pour
cent des patients étaient traités par interférons , ce qui représen-
tait 97 % du coût des médicaments (5 656 €). Le coût des autres
traitements prescrits était de 132 €/malade/an. Les traitements
non prescrits (automédication) représentaient 43 €/patient/an.
COÛTS DES SOINS AMBULATOIRES
Dans l’étude Nord-Pas-de-Calais (10), les coûts ambulatoires
représentaient 24,6 % des recours en soins, dont 15,2 % pour les
soins de kinésithérapie. Le coût ambulatoire le plus élevé était
retrouvé pour les formes progressives primaires, et les variables
discriminantes étaient l’incapacité (EDSS) et le score fonction-
nel pyramidal.
Dans l’étude multicentrique française (9), le prix moyen des
consultations médicales (25 €/patient/mois) et des soins paramé-
dicaux formels (72 €/patient/mois) représentait respectivement
8 % et 3 % du coût (médiane) de la SEP, hors pertes de revenus
et de productivité.
COÛTS INFORMELS
Les soins et aides informels représentent une charge parfois impor-
tante pour l’entourage du patient, au détriment d’autres activités
professionnelles ou de loisirs. Les différentes études montrent
que le conjoint supporte l’essentiel de la charge de soins.
Pour les patients français de l’étude de Murphy et al. (8), la durée
quotidienne de l’aide informelle reçue par un patient était en
moyenne de 18 minutes (1,0 ≤EDSS ≤3,5), de 42 minutes
(4,0 ≤EDSS ≤6,0) et de 2 h 12 (EDSS ≥6,5), selon le degré
d’incapacité.
Dans l’étude Nord-Pas-de-Calais (10), la proportion de patients
qui avaient recours à une aide dans la réalisation des actes de la
vie courante était de 13 % (EDSS ≤3,0), 30 % (3,5 ≤EDSS ≤5,5)
et 65 % (EDSS ≥6,0). Le principal “aidant” consacrait en
moyenne 9 h 24, 18 h 12 ou 18 h 54 hebdomadaires selon que le
score EDSS du patient était inférieur à 3,5, entre 3,5 et 5,5 ou
supérieur à 5,5.
Dans l’étude multicentrique française réalisée chez des patients
dont la SEP évoluait depuis moins de 3 ans (9), 13 % des patients
avaient recours à une aide ménagère (salariée) et 51 % à une aide
informelle pour les actes de la vie quotidienne (à cause de la
maladie). Le coût médian des soins informels et des aides infor-
melles était estimé à 271,10 €/mois pour les seuls patients qui en
avaient bénéficié, avec des extrêmes allant de 16,15 à
1 938 €/patient/mois. Il participait pour 28 % au coût “total”
(médiane) de la SEP. Le nombre d’heures d’aide informelle
n’était pas corrélé au niveau d’incapacité (EDSS). En revanche,
il était en moyenne de 4,4 heures hebdomadaires pour les femmes
contre 1,2 heure pour les hommes.
Dans l’étude belge de Carton et al. (14), la durée de l’aide infor-
melle était en moyenne de 19 h 25/patient/28 jours (0 ≤EDSS ≤2),
de 60 h 50 (3 ≤EDSS ≤5), de 130 h 54 (6 ≤EDSS ≤7) et de
336 h 13 (8 ≤EDSS ≤9), selon le niveau d’incapacité.
Un quart des patients de l’étude suédoise de Henriksson et al.
(13) bénéficiait d’aides informelles. La durée moyenne était de
30 heures hebdomadaires, c’est-à-dire environ 4 heures/jour. Le
coût des soins informels était de 6 967,51 €/patient/an, soit
19,5 % du coût global (sauf perte de productivité).
EMPLOI ET PRODUCTIVITÉ
En France métropolitaine, parmi les 6 151 patients atteints de
SEP et traités par interférons recensés par l’Assurance maladie
au cours de l’année 2000, 24 % percevaient une pension d’inva-
lidité, 36 % des indemnités journalières et 6 % avaient reçu suc-
4Taux de change couronne suédoise/euro au 21 septembre 2000.

MISE AU POINT
La Lettre du Neurologue - vol. X - n° 5 - mai 2006
176
cessivement les deux prestations (12). Quatre-vingt-quinze pour
cent des patients étaient en affection longue durée, la moitié
depuis au moins 3 ans. Sept pour cent bénéficiaient de la CMU5,
avec de grandes disparités régionales (3 % en Alsace et 12,9 %
en Aquitaine). Ce pourcentage est inférieur à celui de la popula-
tion générale de même âge (8,5 %), mais s’explique par le fait
que, si les patients perçoivent des allocations compensatrices
comme l’allocation adulte handicapé, ils ne peuvent bénéficier
de la Couverture médicale universelle (CMU).
Dans l’étude conduite dans la Région Nord-Pas-de-Calais (10),
83 % des actifs eurent au moins un arrêt de travail durant l’année.
Seuls 30 % des patients dont le score EDSS était inférieur à 3,5
déclaraient n’avoir subi aucune conséquence de la maladie sur leur
vie professionnelle, contre 24 % pour les patients dont le score
EDSS était compris entre 3,5 et 5,5, et 11 % pour les patients avec
un EDSS supérieur à 5,5. La durée de la maladie pour chacun des
trois groupes était respectivement de 6, 12 et 14 ans. Les pertes
cumulées de salaire s’élevaient en moyenne à 482 029 francs sur
7 ans6. Près de la moitié des patients étaient inactifs (âge moyen
42 ans), dont 11 % en longue maladie et 27 % en invalidité.
Pour les patients français de l’étude de Murphy et al. (8),le
nombre de journées de travail perdues à cause de la SEP était en
moyenne de 18,8 par patient et par trimestre pour les patients
dont le score EDSS était compris entre 1 et 3,5 et de 44,3 par
patient et par trimestre pour les patients dont le score EDSS était
compris entre 4,0 et 6,0.
Dans l’étude multicentrique française (9), les trois quarts des
patients s’étaient absentés à cause de leur maladie, avec une
moyenne de 64 jours/an pour les patients actifs (médiane = 26),
alors que leur maladie évoluait depuis moins de 3 ans. Plus du
tiers des patients déclaraient avoir vu leurs revenus diminuer à
cause de leur maladie, en particulier ceux dont le score d’inca-
pacité EDSS était le plus élevé.
L’incapacité physique est la première cause de chômage pour
environ la moitié des patients. L’âge, le sexe, la durée de la SEP,
la fatigue et l’existence de troubles cognitifs augmentent aussi le
risque de perte d’emploi.
CONCLUSION
La comparaison des études médico-économiques est rendue dif-
ficile par les différences méthodologiques ainsi que les diffé-
rences de prix et d’organisation médico-sociale d’un pays à
l’autre. Leurs résultats convergent sur au moins quatre points. Le
coût de la SEP est dominé par les coûts extérieurs au système de
soins, notamment les pertes de productivité (congés maladie,
retraites anticipées) et les soins informels apportés par les
proches, le plus souvent le conjoint. Il augmente de façon plus
rapide que l’incapacité. L’augmentation des coûts indirects appa-
raît pour des niveaux d’incapacité plus faibles que l’augmenta-
tion des coûts directs. L’adéquation entre l’importance des aides
médico-sociales et le niveau de dépendance est insuffisante.
■
RÉFÉRENCES BIBLIOGRAPHIQUES
1.
Vernet D, Gerbaud L, Biolay S et al. Qualité de vie et sclérose en plaques :
validation de la version française francophone d’un auto-questionnaire, la SEP-59.
Rev Neurol (Paris) 2000;156:247-63.
5La Couverture médicale universelle (CMU) est un dispositif permettant à toutes les per-
sonnes résidant en France et ne disposant pas de droits d’être affiliées à un régime obliga-
toire, et donc d’être prises en charge comme tous les assurés (Couverture maladie univer-
selle de base : CMU de base) et de bénéficier, en cas de faibles ressources, d’une couverture
complémentaire (CMU complémentaire) qui remplace l’aide médicale (AMD et AME) et
d’une dispense d’avance des frais.
6L’estimation des pertes cumulées de salaire est déduite en multipliant l’écart entre le
salaire actuel du patient (les inactifs non représentés se voient affectés à un salaire nul) et
le salaire dont il disposait au moment des dernières répercussions de sa maladie sur son
activité professionnelle par le temps écoulé depuis cette dernière modification.
I. Lequel de ces 5 facteurs contribue le plus au coût
total de la sclérose en plaques :
a. un traitement par interféron
b. le score d’incapacité EDSS
c. la fréquence des poussées
d. le sexe
e. la durée de la maladie
II. Quelles sont les affirmations exactes :
a. le coût de la forme rémittente serait voisin de celui de la forme
progressive, à niveau d’incapacité et de fréquence de poussées égal
b. les coûts informels sont plus élevés pour les femmes que
pour les hommes
c. dès les trois premières années de la sclérose en plaques, la
moitié des patients a recours à des aides informelles
d. les coûts intangibles de la sclérose en plaques peuvent être
mesurés par l’échelle de qualité de vie SEP-59
e. les coûts intangibles représenteraient un quart à un tiers du
coût total de la sclérose en plaques
AUTO-ÉVALUATION
AUTO-ÉVALUATION
Résultats : 1 : a ; II : a, b, c, d, e.

La Lettre du Neurologue - vol. X - n° 5 - mai 2006 177
2.
Kobelt G, Lindgren P, Parkin D et al. Costs and quality of life in multiple scle-
rosis. A cross-sectional observational study in the United-Kingdom. EFI Research
Report. Stockholm: Stockholm School of Economics, 2000;n°398.
3.
Kobelt G, Lindgren P, Smala A et al. Costs and quality of life in multiple scle-
rosis. A cross-sectional observational study in Germany. Health Econ Prevent
Care 2001;2:60-8.
4.
Henriksson F, Fredrikson S, Masterman T, Jönsson B. Costs, quality of life and
disease severity in multiple sclerosis: a cross-sectional study in Sweden. Eur J
Neurol 2001;8:27-35.
5.
Amato MP, Battaglia MA, Caputo D et al., for the MuSIC Study Group. The
costs of multiple sclerosis: a cross-sectional, multicenter cost-of-illness study in
Italy. J Neurol 2002;249:152-63.
6.
Kobelt G. Economic evidence in mutiple sclerosis. Eur J Health Econom 2004;
(Suppl. 1):S54-S62.
7.
Patwardhan MB, Matchar DB, Samsa GP et al. Cost of multiple sclerosis by
level of disability: a review of literature. Mult Scler 2005;11(2):232-9.
8.
Murphy N, Confavreux C, Haas J et al. and the Cost of Multiple Sclerosis
Study Group. Economic evaluation of multiple sclerosis in the UK, Germany and
France. Pharmacoeconomics 1998;13:607-22.
9.
Grimaud J. Évaluation médico-économique de la prise en charge initiale des
patients atteints de sclérose en plaques. Thèse : Méthodes d’analyses des systèmes
de santé. Université Claude-Bernard-Lyon 1, 2005;n°108:300.
10.
Marissal JP, Hautecœur P. Les répercussions économiques de la sclérose en
plaques. Pathol Biol (Paris) 2000;48:139-50.
11.
Tissot E, Rumbach L, Limat S et al. A cost-of-illness study of multiple scle-
rosis from a hospital’s perspective: preliminary results. Rev Neurol (Paris) 2000;
156(Suppl. 3):3S180.
12.
Kazaz ES, Grisouard R, Zanni JL et al., le groupe médipath. Revue médicale
de l’Assurance maladie 2003;34(3):147-56.
13.
Henriksson F, Fredrikson S, Masterman T et al. Costs, quality of life and
disease severity in multiple sclerosis: a cross-sectional study in Sweden. Eur J
Neurol 2001;8:27-35.
14.
Carton H, Loos R, Pacolet J et al. Utilisation and cost of professional care
and assistance according to disability of patients with multiple sclerosis in
Flanders (Belgium). J Neurol Neurosurg Psychiatry 1998;64:444-50. (Reply:
Forbes RB, Swingler RJ. p.256-7).
1
/
5
100%