La tomodensitométrie multicoupe avec urographie (MSCTU), effectuée

La tomodensitométrie multicoupe avec urographie
(MSCTU), effectuée en trois phases
Détection des tumeurs des voies urinaires
Andreas Christe, Harriet Thoeny, Peter Vock
Departement für Diagnostische, Interventionelle und Pädiatrische Radiologie, Inselspital, Bern
NOVA Forum Med Suisse 2008;8(33):592–594 592
La MSCT implique des doses d’irradiation plus
élevées (120 à 140 kV, 130 à 300 mA) pour obte-
nir un contraste optimal dans les parties molles;
l’épaisseur des couches est la même que pour le
CT-scan de l’urolithiase. Les reconstructions co-
ronale et sagittale font partie de la routine.
Avantages: le carcinome urothélial affecte la ves-
sie, le bassinet et les uretères dans les proportions
50:3:1 [2]. Ce genre de carcinome se caractérise
par des foyers multiples qui peuvent apparaître
de façon synchrone ou métachrone; d’où la né-
cessité de l’examen par MSCTU de l’appareil uri-
naire excréteur tout entier. Au contraire de l’UIV,
la MSCTU permet d’attribuer assez aisément
l’étiologie de processus intraluminaux dans les
voies excrétrices urinaires, tels que caillots, tumeurs
ou concrétions. Chez un patient anticoagulé, par
exemple, les caillots du bassinet ou de la vessie
apparaissent déjà hyperdenses sur l’acquisition
native et l’injection d’un produit de contraste
ne renforce pas cet effet; les tumeurs, par contre,
absorbent assez bien le produit de contraste. La
MSCTU atteint une sensibilité de 90% dans la
détection des carcinomes vésicaux [3] et de 67 à
89% dans la détection des carcinomes urothéliaux
du système urinaire supérieur; les spé cificités
atteignent de 96 à 98% [4, 5]. De plus, la MSCTU
met en évidence toutes les autres pathologies et
structures abdominales situées en dehors de l’ap-
pareil urogénital, comme le ferait un CT-scan nor-
mal de l’abdomen.
Comparaison avec d’autres méthodes
Détection de carcinomes urothéliaux: la cystosco -
pie avec biopsie est l’examen standard permet-
tant la détection et la stadification des carcinomes
vésicaux aux stades précoces. Dans la détection
de carcino mes vésicaux, l’UIV conventionnelle
atteint une sen sibilité de 60% et la MSCTU de 90%
[3]. La précision de la stadification T d’un carci-
nome de la vessie se situe entre 55 et 92% par
MSCTU et entre 72 et 96% par IRM. L’IRM se prête
toutefois moins bien à la détection de tumeurs de
l’appareil urinaire supérieur en raison de sa réso -
lution spatiale plus faible. L’UIV a longtemps été
la méthode privilégiée pour le diagnostic de l’ap-
pareil urinaire supérieur, bien que sa sensibilité
dans la détection du carcinome de l’uretère n’at-
teigne que de 16 à 50% [2], et qu’elle ne décèle que
60% des tumeurs dans l’ensemble du système
Présentation de la MSCTU
en trois phases
Indications: l’hématurie indolore est souvent le
seul symptôme par lequel s’expriment le carci-
nome uro thélial et, plus rarement, le carcinome
rénal. Chez les patients de moins de 40 ans, l’in-
cidence cumu lative en 15 ans d’un cancer des
voies urinaires n’atteint cependant que 0,1%;
c’est pourquoi il faut ici utiliser en premier lieu
l’imagerie par échographie. Chez les patients de
plus de 40 ans présentant une hématurie asymp-
tomatique, les pathologies tumorales sont un
diagnostic différentiel important qu’il faut pren-
dre en considération et qu’il s’agit d’exclure. La
méthode est indiquée pour exclure également les
affections tumorales de l’appareil urinaire supé-
rieur en présence de carcinomes vésicaux, et
pour assurer le suivi longitudinal de carcinomes
urothéliaux.
Techniques: l’accès intraveineux est la seule mise
en place nécessaire pour préparer le patient
avant une MSCTU. La première phase comprend
l’acqui sition hélicoïdale native de l’abdomen en-
tier; dans la deuxième phase, l’acquisition héli-
coïdale de l’ab domen (phase néphrographique)
débute 60 secondes après avoir injecté un produit
de contraste iodé au patient; dans la troisième
phase, l’examen urographique a lieu 15 minutes
après qu’une perfusion de 500 ml de solution de
chlorure de sodium ait été effectuée pour favori-
ser la dilatation des voies excrétrices urinaires.
Quintessence
La tomodensitométrie multicoupe avec urographie (MSCTU1, multislice computed
tomography-urography), effectuée en trois phases, est importante pour le diag-
nos tic de processus expansifs dans l’appareil urinaire supérieur chez les patients
présentant une hématurie dont l’étiologie n’est pas claire. Les lésions intravési-
cales sont détectées par cystoscopie. Lorsque le diagnostic urologique primaire
d’une microhématurie est négatif (urographie intraveineuse et cystoscopie com-
prises), la MSCTU permet malgré tout d’en déterminer une cause dans 45% des
cas [1]. Dans l’ensemble, la MSCTU est un moyen d’analyse supérieur à l’uro-
graphie intraveineuse (UIV) pour diagnostiquer une microhématurie. La suite de
cet article présente la MSCTU et la compare avec d’autres méthodes.
1Dans cet article, «MSCTU» signifie implicitement
«MSCTU effectuée en trois phases» (NdT).
592-594 Christe 028_f.qxp 31.7.2008 14:10 Uhr Seite 592

NOVA Forum Med Suisse 2008;8(33):592–594 593
Détection de lésions rénales: dans le rein, les pro-
cessus expansifs sont souvent détectés d’abord
par échographie, ou encore découverts fortuite-
ment par l’imagerie abdominale résultant d’un
autre examen. La sensibilité de l’échographie pour
les tumeurs du rein s’élève à 82%. C’est cepen-
dant à nouveau la MSCTU (en particulier sa phase
néphrographique) qui permet la détection la plus
fiable des tumeurs rénales solides, avec une sen-
sibilité et une spécificité atteignant 95 à 100% [6].
Pour des raisons de radioprotection, il vaut mieux
renoncer à l’urographie durant la phase d’excré-
tion lors du diagnostic de tumeurs rénales, sauf
si une suspicion de carcinome urothélial persiste
après les deux premières phases. A ce jour, la do-
cumentation montre que le CT-scan et l’IRM sont
deux méthodes de qualité équivalente pour la
détection de tumeurs rénales solides. Le CT-scan
permet aussi de distinguer parmi les lésions kys-
tiques rénales les kystes simples des kystes
compliqués, ces derniers devant être éliminés de
manière contrôlée ou par voie chirurgicale. Le
CT- scan est également l’étalon-or de la stadifica-
tion des carcinomes rénaux; il permet en particu -
lier de diagnostiquer avec une précision de 67 à
91% les ganglions lymphatiques rétropéritonéaux
hypertrophiés, l’extension des tumeurs et les
throm boses veineuses rénales [6]. Ce degré de
précision plutôt faible provient du fait que pour
le carcinome rénal, la moitié des ganglions lym-
phatiques rétropéritonéaux hypertrophiés chan-
gent de volume par réaction, particulièrement
lorsque les tumeurs primaires sont nécrosées.
Inconvénients
Le risque d’une néphropathie due au produit
de contraste est faible chez les patients présen-
tant une fonction rénale normale. Le plus grand
risque est encouru lorsque la fonction rénale est
déjà dimi nuée (clairance <30ml/min; créatinine
>120 mmol/l) et les patients diabétiques ou atteints
de myélome multiple sont par ticulièrement vulné-
rables. D’autres facteurs de risque sont la déshy-
dratation et l’administration simultanée de médi-
caments néphrotoxiques. La né phropathie induite
par le produit de contraste vient au troisième rang
parmi les causes importantes d’une défaillance
rénale aiguë (13%); norma lement, le débit de fil-
tration glomérulaire retrouve toutefois sa valeur
de base après 7 à 21 jours. Dans moins de 10%
des cas, on observe une réaction légère aller-
gique aux produits de contraste iodés; un choc ana -
phy lactique s’observe chez moins de 1% des pa-
tients. Il faut aussi tenir compte du risque lié aux
produits de contraste iodés en cas de pathologies
thyroïdiennes. Un autre inconvénient de la MSCTU
réside dans la dose effective totale d’irradiation
relativement élevée qu’elle implique, qui atteint de
6 à 17 mSv selon le nombre de phases d’acquisi-
tion, et qu’il faut absolument prendre en considé-
ration en cas de contrôles répétitifs durant le suivi
tumoral.
urinaire supérieur (bassinet et uretères pris en-
semble). Cette mauvaise performance s’explique
principalement par la diminution de l’excré tion
rénale dans la moitié des cas de carcinome de
l’uretère; c’est pourquoi le diagnostic invasif par
urétéro-pyélographie rétrograde demeurait indi-
qué jusqu’ici [2]. Pour la détection des carcinomes
urothéliaux dans l’appareil urinaire supérieur,
un tournant s’amorce en faveur de la MSCTU, car
sa sensibilité se situe entre 67 et 89% avec une
spécificité de 96 à 98% [4, 5] (fig. 1 x). Il faut
toutefois relever que la dose d’irradiation totale
effective de 1 à 4 mSv (millisievert) imposée par
l’UIV est plus faible que celle imposée par la
MSCTU, qui peut atteindre 6 à 17 mSv selon le
nombre de phases d’acquisition effectuées. Les
auteurs estiment que l’utilisation de l’UIV en com-
binaison avec la cysto scopie se justifie toujours
pour le contrôle des carcinomes urothéliaux:
lorsque l’UIV est effectuée avec soin, la résolution
du système urinaire supérieur est satisfaisante,
et la dose accumulée lors des contrôles répétitifs
durant le suivi est nettement plus faible.
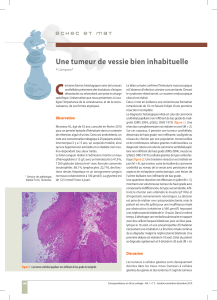
Figure 1
TDM multicoupe avec urographie d’un carcinome urothélial, effectuée en trois phases.
A Phase native : l’urine apparaît hyperdense dans le pyélon en cas d’hématurie (flèche).
B Phase néphrographique : une tumeur absorbant le produit de contraste (flèche) est mise en
évidence dans le pyélon du côté ventral alors qu’elle n’était pas visible en phase native.
C Urographie durant la phase d’excrétion : elle montre une excrétion et un néphrogramme retar-
dés, ainsi qu’une accumulation de produit de contraste dans les calices rénaux du côté droit
(flèche blanche) ; du côté gauche, une grande partie du produit de contraste a déjà été évacuée
(sommet du triangle blanc). L’obstruction due à la tumeur (flèche bleue) empêche le remplissage
complet du pyélon.
D Cette reconstruction coronale oblique du rein dans la phase néphrographique, montre
l’obstruction du bassinet par la tumeur (flèche blanche). Des traces de sang sont également
visibles dans l’urine de l’uretère proximal (flèche bleue).
CD
AB
592-594 Christe 028_f.qxp 31.7.2008 14:10 Uhr Seite 593

NOVA Forum Med Suisse 2008;8(33):592–594 594
Références
1 Lang EK, Macchia RJ, Thomas R, et al. Computerized tomog-
raphy tailored for the assessment of microscopic hematuria.
J Urol. 2002;167:547–54.
2 Plante P, Smayra T, Bochard L, Joffre F, Seguin P, Exourrou
G, et al. Ureteral tumors. In: Joffre F, Otal P, Soulie M (Hrsg).
Radiological Imaging of the ureter. Berlin, Heidelberg, New
York: Springer. 2003. p. 127–53.
3 Jinzaki M, Tanimoto A, Shinmoto H, Horiguchi Y, Sato K,
Kuribayashi S, et al. Detection of bladder tumors with dyna -
mic contrast-enhanced MDCT. AJR 2007;188:913–18.
4 Mueller-Lisse UG, Mueller-Lisse UL, Hinterberger J, Schneede
P, Reiser MF. Tri-phasic MDCT in the diagnosis of urothelial
cancer. Eur Radiol. 2003;13(Suppl 1):146–7.
5 Caoili EM, Cohan RH, Inampudi P, Ellis JH, Shah RB, Faerber
GJ, et al. MDCT urography of upper tract urothelial neoplasms.
AJR. 2005;184:1873–81.
6 Kopka L, Fischer U, Zoeller G, Schmidt C, Ringert RH, Grabbe
E. Dual-phase helical CT of the kidney: value of the cortico-
medullary and nephrographic phase for evaluation of renal
lesions and preoperative staging of renal cell carcinoma. AJR.
1997;169:1573–8.
Correspondance:
Dr Andreas Christe
Departement für
Diagnostische, Interventionelle
und Pädiatrische Radiologie
Inselspital
CH-3010 Bern
andreas.chr[email protected]
592-594 Christe 028_f.qxp 31.7.2008 14:10 Uhr Seite 594
1
/
3
100%