Nantes-2012-TAUREAU-Pneumologie (9 Mo)

!
!
!
Institut Régional de Formation aux Métiers de la Rééducation et
Réadaptation des Pays de la Loire
54, rue de la Baugerie
44230 SAINT-SEBASTIEN-SUR-LOIRE
Prévention des fausses routes post réanimation
Création d’un moyen de transmission
Loïc Taureau
Année scolaire 2011 – 2012
RÈGION DES PAYS DE LA LOIRE

!
!
!
Résumé
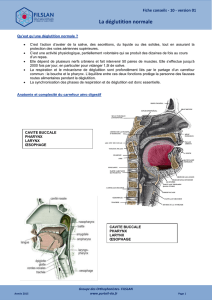
L’intubation ou la trachéotomie perturbent le fonctionnement du carrefour aéro-
digestif. Après extubation, des troubles de la déglutition, caractérisés par la présence
de fausses routes, sont souvent retrouvés. Les fausses routes peuvent entrainer des
conséquences pulmonaires dramatiques, or elles peuvent être évitées en grande
partie par l’application de gestes simples. Le problème est soulevé à partir d’une
constatation, que ces gestes ne sont pas toujours respectés, particulièrement
lorsque les consignes de reprise alimentaire sont transmises oralement. Ce travail
cherche donc, à partir de données fondamentales, à répertorier les consignes
importantes ainsi qu’un moyen de les transmettre au reste du personnel soignant.
Dans un second temps l’outil de transmission établis sera soumis à l’équipe
soignante d’un service de réanimation par le biais d’un sondage.
Mots clefs
Prévention des fausses routes
Pneumopathies
Interdisciplinarité
Transmission de l’information

!
!
!
SOMMAIRE
1. Introduction!.................................................................................................................................!1!
2. Constatation!................................................................................................................................!1!
2.1 Présentation du patient!................................................................................................................................!1!
2.2 Examen clinique de la déglutition le 12 septembre!.......................................................................!2!
2.3 Reprise alimentaire!........................................................................................................................................!2!
3. Problématique!.............................................................................................................................!3!
4. Hypothèse!.....................................................................................................................................!3!
5. Données fondamentales!.........................................................................................................!4!
5.1 Données relatives à la déglutition!..............................................................................................!4!
5.2 Données concernant les fausses routes!.................................................................................!7!
5.2.1 Classification des fausses routes!.......................................................................................................!7!
5.2.2 Les conséquences des fausses routes : les pneumopathies d’inhalation!....................!9!
5.3 Données relatives aux conséquences de la présence d’un corps étranger dans le
carrefour aéro-digestif!.........................................................................................................................!10!
5.3.1 Effets de la sonde d’intubation!..........................................................................................................!10!
5.3.2 Effets de la sonde nasogastrique!....................................................................................................!11!
5.3.3 Effets de la canule de trachéotomie!...............................................................................................!12!
6. Création de l’outil de transmission!.................................................................................!13!
6.1 Posture!...............................................................................................................................................!13!
6.2 Position du soignant!.....................................................................................................................!14!
6.3 Caractéristiques de l’aliment ingéré!.......................................................................................!14!
6.4 Proposition d’une feuille de transmission!...........................................................................!15!
7. Sondage auprès de l’équipe soignante!.........................................................................!19!
7.1 Présentation du sondage!............................................................................................................!19!
7.2 Présentation des résultats!..........................................................................................................!20!
7.2.1 La feuille est elle compréhensible ?!...............................................................................................!20!
7.2.2 Si cette fiche était à votre disposition, l’utiliseriez-vous ?!...................................................!20!
7.2.3 Quelle est la place la plus judicieuse pour cette feuille ?!...................................................!20!
7.2.4 Remarques et suggestions du personnel soignant!................................................................!21!
7.3 Analyse des résultats!...................................................................................................................!21!
8. Discussion!.................................................................................................................................!22!
8.1 Critiques de la démarche!............................................................................................................!22!
8.2 Points positifs de la démarche!.................................................................................................!24!
9. Conclusion!................................................................................................................................!24!
Références!bibliographiques!...................................................................................................!25!

!
1!
!
!
!
1. Introduction
L’intubation ou la trachéotomie associées à une sonde nasogastrique sont des
moyens couramment utilisés dans les services de réanimation. Ces techniques sont
utilisées afin de maintenir la fonction respiratoire et digestive chez les patients dont le
pronostic vital est très engagé. Cette situation nécessaire à la survie du patient
entraine cependant des conséquences sur le fonctionnement du carrefour aéro-
digestif. Très souvent l’on retrouve après extubation des perturbations dans le de la
fonction de déglutition ; le plus souvent il est constaté un retard ou un non
déclenchement du réflexe de déglutition associé à une perte du réflexe de toux. Lors
de la reprise alimentaire par voie orale après extubation, ces perturbations risquent
d’engendrer des fausses routes pouvant par la suite avoir des conséquences
dramatiques au niveau pulmonaire (les pneumopathies). Ce travail part de
l’observation d’un patient dont la reprise alimentaire s’est mal déroulée suite à son
extubation de part un défaut de transmission de l’information au sein de l’équipe
pluridisciplinaire. Ce travail cherche à soulever l’importance des consignes et des
précautions spécifiques à appliquer lors de la reprise alimentaire du patient
dysphagique ainsi qu’un moyen efficace de communiquer ces informations.
2. Constatation
2.1 Présentation du patient
La reprise alimentaire observée concernera le cas de M. T. Suite à un accident
vasculaire cérébrale ischémique sylvien gauche survenu en 2005, ce patient
présente des troubles phasiques et respiratoires. Le 25 août 2011 M. T est
hospitalisé au centre hospitalier Hôtel Dieu de Nantes, dans le service de
réanimation médicale, suite à une crise convulsive généralisée. À son arrivée à
l’hôpital M. T est intubé, son état de conscience étant fortement altéré, il restera
intubé durant une période de 19 jours.

!
2!
!
!
!
2.2 Examen clinique de la déglutition le 12 septembre
M. T présentant un encombrement anormalement élevé à la salive, et ayant été
intubé sur une longue période, un bilan de la fonction de déglutition à été demandé
aux kinésithérapeutes suite à son extubation le 12 septembre. Dans la matinée un
premier bilan est effectué par les kinésithérapeutes, mettant en évidence un risque
de fausse route silencieuse (absence de toux) en effet, suite à l’introduction d’eau
dans la bouche de M. T, il présente un réflexe de mastication et nécessite plusieurs
réflexes de déglutitions pour avaler. Il est constaté de plus un défaut d’élévation du
larynx lors du réflexe de déglutition (l’ascension du cartilage thyroïde est retardée et
se fait avec difficulté). L’hypothèse est émise que M.T présente un déficit des
mécanismes de protection des voies aériennes. Il y a donc un risque de fausse route
par éparpillement ou fuite du bolus alimentaire pré déglutition ainsi qu’un risque de
fausse route per déglutition par défaut de protection de la trachée. Le réflexe de toux
étant abolit chez ce patient, les fausses routes risquent alors d’être silencieuses et
par conséquent, particulièrement dangereuses. Lors de ce test il est positionné assis
avec la tête en flexion. La consigne est transmise oralement au médecin de ne rien
donner au patient avant que la consistance alimentaire optimale ne soit établie à la
suite d’un bilan de reprise alimentaire en début d’après midi.
2.3 Reprise alimentaire
Lors du retour de l’équipe de kinésithérapeutes dans la chambre de M.T, la consigne
n’avait pas été suivie et une infirmière avait entrepris un essai alimentaire à l’eau
gélifiée chez le patient alors alité en position demie assise. L’absence de toux chez
M.T avait fait conclure à la praticienne une absence de fausse route. Quelques
minutes après le début de reprise alimentaire la saturation du patient se mit à
diminuer (initialement à 100% elle descendit aux alentours de 85%) la parole chez ce
patient mit en évidence une voix mouillée, une fausse route est suspectée puis
constatée en faisant tousser le patient. Après avoir désencombré M. T, l’équipe de
kinésithérapeute a pu terminer son bilan et déterminer une consistance (à l’aide
d’épaississant) ainsi qu’une position permettant de réduire les risques de fausses
routes chez ce patient.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
1
/
30
100%