correction cas clinique n6

CORRECTION CAS CLINIQUE N4
1 Histoire clinique :
ATCD personnels : polytraumatisme suite à un AVP il y a 20 ans
ATCD familiaux : Père DCD d’un IDM à 65 ans
Mère DCD d’un cancer du sein à 50 ans
RAS par ailleurs
Mode de vie : Marié, père de 2 enfants
Mécanicien automobile, travaille depuis 5 ans dans un
garage en sous-sol dont les parois sont floculées
Aucun voyage à l’étranger
Pas de contact avec des animaux (oiseaux)
Tabagisme : 15PA, Alcool : 1 btle vin/J
Histoire de la maladie : Dyspnée d’effort lentement progressive
depuis 1 an
Aggravation récente : dyspnée imposant l’arrêt à
un étage, travail devenant pénible
Pas de notion de fièvre, pas d’AEG
2 Examens complémentaires :
Radiographie thoracique face et profil
Scanner thoracique en coupe fine
Explorations fonctionnelles respiratoires
Gaz du sang
Lavage broncho alvéolaire
Echocardiographie trans-thoracique
Bilan biologique : NFS, ionogramme, CRP, facteur nucléaire,
sérologies VIH, VHB, VHC, recherche protéinurie

3 Hypothèses diagnostiques :
Pneumopathie interstitielle diffuse d’installation progressive avec
fibrose pulmonaire
Devant aspect radiologique : atteinte interstitielle évoluée (1 : Sd
interstitiel avec opacités à limites nettes, non confluentes, non
systématisées, sans bronchogramme aérien ; 2 : aspect de verre dépoli,
opacités linéaires ou micronodules ; 3 : travées fibreuses plus ou
moins confluentes, rétractions parenchymateuses, aspect en « rayon de
miel », limitation expansion pulmonaire avec aspect de « petits
poumons »)
EFR : Syndrome restrictif (CPT < 80% CPT
théorique ; diminution parallèle des autres volumes : CV, CRF, VR ;
le plus souvent pur : VEMS/CV conservé)
Diminution de la DLCO (= trouble de la
diffusion)
GDS : initialement effet shunt = hypoxie + hypocapnie
puis normalisation de la capnie, voire hypercapnie
NB : effet shunt = hypoxie + hypocapnie < 120mmHg
LBA :
NB : LBA normal : 150000 éléments nucléés /ml
90% macrophages
5 à 10% lymphocytes
< 2% PNN
LBA dans les atteintes interstitielles :
Richesse en lymphocytes : modérée (20 à 40%) évoque une
sarcoïdose, nette prédominance LT4, responsable d’un rapport T4/T8
augmenté
Massive (50 à 75%) évoque une alvéolite
allergique (extrinsèque, pneumopathie d’hypersensibilité d’origine
médicamenteuse…), nette prédominance des LT8, responsable d’un
rapport T4/T8 abaissé
Richesse en PNN : évoque une fibrose interstitielle diffuse
primitive ou en rapport avec une maladie systémique au stade évolué
Présence de cellules géantes avec corps en X : évoque une
histiocytose X
Recherche d’éléments évocateurs d’asbestose : corps asbestosiques ;
fibres d’amiantes.

Etude histologique : biopsie du parenchyme pulmonaire
souvent nécessaire, biopsies obtenues au cours d’une fibroscopie,
d’une pleuroscopie ou par voie chirurgicale
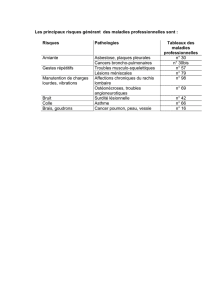
4 Etiologies des pneumopathies interstitielles diffuses :
Agressions exogènes : Inhalation de poussières minérales :
Pneumoconioses
Silicose
Asbestose (fréquence de l’atteinte pleurale)
Particules métalliques (bérylliose,…)
Inhalation de poussières organiques : Alvéolite
allergique extrinsèque : Maladie du poumon de fermier
(micropolyspora faeni)
Maladie des éleveurs d’oiseaux (déjections d’oiseaux)
NB : anticorps spécifiques sériques, LBA +++
Inhalation de gaz, fumées, vapeurs
toxiques :
Oxygène à forte concentration au cors de la ventilation
artificielle (FiO2 >60%), SO2,Cl
Vapeurs de mercure, toluène
Fumées d’oxyde de zinc, cuivre
Facteurs iatrogènes : chimiothérapie anticancéreuse :
bléomycine, busulfan
Autres médicaments : amiodarone, sels
d’or, dihydralazine, bêtabloquants (propanolol)
Radiations ionisantes : « poumon
radique »
Maladies de système : Sarcoïdose : granulome épithéloïde et
giganto-cellulaire sans nécrose caséeuse
Collagénoses : lupus, sclérodermie,
dermato-polymyosite, polyarthrite rhumatoïde
Autres : histiocytose X,
lymphangiomyomatose
Fibrose interstitielle diffuse idiopathique : pas de signe extra
respiratoire ; hippocratisme digital, râles crépitants ; hyperneutrophilie
au LBA

Fibrose post-œdème lésionnel
5 Etiologie la plus probable : bilan étiologique négatif donc probable
pneumopathie interstitielle diffuse d’installation progressive avec
fibrose pulmonaire idiopathique
6 Modalités de prise en charge d’une asbestose
Traitement : pas de traitement curatif
Si IRC, oxygénothérapie de longue durée si hypoxie sévère
(PaO2 < 60mmHg)
Traitement des complications : cancer poumon, mésothéliome
pleural, pleurésies
Prévention : Sur le lieu de travail : estimation du risque basée sur
la détermination de la concentration atmosphérique en poussière
(mg/mm3) et en fibres d’amiante (fibres/cm3 d’air)
Mesures collectives : réglementation de
travaux dangereux, interdiction de certains produits, aspiration des
poussières à la source, humidification
Prévention individuelle : port de masque et
mesure d’hygiène
Contrôle médical : contrôle étroit des professions à
risque lors visite d’embauche et visites périodiques (examen C, RPF,
EFR /an)
Réparation : maladie professionnelle indemnisable
Déclaration par le salarié à son centre de sécurité sociale
(délai de prise en charge de 10 ans). Un certificat médical en trois
exemplaires accompagne la déclaration
Un médecin agréé en matière de pneumoconiose expertise
le dossier médical. Recours au collège des trois médecins réservé aux
cas difficiles ou litigieux, et au cas de cancer liés à l’amiante
Le malade peut percevoir une indemnisation :
indemnisation de changement d’emploi, soins gratuits, voire
indemnité d’incapacité partielle permanente
1
/
4
100%