Dysphagie - polys-ENC

Dysphagie (308) -1-
Question 308 :
DYSPHAGIE
Devant une dysphagie, argumenter les principales hypothèses diagnostiques et justifier les
examens complémentaires pertinents
I- DEFINITIONS
Dysphagie : Sensation de gêne ou de blocage des aliments lors de la déglutition.
La dysphagie est différente de :
- l’odynophagie qui est une douleur ressentie lors de la progression des aliments dans
l’œsophage ;
- la sensation de « boule dans la gorge » (« globus hystericus »): sensation de striction au
niveau de la gorge généralement liée à l’anxiété ;
- de la satiété précoce ou de l’anorexie (perte d’appétit) qu’il est parfois difficile de
distinguer de la dysphagie si l’interrogatoire n’est pas soigneux.
II- ANALYSE SEMIOLOGIQUE DE LA DYSPHAGIE
La dysphagie est un des principaux signes d’appel vers une maladie œsophagienne. Elle
impose de faire une enquête étiologique soigneuse.
De nombreux malades avec dysphagie ne consultent que si elle est importante. Il faut donc la
chercher systématiquement à l’interrogatoire en cas de troubles digestifs hauts ou d’altération
de l’état général ou en cas de facteurs de risque de cancer de l’œsophage (consommation
excessive de tabac et d’alcool).
Les principaux éléments de l’analyse sémiologique d’une dysphagie sont :
- la localisation, bien qu’il n’y ait pas de corrélation entre le site de la dysphagie et celui de
l’obstacle;
- l’électivité pour les solides (pain, viande), témoignant le plus souvent d’une sténose
organique ;
- l’existence d’une dysphagie aux liquides, élective ou prédominante, caractéristique de la
dysphagie paradoxale d’évolution capricieuse des troubles moteurs de l’œsophage ; mais
la dysphagie aux liquides peut également témoigner d’une sténose organique quand elle
est serrée ; dans ce cas, elle est précédée d’une dysphagie très sévère aux solides ;
- les modes de début : brutal ou non ;
- les modes évolutifs : progression plus ou moins rapide, intermittence (épisodes de
blocages entrecoupés d’intervalles libres) ;
- les symptômes associés : amaigrissement, régurgitations (alimentaires, acides, non
acides), hypersialorrhée, hoquet, signes de reflux gastro-œsophagien (RGO), signes ORL
et/ou respiratoires et/ou neurologiques (fausses routes, infections pulmonaires à répétition,
dysphonie, voie nasonnée).
Analyse du terrain :
- consommation excessive d’alcool et de tabac ;
- RGO ancien, connu ;
- maladie générale pouvant entraîner des troubles moteurs: diabète, sclérodermie ;

Dysphagie (308) -2-
- affection neuromusculaire : myasthénie, syndrome de Parkinson, sclérose en plaque,
accident vasculaire cérébral, sclérose latérale amyotrophique ;
- immunodépression ;
- affection maligne ;
- exposition à des toxiques pour l’œsophage : médicaments, radiothérapie, caustiques.
Examen clinique :
- souvent pauvre ;
- évaluer le retentissement nutritionnel (poids et évolution du poids, signes cliniques de
dénutrition);
- recherche de signes en faveur des différentes causes :
- adénopathie sus-claviculaire et hépatomégalie métastatique pour les cancers ;
- signes cutanés de la sclérodermie ;
- signes neurologiques des différentes affections citées ci-dessus.
III- DEMARCHE DIAGNOSTIQUE
La dysphagie aiguë est généralement liée à l’impaction d’aliments dans l’œsophage. Le
diagnostic est clinique (dysphagie brutale avec aphagie à l’occasion de la déglutition d’une
bouchée avec le plus souvent des douleurs rétrosternales et une sialorrhée), confirmé par
l’endoscopie digestive haute qu’il faut faire en urgence pour enlever les aliments « coincés »
dans l’œsophage. Il n’existe pas toujours d’obstacle œsophagien (organique ou fonctionnel).
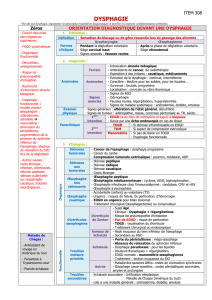
On distinguera la dysphagie oropharyngée de la dysphagie œsophagienne.
A- Dysphagie oropharyngée
Elle est caractérisée par une dysphagie « haute » avec impossibilité d’initier la déglutition. Le
malade effectue des tentatives répétées pour avaler les aliments, mais il est conscient que le
bol alimentaire ne quitte pas l’oropharynx et localise très bien ses symptômes dans la région
cervicale. Il existe très souvent des signes associés : régurgitations nasales, toux, fausses
routes avec infections pulmonaires répétées. Si la salive ne peut être avalée, le malade bave.
La dysphagie n’est généralement qu’une des manifestations d’un processus pathologique plus
large et ne pose pas de problème diagnostique difficile.
Il est parfois difficile de distinguer la dysphagie haute de l’anorexie ou du dégoût de certains
aliments. Dans ce cas, le malade mâche et garde les aliments longtemps dans la bouche, mais
n’initie pas la déglutition et il n’y a pas de signes associés en faveur d’une maladie ORL ou
neurologique.
Les principales causes sont les suivantes :
Neuromusculaires :
- accident vasculaire cérébral
- sclérose latérale amyotrophique
- maladie de Parkinson
- sclérose en plaques
Obstruction mécanique :
- diverticule de Zenker
- tumeurs oropharyngées
Maladies musculaires :
- dystrophies musculaires

Dysphagie (308) -3-
- myasthénie
- myopathies
Autres causes :
- hyposialie
Le diverticule de Zenker est un diverticule de pulsion résultant de la protrusion de la
muqueuse au travers de la paroi postérieure de la jonction pharyngo-œsophagienne, en amont
du sphincter supérieur de l’œsophage (muscle cricopharyngien). Dans la forme évoluée
(quand la poche est complètement développée), les symptômes sont souvent caractéristiques :
le malade avale correctement plusieurs bouchées, puis la dysphagie apparaît et s’aggrave
rapidement. Elle est en rapport avec la compression de l’œsophage cervical par le diverticule
distendu par la présence d’aliments. Néanmoins, la symptomatologie n’est pas toujours aussi
caractéristique car l’hyperpression du sphincter supérieur de l’œsophage peut être responsable
d’une dysphagie haute qui précède le développement du diverticule. Par des manœuvres
endobuccales ou une pression sur les parties latérales du cou, le malade arrive parfois à
régurgiter les aliments non digérés, ce qui lève la dysphagie. A ce stade, le diverticule peut
être palpé au niveau du cou.
Explorations complémentaires :
L’examen ORL spécialisé fait le diagnostic des tumeurs oropharyngées.
L’endoscopie digestive haute (endoscopie oeso-gastro-duodénale) montre l’absence de lésion
organique œsophagienne et gastrique.
En cas de dysphagie haute faisant suspecter un diverticule de Zenker, le passage de
l'endoscope dans l'œsophage doit se faire obligatoirement sous contrôle de la vue pour éviter
le risque de perforation. L'endoscope, comme les aliments, passe en effet préférentiellement
dans le diverticule. Certains font un transit baryté pharyngo-œsophagien (avec cliché de
profil) avant l’endoscopie car, en plus du risque de perforation, l’endoscopie peut méconnaître
le diverticule.
Un transit pharyngo-œsophagien (éventuellement dynamique) est parfois fait pour préciser les
mécanismes physiopathologiques du trouble.
La manométrie du sphincter supérieur de l’œsophage n’est disponible que dans certains
centres spécialisés ; elle est souvent faite en association avec un transit pharyngo-œsophagien
dynamique.
Des examens spécialisés peuvent être demandés en fonction de la symptomatologie associée :
IRM du tronc cérébral par exemple.
B- Dysphagie œsophagienne
La dysphagie est liée soit à un obstacle organique, soit à une œsophagite (sans obstacle), soit à
une maladie motrice de l’œsophage. L’interrogatoire soigneux oriente le diagnostic
étiologique. Toutefois, celui-ci est très simplifié par la nécessité de faire systématiquement en
première intention une endoscopie digestive haute qui fait le diagnostic de pratiquement
toutes les causes organiques.
On fait parfois dans un second temps un TOGD en cas de sténose infranchissable, de cancer
de l’œsophage, de suspicion de compression (bonne indication de l’échoendoscopie et de la
scanographie) ou pour mieux évaluer la morphologie d’un anneau ou d’un diverticule. En cas
d’achalasie prouvée à la manométrie, le transit est fait avant le traitement pour mieux
apprécier la morphologie de l’œsophage et du cardia et rechercher un diverticule du bas

Dysphagie (308) -4-
œsophage. Dans les autres troubles moteurs de l’œsophage, le transit peut montrer des
anomalies de la propagation des ondes de contraction.
La manométrie œsophagienne, qui étudie les ondes de contraction du corps de l’œsophage
(morphologie, pression) et leur propagation, ainsi que le sphincter inférieur de l’œsophage
(tonus de base, relaxations), doit être faite quand on suspecte un trouble moteur de
l’œsophage après élimination d’une cause organique par l’endoscopie. C’est l’examen qui fait
le diagnostic du type d’anomalie motrice de l’œsophage.
1- Obstacles organiques
a- Cancer de l’œsophage (cf question 152 sur le cancer de l’œsophage)
Le cancer de l’œsophage est une des causes les plus fréquentes de dysphagie par obstacle
organique. La dysphagie révèle le cancer dans 90% des cas. Elle est souvent intermittente et
discrète au début, le malade ayant l’impression d’un accrochage lors du passage des aliments
solides dans l’œsophage. Puis elle devient rapidement permanente, d’abord aux solides (pain,
viande), puis à la fois aux solides et aux liquides. Spontanément le malade va progressivement
modifier son alimentation et n’absorber que des aliments de moins en moins solides.
L’amaigrissement est rapide. A un stade tardif, on peut noter une aphagie avec sialorrhée,
douleurs rétrosternales, régurgitations alimentaires, fausses routes, hoquet, dysphonie
(pouvant témoigner d’une atteinte du nerf récurrent gauche par extension médiastinale).
Neuf fois sur 10, il s’agit d’un carcinome épidermoïde, généralement situé dans le tiers moyen
ou le tiers supérieur de l’œsophage ; 1 fois sur 10, il s’agit d’un adénocarcinome,
généralement situé dans le tiers inférieur.
Le carcinome épidermoïde est le plus souvent lié à une consommation excessive d’alcool et
de tabac. L’adénocarcinome se développe sur une muqueuse de Barrett (encore appelée
endobrachyoesophage), conséquence du RGO (cf question 280 sur le RGO).
L’endoscopie digestive haute visualise la tumeur (bourgeonnante, ulcérée ou infiltrante), son
pôle supérieur et son pôle inférieur, évalue son extension en circonférence, le degré de
sténose, recherche d’autres tumeurs œsophagiennes, une muqueuse de Barrett et permet de
faire des biopsies pour examen anatomopathologique. En cas de sténose infranchissable, il est
possible de la dilater lors de l’endoscopie, ce qui permet d’examiner la sténose et la muqueuse
sous-jacente et de faire des biopsies.
b- Cancer du cardia
Le cancer du cardia (adénocarcinome de la jonction oeso-gastrique) se manifeste de la même
façon que le cancer du bas œsophage. On considère d’ailleurs que la majorité des
adénocarcinomes du cardia sont développés sur des petites languettes de muqueuse de Barrett.
De même, les cancers de la partie haute de l’estomac peuvent s’exprimer par une dysphagie
s’ils envahissent la jonction oeso-gastrique.
c- Sténose peptique de l’œsophage (cf question 280 sur le RGO)
La sténose peptique de l’œsophage est une des complications les plus graves, mais rare, du
RGO (grade 4 de la classification des œsophagites de Savary-Miller). La dysphagie est
souvent ancienne, intermittente, modérée, aux solides, d’aggravation lente et rarement
accompagnée d’un amaigrissement important. Il n’y a pas toujours des symptômes de RGO
associés (pyrosis, régurgitations acide) alors que le RGO est souvent sévère. Il existe souvent

Dysphagie (308) -5-
une muqueuse de Barrett associée. Dans ce cas, la sténose est située à la partie supérieure de
la muqueuse de Barrett.
L’endoscopie fait le diagnostic. La sténose est centrée régulière avec souvent des ulcérations à
son pôle supérieur (œsophagite liée au RGO). Les biopsies sont indispensables pour éliminer
un cancer. Si la sténose est infranchissable, il faut la dilater pour pouvoir l’examiner et la
biopsier.
L’aspiration digestive prolongée ou l’alimentation prolongée avec une sonde naso-gastrique
chez les sujets en décubitus dorsal (sujets dans le coma ou en réanimation) sont des facteurs
de risque de sténose (sténose sur sonde).
d- Autres tumeurs de l’œsophage
Elles sont très rares :
- malignes : mélanome, métastases œsophagiennes, léiomyosarcome, rhabdomyosarcome,
fibrosarcome, lymphome ;
- bénignes : léiomyome.
e- Compression extrinsèque
La compression de l’œsophage peut entraîner une sténose. La muqueuse a un aspect normal
en endoscopie. Il s’agit d’adénopathies (bénignes – tuberculose – ou le plus souvent
malignes), de tumeurs bronchiques ou médiastinales, ou d’une compression vasculaire
(dysphagia lusoria). C’est une situation très rare. Le diagnostic est fait par la scanographie et
l’échoendoscopie si la sténose est franchissable par l’appareil.
f- Anneaux œsophagiens et diverticules
L’anneau de Schatzki est fréquent, mais le plus souvent asymptomatique. C’est un
diaphragme incomplet (ne comporte pas tous les éléments constitutifs de la paroi
œsophagienne) du bas œsophage situé juste en amont d’une hernie hiatale. Il est constitué
d’éléments musculaires recouverts d’une muqueuse œsophagienne. S’il est étroit, il peut
entraîner une dysphagie sous forme d’épisodes intermittents de blocages lors de la déglutition
d’aliments solides. Le diagnostic est fait par l’endoscopie qui visualise un fin anneau. Le
traitement est la rupture de l’anneau par dilatation ou un autre moyen (laser par exemple).
Le syndrome de Plummer-Vinson est exceptionnel. Il s’agit d’un diaphragme muqueux post-
cricoïdien associé à une anémie ferriprive, le plus souvent chez la femme. Il existe une
dysphagie. La carence martiale doit être investiguée.
Les diverticules du tiers moyen de l’œsophage sont dus à la traction de la paroi œsophagienne
par un processus inflammatoire ganglionnaire, généralement tuberculeux. De petite taille et à
large base d’implantation, ils ne donnent lieu à aucun trouble.
Les diverticules du tiers inférieur de l’œsophage (diverticule épiphrénique) se développent
selon un mécanisme voisin de celui du diverticule de Zenker. La dysphagie est liée aux
troubles moteurs œsophagiens associés.
g- Autres sténoses œsophagiennes bénignes
La sténose caustique apparaît dans les 2 à 12 semaines après l’ingestion d’un caustique (acide
fort ou base forte).
Les sténoses radiques apparaissent plusieurs mois à années après une radiothérapie
thoracique. Le diagnostic différentiel avec une récidive tumorale est parfois difficile.
 6
6
 7
7
 8
8
 9
9
1
/
9
100%