Cancer colo-rectal (CCR) Rappel épidémiologique et stratégie de

Cancer colo-rectal (CCR)
Rappel épidémiologique et stratégie de dépistage
Pour bien comprendre la démarche de dépistage du CCR :
Le CCR est fréquent, son incidence augmente avec l’âge, il existe un vieillissement
de la population, sa découverte précoce permet de la guérir, il est même possible de
prévenir sa formation par le ttt des polypes coliques car il existe une filiation polype
cancer.
Un programme pilote de dépistage a d’abord été tenté à Dijon à partir de la
recherche de sang occulte dans les selles, il a montré qu’il diminuait la mortalité de 15%
à 18% si au moins 50% de la population y participait. L’INCA a donc décidé de l’élargir à
toute la France ce qui a demandé beaucoup de travail sur des années
D’autre part, au-delà du programme national de dépistage, penser à réaliser une
coloscopie devant des symptômes évocateurs et chez les sujets à risques qui
représentent une population à définir et cibler
Le dépistage a bénéficié récemment de nouvelles techniques d’exploration du
colon (coloscan, vidéocapsule) beaucoup pronées par les médias mais la coloscopie
reste l’examen de choix malgré son caractère invasif
Epidémiologie :
En France : 25% des tumeurs malignes répartie en 65% de cancer du colon et
35% de cancer du rectum
1ère cause de cancer dans les 2 sexes réunis.
2ème cause chez la femme après le cancer du sein et 2ème cause chez l’homme
après le cancer de la prostate
Le taux cumulé de risque de CCR est de 4%
En France : 200 000 cas en cours ou ayant eu. 38 000 nouveaux cas par an,
17 000 décès par an.
Le nombre de cancer est multiplié par 2 tous les 10 ans entre 40 et 70 ans. 4% à
74 ans.
Un patient sur 2 ne sera plus en vie à 5 ans
Physiopathologie :
Filiation adénome – cancer : 60 à 80% des CCR
Dans les pays occidentaux, après 65 ans au moins, un tiers des hommes et un

quart des femmes ont des adénomes.
10% des adénomes atteindront une taille > 1 cm
Un quart d'eux deviendront des cancers.
On peut estimer à 9 ans le temps moyen pour qu’un adénome se transforme en
cancer. C’est une moyenne avec surement des extrêmes
Ce n’est pas une règle et il existe une différence entre colon droit et gauche avec
des cancers de novo probablement plus fréquents dans le colon droit
Facteurs influençant le risque de transformation maligne : la taille de l'adénome,
leur multiplicité, le degré de dysplasie et la présence d'un composant villeux. Le sexe :
l’évolution vers la dysplasie grave est plus fréquente chez l’homme
Facteurs de risque d’envahissement lymphatique : L’atteinte de la sous-muqueuse.
Il est minime en cas d'extension superficielle à l'axe d'un polype, intermédiaire (10 à 15
%) lors d'une atteinte de la partie moyenne et inférieure du pédicule, et atteint 27 % en
cas d'extension à la sous-muqueuse colique
Implication de gènes de prédisposition (HNPCC et PAF) mais aussi pour tous les
autres CCR. Facteur 2 à 3 chez les sujets aux ATCD au 1er ° de CCR
Implication d’une inflammation chronique pour les MICI
Moyens de dépistage :
La recherche de sans occulte dans les selles, la coloscopie et d’autres examens
dont la place n’est pas encore tout à fait définie : la coloscopie virtuelle (colo TDM) et la
capsule colique.
La coloscopie :
Sensibilité > 90%, spécificité de 100%
Examen grevée d’une morbidité :
- Sous AG : 93% des cas : risques cardiaques, inhalation
- Risque infectieux : bactériémies
- risque de perforation : 0,03%
Néssessite une préparation colique par PEG (CI insuffisants cardiaques,
insuffisants rénaux sévères, pas toujours bien tolérée avec vomissements)
Nécessité d’utiliser des colorants pour renforcer la sensibilité de dépistage des
lésions dysplasiques planes ainsi que la chromo endoscopie en cas de situation à risque
élevée de CCR (MICI anciennes mais aussi Polyposes, HNPCC)
La rectosigmoidoscopie :
Chez les anglo saxons, réalisée par une infirmière, prédictif de l’existence de
polypes s’il y en a et coloscopie réalisée alors par un gastro entérologue.

La coloscopie virtuelle :
Sensibilité de 80% et spécificité de 95% pour les polypes de taille supérieure à
5mm Irradiation (femme en âge de procréer),
Nécessite une sonde rectale avec injection d’air ou d’eau.
Nécessite une préparation colique par PEG
Risque de perforation
La vidéocapsule colique :
Ingestion d’une capsule contenant 2 capteurs pouvant prendre 4 images par
seconde. 10 heures d’autonomie. Préparation colique préalable par PEG.
Exploration totale du colon dans 85% des cas, sensibilité de 58 à 80% et
spécificité de 83 à 92% pour les polypes > 5mm.
Coût : 580€
L’hémocult :
La recherche de sang se fait sur 3 jours de suite. Le patient recueille un échantillon
de selle qu’il dépose sur un carton test. Un réactif déposé au laboratoire. Il vire au bleu
en cas de présence de sang. → Coloscopie
Hémoccult II® : Spécificité : 98%. Sensibilité : 19 à 23% pour les adénomes de 1 à
2cm, 33 à 75% pour les adénomes de plus de 2cm (VPP 35%), 50 à 60% pour les
cancers.(VPP : 10%). Test positif <3%
Modalités du dépistage :
Soit devant un symptôme, soit en l’absence de symptôme en tenant compte des
antécédents familiaux ce qui définit des populations à risques.
Devant un symptôme : douleur abdominale, diarrhée, constipation : coloscopie si
les symptômes apparaissent après 50 ans. Avant 50 ans, coloscopie en cas de non
réponse à un traitement symptomatique
Devant une rectorragie : rouge foncée : coloscopie, rouge vif : coloscopie après 50
ans, avant 50 ans, il faut explorer le colon par rectosigmoidoscopie ou coloscopie totale.
2 cas particuliers : Devant une endocardite à streptocoque bovis ou du groupe D,
après une diverticulite si une indication opératoire est posée ou si doute diagnostique.

En l'absence de symptôme : Dépistage ciblé sur une population à risque et de
masse par la recherche de sang occulte dans les selles :
Population à risque :
→Risque élevé : ATCD familial de CCR:
ATCD personnel d’adénome ou de CCR
ATCD familial de CCR au 1er degré de moins de 60 ans ou plusieurs ATCD
familiaux de CCR au 1er degré quelque soit l’âge.
ATCD familial au premier degré d’adénome colique avant 60 ans
→ Coloscopie à 45 ans ou 5 ans avant l'âge du début du CCR familial
S’il existe un ATCD de CCR après 60 ans, il n'y a pas de recommandation précise
encore
Après 3 coloscopies normales espacées de 5 ans, la surveillance peut être
espacée
Si l'espérance de vie est < 10 ans, la surveillance peut être arrêtée
Pas de recommandation précise encore en cas d'ATCD au 2ème degré :
population générale : Hémoccult
→Risque très élevé :Polypose adénomateuse familiale, HNPCC, polypose
juvénile, Peutz-Jeghers. Avis génétique. Dépistage codifié chez les sujets porteurs du
gêne :
PAF : poly adénomatose familiale, peut être associée à d’autres cancers. 1% des
cas de CCR, mutation APC (adenomatosis polyposis coli) néomutation dans 30% des
cas. Plus de 100 polypes. rectosigmoidoscopie tous les ans à partir de 10 – 12 ans
PAF atténuée mutation APC aussi, adénomes moins nombreux et cancérisation
plus tardive: Coloscopie tous les ans à partir de 30 ans
HNPCC : Cancer colorectal héréditaire non polyposique ou Sd de Lynch. Associé
à d’autres cancer (gynéco, reins, grêle etc). Transmission dominante (MLH1 MSH2). 2 à
5% des cancers du colon. Le cancer nait d’adénomes peu nombreux souvent plans.
Une recherche génétique est réalisée en cas de critère d’Amsterdam (présence de
cancer colorectaux dans la fratrie ou la famille au premier degré) et/ ou en cas
d’instabilité des microsatellites aux biopsies coliques. coloscopie tous les 2 ans à partir
de 20 – 25 ans.

Polypose juvénile : Autosomique dominante. Hamartomes. Coloscopie tous les 2
– 3 ans à partir de 10 – 15 ans
Sd de Peutz Jeghers : lentiginose péribuccale, Autosomique dominant. Atteinte
surtout grêlique mais aussi colique et de l’estomac. coloscopie tous les 2 – 3 ans à 18
ans
MICI, pancolite évoluée, de plus de 10 ans et colite gauche de plus de 15 ans :
coloscopie tous les 2 – 3 ans et biopsies étagées tous les 10 cm (30 biopsies). Si
dysplasie incertaine : coloscopie à 6 mois. Coloration vitale, indigo carmin
Acromégalie : coloscopie et selon la présence d’adénomes
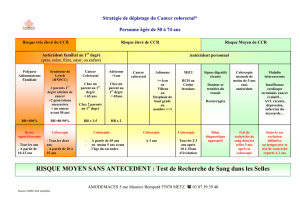
Pas d’ATCD de CCR :
→Risque moyen : risque moyen de la population dans son ensemble
Mais le CCR survient dans 80% des cas dans cette population ce qui justifie un
dépistage de masse.
Il fallait trouver un test facile à réaliser, peu cher, sensible pour ne pas méconnaitre
certains CCR et spécifique pour diminuer les cas de coloscopies aux patient qui n’ont
rien. Ce test : Hémoccult® après 50 ans et jusqu’à 74 ans. Réalisé tous les 2 ans à
partir de 50 ans.
Diminution de la mortalité de 15 à 18% avec participation d’au moins 50% de la
population.
Réalisé depuis 2002 avec un nombre croissant de département. Actuellement à
88. Tous les départements à la fin de l’année.
Cout : 85€
A l’avenir, tests plus sensibles et spécifiques basés sur la recherche dans les
selles d’ADN tumoral altéré
CAT en pratique :
Une personne :
Symptômes digestifs : coloscopie après 50 ans, selon avant
ATCD familiaux de CCR ou adénome au premier ° : 1 parent < 60 ans ou 2
parents > 60 ans : coloscopie à 45 ans ou 5 ans avant l’âge du premier cas familial
Pas de symptôme , pas d’ATCD familial : Hémocult tous les 2 ans de 50 à
74 ans et coloscopie si positif.
 6
6
1
/
6
100%