Traitement de l`insuffisance cardiaque

1
Traitement de l’insuffisance cardiaque
I - Traitement non médicamenteux
Importance capitale
A. rechercher et corriger une cause
Cette recherche peut conduire à un traitement spécifique :
correction valvulaire
revascularisation myocardique (pontage chirurgical, angioplastie coronaire
percutanée)
correction d’un trouble du rythme (FA du RM p. ex.)
péricardectomie
B. rechercher et corriger un facteur adjuvant
Peut déclencher, aggraver ou rendre réfractaire l’insuffisance cardiaque
1. Facteurs tenant à la maladie : complication ou maladie associée
Phlébite, embolie pulmonaire
EI
Trouble du rythme : FA
HTA
Hyperthyroïdie
Anémie
Fièvre
Grossesse
2. Facteurs tenant au malade
mauvaise observance
erreurs diététiques (Na, OH)
activité physique excessive
3.Facteurs tenant au médecin
médicaments cardiodépresseurs : BB, AA Ia, Isoptine®
apports liquidiens/sodés : suites de chirurgie
étention hydrosodée : œstrogènes, corticoïdes, AINS

2
C. mettre en œuvre les moyens non pharmacologiques
1. Contrôle de l’activité physique
Repos jusqu’au contrôle de l’IC. Activité adaptée ensuite aux capacités.
Bénéfices possibles d’un programme de réentrainement physique : l’incapacité
fonctionnelle de l’IC est due pour une part à une mauvaise utilisation de l’O2 par le muscle
squelettique
2. Régime hyposodé
En règle régime modérément désodé, autour de 6 g/j de sel (ClNa), soit environ
50% de la consommation moyenne.
Dans les formes sévères, régime strict (3 g/j). Prudence chez personnes âgées
(IR)
3. Restriction hydrique
Seulement dans les IC réfractaires avec hyponatrémie de dilution
Jusqu’à 750 et même 500 ml/jour
4. Autres mesures
Ponctions pleurales, ascite
II - Traitement par medicaments
Le point capital est de bien utiliser les armes thérapeutiques à notre disposition.
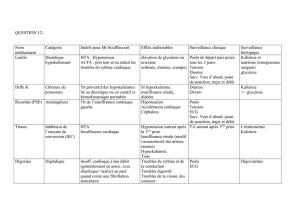
A. Diurétiques
1. Classification :
diurétiques de l’anse : Lasilix® , Burinex® , Eurelix®
thiazidiques
diurétiques distaux
Associations :
Thiazide et distal
Modurétic®
Isobar®
Prestole®
Aldactazine®
Anse et distal
Logirène®
Aldalix®

3
2. Indications
Traitement de base de l’IC symptomatique. Traitement souverain des oedèmes.
Lasilix® dans :
IC aiguë
IC sévère
IC avec insuffisance rénale
Aldactone® : cp 25, 50, et 75 mg. Antialdostérone : diurétique distal. Bénéfice démontré
lorsque prescrit en plus du traitement par autre diurétique. Attention à l’hyperkaliémie si
IEC associé.
3. Effets indésirables
Thiazides et diurétiques de l'anse :
hypokaliémie
hyperglycémie
hyperuricémie
déshydratation, hypovolémie
hypotension orthostatique
insuffisance rénale
Epargneurs du potassium
hyperkaliémie
troubles sexuels (antialdostérone) : pas de trouble de glycémie ni uricémie
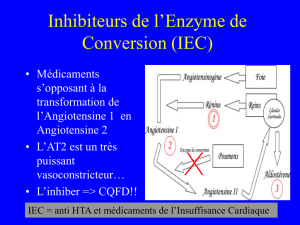
B. les IEC
1. Les produits
Lopril®, Captolane® : cp 25 et 50 mg
Rénitec® : cp 5 et 20 mg
Triatec : cp 1,5 2,5 et 5 mg
2. Indications dans l'insuffisance cardiaque
insuffisance cardiaque systolique quel que soit le stade
altération de la FE du VG avec fatigue ou dyspnée d’effort, même sans
signes congestifs
après infarctus du myocarde (prévention du remodelage VG)
à considérer si un diurétique est prescrit

4
3. Les effets indésirables
Surtout :
toux
hypotension orthostatique
insuffisance rénale. Prudence si :
> 70 ans
déplétion volumique (diurétique)
sténose de l'artère rénale
hyperkaliémie
Beaucoup plus rarement :
agueusie
protéinurie
neutropénie
4. Précautions d'emploi
Avant traitement
éviter diurèse excessive (stop diurétiques 24 h auparavant si déjà prescrits)
dosage obligatoire de : potassium et créatinine
Petites doses initiales
Hospitalisation si IC sévère(stade IV) ou si DID.
Si diurétique déjà en cours, commencer par un quart du cp le plus faible (6,25 mg de
Lopril® ou 1,25 mg de Rénitec®)
Surveillance TA dans les heures suivantes, surtout si :
> 70 ans
diurétique
suspicion sténose artère rénale
Maintenir PAS >90 debout.
Adaptation posologique et surveillance
Pendant période adaptation posologique, créatinine, sodium, et potassium tous les mois.
Surveillance tous les 3 mois, puis tous les 6 mois quand stabilisation.
Contrôle TA dans les 2 semaines après augmentation de posologie.
Arrêter l’IEC si fonction rénale se dégrade.

5
Pas d’AINS
Interactions
diurétiques hypokaliémiants : risque d’insuffisance rénale
diurétiques hyperkaliémiants : risque d’hyperkaliémie
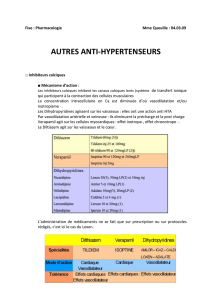
C. Dérivés nitrés
Effets à court terme favorables : chute pressions pulmonaires en qq heures
1. Nitrés par voie transdermique
La trinitrine (TNT) se prête bien à cette modalité d'administration car par voie orale :
demi-vie courte
effet de 1er passage hépatique+++
Ainsi, meilleure biodisponibilité avec patch : taux plasmatiques stables pendant longue
durée en évitant les écarts interindividuels liés à l'effet 1er passage hépatique
Limitations :
atténuation effets hémodynamiques entre 3e et 6e h
échappement au long cours (tachyphylaxie)
----->doses modérées discontinues plus efficaces que doses fortes continues
En pratique :
enlever le patch pendant 8 heures sur 24 (par exemple la nuit)
changer l'endroit d'application pour éviter réaction cutanée
Les spécialités
Toutes celles disponibles délivrent la même quantité de TNT/24 h soit 5 (ou 10 mg
suivant la dimension du patch) :
Nitriderm TTS® (5 ou 10)
Cordipatch® (5 ou 10)
Diafusor® (5 ou 10)
Discotrine® (5 ou 10).
Des dispositifs de 15 mg sont disponibles pour plusieurs de ces marques.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%