PPT - Roneo`07

L’Ecotaxie ou Homing

•Circulation des leucocytes:
1: Depuis les organes lymphoïdes primaires vers la périphérie
2: Dans tout l’organisme:
Circulation différente pour les lymphocytes naïfs et les
lymphocytes mémoires.
•Mécanismes moléculaires:
Molécules d’adhésion:
•Permettent aux leucocytes de traverser la paroi des vaisseaux (sanguins et
lymphatiques)
•Différentes en fonction des tissus (nœuds lymphatiques/organes) et de l’état
d’activation.
•Récepteurs exprimés sur les leucocytes différents en fonction de leur état
d’activation/maturation.
Chémokines:
•Cytokines ayant une activité chimiotactique
•Synthétisées lors d’inflammation ou d’infection, tissu spécifique
•Expression des récepteurs différente en fonction des leucocytes (APC, LB, LT
Th1/Th2/Th17/Treg)

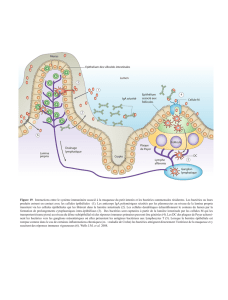
L’écotaxie
Tissu infecté
Reconnaissance
par les CPA
Migration Activation
Différenciation
Prolifération
Retour vers le tissu infecté
(expression de molécules
d’adhésion spécifiques)
Patrouille des
cellules mémoires
Destruction du pathogène
1
2
3
4
5
4 ’

PARTICULARITES DE LA
REPONSE IMMUNITAIRE
LOCALE

La réponse immunitaire digestive
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
1
/
31
100%