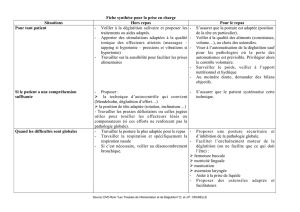
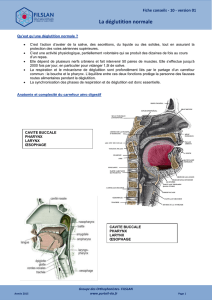
les troubles de la déglutition chez la personne âgée

LES TROUBLES DE LA
DÉGLUTITION CHEZ LA
PERSONNE ÂGÉE
Géraldine PEYTEL
(en collaboration avec Ariane DELEMASURE)
Orthophonistes
Hôpital Gériatrique des Charpennes

On estime que 30 à 40 % des personnes âgées
présentent des difficultés pour déglutir et donc
se nourrir (jusqu’à 60% dans les centres
d’hébergement de soins de longue durée)
Les troubles de la
déglutition (dysphagies)
sont fréquemment
rencontrés en gériatrie

Ensemble des actes qui assure le transport
des aliments, des liquides, de la salive et des
mucosités nasales de la cavité buccale à
l’estomac
Nous réalisons en moyenne 2000 déglutitions/jour
Une bonne déglutition demande :
- Une propulsion tonique de la langue
- Une bonne protection des voies respiratoires
AVALER = ÊTRE EN APNÉE
Qu’est ce que la déglutition?


1- Le temps buccal (temps volontaire)
= PRÉPARATION DU BOL ALIMENTAIRE
= PLAISIR DE MANGER
! Prise des aliments
! Mastication (intervention des dents, de la langue, des lèvres et des joues)
! Insalivation (formation du bol alimentaire)
! Propulsion des aliments et des liquides (importance de la tonicité linguale)
Les 3 phases de la déglutition
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
1
/
25
100%