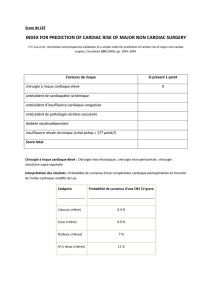
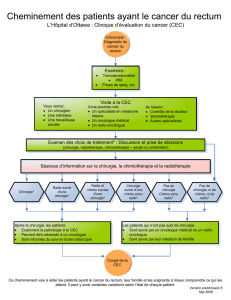
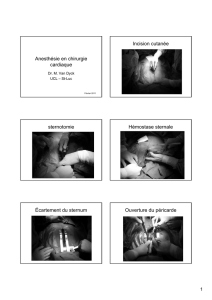
Particularités de la prise en charge hémodynamique
après chirurgie cardiaque
Characteristics of the haemodynamic management after cardiac operation
M. Cannesson, O. Bastien, J.-J. Lehot *
Service d’anesthésie réanimation, hôpital cardiovasculaire et pneumologique Louis-Pradel, 28, avenue du Doyen-Lépine, 69500 Bron, France
Résumé
Cet article décrit la prise en charge hémodynamique de la période postopératoire de chirurgie cardiaque. Nous abordons les conséquences
physiologiques de la circulation extracorporelle et nous décrivons les moyens de monitorage, les thérapeutiques et les principales complica-
tions hémodynamiques de la chirurgie cardiaque.
© 2005 Société de réanimation de langue française. Publié par Elsevier SAS. Tous droits réservés.
Abstract
We describe the main hemodynamic complications following cardiac surgery. Physiologic modifications following cardiopulmonary bypass
are described and we provide guidelines for the postoperative haemodynamic management.
© 2005 Société de réanimation de langue française. Publié par Elsevier SAS. Tous droits réservés.
Mots clés : Circulation extracorporelle ; Chirurgie cardiaque ; Hémodynamique ; Échocardiographie
Keywords: cardiac surgery; Echocardiography; Extracorporel circulation
1. Introduction
La chirurgie cardiaque comprend les interventions sur le
cœur, sur l’aorte thoracique et sur les artères pulmonaires.
Elle nécessite le plus souvent une circulation extracorporelle
(CEC) afin d’obtenir un cœur immobile ou une vacuité car-
diaque. Cependant, de plus en plus d’interventions de revas-
cularisation myocardique se font à cœur battant. Ceci mar-
que une évolution intéressante et simplifie la prise en charge
postopératoire. En parallèle, l’amélioration des techniques
anesthésiques avec l’apparition de nouveaux médicaments
permettant une meilleure tolérance hémodynamique, un réveil
et un sevrage ventilatoire plus rapide, ont permis d’alléger
les suites opératoires. En revanche, les indications chirurgi-
cales sont aujourd’hui posées chez certains patients à haut
risque et aux deux extrêmes de la vie ce qui rend la prise en
charge toujours aussi délicate.
Le statut hémodynamique en postopératoire de chirurgie
cardiaque va donc évidemment dépendre du type de patholo-
gie et de patient mais aussi du recours ou non à la CEC puis-
que cette technique est responsable de nombreuses modifica-
tions physiologiques et biologiques.
2. Circulation extracorporelle
Il est essentiel de comprendre les mécanismes et les consé-
quences de la CEC pour comprendre les enjeux de la prise en
charge hémodynamique postopératoire. Au cours de la CEC,
la circulation et l’oxygénation systémiques sont maintenues,
tandis que la circulation pulmonaire est arrêtée. Schématique-
ment, le sang veineux est drainé à travers une canule siégeant
dans l’oreillette droite ou dans les veines caves. Il passe
ensuite dans le réservoir veineux et dans la pompe avant
* Auteur correspondant.
Adresse e-mail : [email protected] (J.-J. Lehot).
Réanimation 14 (2005) 216–224
http://france.elsevier.com/direct/REAURG/
1624-0693/$ - see front matter © 2005 Société de réanimation de langue française. Publié par Elsevier SAS. Tous droits réservés.
doi:10.1016/j.reaurg.2005.02.006

d’atteindre l’échangeur thermique et l’oxygénateur. Ensuite,
il rejoint la ligne et le filtre artériel pour se jeter dans la canule
artérielle située dans l’aorte thoracique ascendante. Avant la
cannulation artérielle, le circuit est rempli d’un liquide
d’amorçage appelé priming qui est composé d’un soluté col-
loïde ou cristalloïde et d’héparine non fractionnée.
2.1. Conséquences de la CEC
La CEC active la coagulation, la fibrinolyse et l’inflam-
mation, et altère quantitativement, qualitativement et fonc-
tionnellement l’immunité cellulaire et humorale [1]. Malgré
les progrès de la protection myocardique, les lésions provo-
quées par le phénomène d’ischémie–reperfusion sont cons-
tantes, provocant dans certains cas une sidération myocardi-
que. Une partie des effets délétères de l’ischémie–reperfusion
est due à la production de radicaux libres en grande quantité
[2]. L’élévation postopératoire constante de la troponine
atteste des lésions myocardiques. Le diagnostic d’infarctus
du myocarde post-opératoire est porté sur des valeurs de tro-
ponine Ic supérieures à 9 µg/L [3]. Le sevrage de la CEC
représente l’un des moments les plus délicats. Chez le patient
dont la fonction cardiaque préopératoire est altérée, une
période d’assistance circulatoire ou la perfusion de médica-
ments inotropes positifs peuvent ainsi être nécessaires pour
traiter la sidération myocardique.
La CEC entraîne également une élévation des résistances
pulmonaires par plusieurs mécanismes : accumulation leuco-
cytaire, altération des cellules endothéliales avec libération
de thromboxane, augmentation de la perméabilité capillaire
avec inflation hydrique extra vasculaire [4].
On voit donc à quel point la CEC modifie la physiologie
normale et il faut s’évertuer à en limiter ses effets délétères.
La CEC « idéale » devrait éviter l’hypotension et la chute du
transport en oxygène (DO
2
) en prévenant une baisse exces-
sive du débit de perfusion et de l’hématocrite.
2.2. Protection myocardique
L’arrêt cardiaque per-CEC a pour but de faciliter le geste
chirurgical mais aussi de diminuer les besoins en oxygène du
myocarde et de participer ainsi à sa protection. Ce sont des
solutions cardioplégiques cristalloïdes froides et riches en
potassium qui permettent d’arrêter le cœur. Les cardioplé-
gies contenant du sang permettent aussi d’apporter de l’oxy-
gène au myocarde.
2.3. CEC du nourrisson
Un système d’ultrafiltration est installé sur le circuit de
CEC [5] afin de limiter l’inflation hydrique et la libération
des médiateurs de l’inflammation [6]. De même, l’adjonc-
tion de produits sanguins dans le système d’amorçage est
indispensable car la dilution induite par la CEC peut être de
200 à 300 %. Cependant, un certain degré d’hémodilution est
nécessaire pour obtenir une rhéologie optimale.
3. Principes généraux de la prise en charge
hémodynamique postopératoire
Les variations hémodynamiques après chirurgie cardia-
que ont de nombreuses raisons. La CEC induit un grand nom-
bre de modifications physiologiques et le geste chirurgical
est responsable de nouvelles contraintes hémodynamiques
susceptibles de déstabiliser un équilibre parfois précaire.
L’anesthésie a également des conséquences sur le système
circulatoire du patient ainsi que la période postopératoire. Le
retour à la normothermie avec redistribution des flux san-
guins régionaux, la douleur avec la tachycardie et l’augmen-
tation des besoins myocardiques en oxygène qu’elle induit,
les frissons, le sevrage de la ventilation mécanique ou encore
la suppression de la vasoplégie induite par les agents anes-
thésiques sont des exemples de ces modifications.
3.1. Monitorage hémodynamique
Les techniques invasives de monitorage sont souvent mises
en place au bloc opératoire juste après l’induction anesthési-
que. Deux paramètres méritent une attention particulière : la
pression de perfusion (PP) et la DO
2
. La PP est donnée par
la formule :
PP = PA – POD, où PA est la pression artérielle et POD la
pression de l’oreillette droite.
La DO
2
est donnée par la formule :
DO
2
=DC×CaO
2
× 10, où DC est le débit cardiaque et
CaO
2
le contenu artériel en oxygène (vol p. 100), approché
par la formule CaO
2
=Hb×SaO
2
× 1,37 [Hb est la concen-
tration en hémoglobine (g/dL) et SaO
2
est la saturation arté-
rielle en oxygène (%)].
Par ailleurs, la connaissance des facteurs de performance
cardiaque est souvent indispensable dans la majorité des situa-
tions :
•la fréquence cardiaque (Fc) est liée au DC par la formule
DC = Fc × VES où VES est le volume d’éjection systoli-
que (mL) ;
•la précharge dont on peut avoir une idée par la mesure des
pressions de remplissage : POD pour le cœur droit, pres-
sion artérielle pulmonaire d’occlusion (PAPO) pour le cœur
gauche, ou par des indices d’échographie transœsopha-
gienne (ETO) telle que la surface télédiastolique du ven-
tricule gauche (VG) (une valeur < 5 cm
2
/m
2
de surface
corporelle est en faveur d’une baisse de précharge). Cepen-
dant, en chirurgie coronaire, les variations de POD et de
PAPO ne reflètent pas les variations de volume cardiaque
[7]. La précharge dépendance biventriculaire est sans doute
appréciée de manière plus fiable à l’aide de paramètres
dynamiques reposant sur les interactions cardio-respi-
ratoires chez le patient ventilé en pression positive. Ainsi,
les variations respiratoires de la PA systolique et de la PA
pulsée chez le patient sous ventilation mécanique sont des
indices de réponse au remplissage plus fiables que la POD,
la PAPO ou même que les indices d’échographie cardia-
que tel que la surface télé diastolique duVG en coupe petit
217M. Cannesson et al. / Réanimation 14 (2005) 216–224

axe [8–10]. Cependant, dans la période postopératoire de
chirurgie cardiaque, seules la variation respiratoire du
volume d’éjection VG obtenue par l’analyse de l’onde de
pouls et la variation respiratoire du temps de prééjection
aortique ont été validées comme facteurs prédictifs de la
réponse à l’expansion volémique [11,12]. De plus, seul le
travail de Reuter et al. a été effectué chez des patients à
fonction cardiaque altérée [12] ;
•la postcharge dépend des propriétés du réseau artériel et
de la viscosité sanguine. Elle est appréciée imparfaite-
ment par le calcul des résistances artérielles. Le calcul de
la contrainte systolique pariétale en échographie cardia-
que est plus adapté mais difficile.
•la contractilité myocardique n’est pas quantifiable par les
moyens cliniques. Un reflet peut en être donné par la frac-
tion de raccourcissement ou la fraction d’éjection du VG
en échocardiographie. Cependant, ces critères doivent être
interprétés avec prudence. En effet, la dyskinésie septale,
très fréquente en période post-CEC, rend ininterprétable
la fraction de raccourcissement ; quant à la fraction d’éjec-
tion, sa mesure n’est fiable qu’en cas de géométrie VG
normale ce qui n’est pas toujours le cas après chirurgie
cardiaque intracavitaire et à plus forte raison après chirur-
gie cardiaque congénitale. Par ailleurs, il semble que les
indices de performanceVG classiques soient pris en défaut
en postopératoire de chirurgie cardiaque [13]. Un indice
intéressant est l’indice Tei ou « indice de performance myo-
cardique » (myocardial performance index)[14]. Il repose
sur le rapport de la somme des temps de relaxation et de
contraction isovolumétrique sur le temps d’éjection systo-
lique. Il est calculé en échographie cardiaque à l’aide du
doppler continu (Fig. 1). Il peut s’obtenir pour le ventri-
cule droit (VD) et pour le VG [14]. Son principal intérêt
est son indépendance vis à vis de la cinétique segmentaire
et de la géométrie ventriculaire [15]. Ceci en fait un indice
intéressant en chirurgie cardiaque pédiatrique [16].
En pratique, le monitorage indispensable comprend la sur-
veillance clinique, la PA invasive, la PVC et la diurèse en
continu. Le monitorage utile chez certains patients com-
porte :
•le cathéter de Swan-Ganz (SG) (en particulier avec la
mesure de la SvO
2
[17]) qui permet d’obtenir la PAP ainsi
que le DC continu. Pour autant, son utilisation systémati-
que en chirurgie coronaire n’a pas fait la preuve de son
efficacité [18] et ses indications ne sont pas encore éta-
blies [19] ;
•l’échocardiographie transœsophagienne (ETO) qui per-
met d’évaluer la pré-charge et la volémie efficace, la
mesure du DC, les fonctions diastolique et systolique VD
et VG, et qui permet le diagnostic d’un défaut de répara-
tion chirurgicale ou d’un obstacle à l’éjection VG. Elle
semble aujourd’hui incontournable en chirurgie cardia-
que. Elle doit être largement utilisée pour les opérés gra-
ves ou en cas de situation clinique particulière.
Au total, le monitorage doit être adapté au patient et aux per-
formances de chaque équipe. Afin d’éviter un monitorage
invasif systématique, il convient de sélectionner les patients
devant bénéficier d’un cathéter de SG. L’ETO devrait tou-
jours être disponible. Enfin, la prise en charge et le monito-
rage postopératoires ne peuvent s’envisager que dans un
contexte de collaboration très étroite entre l’équipe d’anes-
thésie et de réanimation.
3.2. Thérapeutiques
La prise en charge des complications hémodynamiques
postopératoires repose sur une large panoplie de thérapeuti-
ques allant du remplissage vasculaire jusqu’à l’assistance cir-
culatoire en passant bien évidemment par les inotropes. Nous
n’aborderons ici que les thérapeutiques spécifiques de la chi-
rurgie cardiaque.
3.2.3. Solution GIK (Glucose, Insuline, Potassium)
Les substrats énergétiques principaux du myocarde non
ischémique sont les acides gras libres qui représentent 60 à
70 % de la demande en oxygène du myocarde [20]. En période
d’ischémie, les acides gras libres sont délétères car ils aug-
mentent la consommation d’oxygène, inhibent l’utilisation
du glucose, diminuent la contractilité et augmentent la pro-
duction de radicaux libres [21]. Dans ces conditions, le glu-
cose exogène est un meilleur substrat énergétique [20]. Ces
données expérimentales ont été mises en pratique et il a été
montré que l’administration de GIK (G30 %, insuline 50 UI/L,
KCl 40 mM/L à 1,5 ml/kg/h) à des patients opérés en urgence
d’un pontage aortocoronaire semblait améliorer l’index car-
diaque (IC) et diminuer le support inotrope, la durée de ven-
tilation et la durée de séjour en réanimation [22]. Actuelle-
ment, le GIK semble indiqué en cas de défaillance cardiaque
et d’infarctus du myocarde dans le cadre de la chirurgie car-
diaque, bien que les résultats concernant cette pathologie
soient discutés.
Fig. 1
.
Représentation schématique de l’enregistrement des flux aortiques et
mitraux en doppler pulsée sur une vue apicale. L’indice de performance myo-
cardique (Indice Tei) se calcule d’après la formule suivante : Indice de per-
formance myocardique = (a-b)/a où a est le délai entre la fermeture mitrale
et la prochaine ouverture mitrale et b est la durée d’éjection aortique. Les
valeurs normales se situent autour de 30 %. Une augmentation de ce rapport
traduit une diminution de la performance myocardique
14, 15
.
218 M. Cannesson et al. / Réanimation 14 (2005) 216–224

3.2.4. Oxyde nitrique inhalé (NOi)
L’utilisation de NOi permet une vasodilatation pulmo-
naire sélective. Son indication est donc particulièrement inté-
ressante en cas d’augmentation de la postcharge du VD et de
défaillance cardiaque droite. Il permet une diminution de la
PAP sans modification de la PA systémique [23].
3.2.5. Assistance circulatoire
Son but est d’assurer une décharge unie ou biventricu-
laire, ou de prendre totalement en charge le travail du cœur
défaillant ne répondant pas au traitement médical optimal.
Les systèmes actuels permettent d’attendre une récupération
ou la transplantation cardiaque.
3.2.5.1. Contre-pulsion par ballonnet intra-aortique. La
CPBIA est très utilisée en raison de son introduction percu-
tanée et de son caractère assez peu onéreux. Cependant, ce
n’est pas réellement un système d’assistance circulatoire car
elle n’assure pas un débit autonome. Le principe repose sur
le gonflement rapide par un gaz à inertie faible (hélium ou
CO
2
) d’un ballonnet de 40 ml placé dans l’aorte descen-
dante. L’inflation est synchronisée sur l’électrocardio-
gramme durant la diastole améliorant ainsi le flux phasique
de la circulation coronaire ; la déflation rapide juste avant la
systole diminue le travail d’éjection du VG.
3.2.5.2. Systèmes d’assistance circulatoire. Pompes péris-
taltiques à galets ou centrifuges. La pompe péristaltique à
galet n’est tolérable que quelques heures. Les pompes centri-
fuges sont composées d’une seule partie mobile, le rotor non
occlusif. L’énergie est transmise par friction sur un cône uti-
lisant l’effet vortex ou par l’intermédiaire d’ailettes. La tête
de pompe doit être changée régulièrement (2 à 5 jours). Le
débit maximal est de4à5l/min. Le système peut être utilisé
sans décoagulation systémique. Il s’agit d’un matériel peu
onéreux, simple, cependant limité en durée et en efficacité,
mais utile en urgence.
Systèmes d’assistance externes ou internes. Les ventri-
cules peuvent être pneumatiques, électromagnétiques ou réa-
liser un cœur artificiel total. Les ventricules pneumatiques
externes reliés à la console Thoratec
®
sont les plus utilisés en
assistance postopératoire dans le traitement de certains chocs
cardiogéniques ou en attente de transplantation cardiaque [24].
Les ventricules implantables sont utilisés pour une période
longue (soit en pont vers la transplantation cardiaque, soit
comme traitement d’une insuffisance cardiaque chronique,
soit plus rarement dans l’attente d’un sevrage) en assistance
gauche, entre la pointe du VG et l’aorte thoracique.
Extracorporeal Membrane Oxygenation (ECMO). Il
s’agit d’une CEC de plusieurs jours utilisant une pompe cen-
trifuge et une membrane d’oxygénation qui peut donc palier
une défaillance circulatoire et respiratoire aiguë.
Choix d’un système d’assistance. Le choix doit prendre
en compte le patient, sa pathologie, la durée escomptée de
l’assistance, le degré d’urgence, la possibilité de récupéra-
tion du ventricule assisté, la défaillance uni- ou biventricu-
laire ainsi que le risque hémorragique et thromboembolique.
3.3. Complications hémodynamiques postopératoires
3.3.1. Choc cardiogénique
Un bas DC est défini par un index cardiaque (IC) inférieur
à 2,2 l/min/m
2
, des résistances artérielles élevées, des pres-
sions de remplissage élevées et une baisse de la SvO
2
, asso-
ciées aux signes cliniques et biologiques du choc. L’échocar-
diographie permettrait à elle seule de faire le diagnostic de
choc cardiogénique devant la cinétique des ventricules, leur
taille, l’évaluation des pressions de remplissage, la fonction
des prothèses valvulaires ou la présence d’une dysfonction
diastolique. Les étiologies sont multiples : ischémie par désé-
quilibre de la balance demande/apport en oxygène du myo-
carde, spasme coronaire, défaut de protection myocardique,
dysfonction de pontage, tamponnade ou dysfonction valvu-
laire. Outre le traitement étiologique, le traitement préventif
repose sur l’éviction des agents anesthésiques cardiodépres-
seurs, l’utilisation préventive d’une solution riche en glucose
(GIK) [25] et l’utilisation éventuelle d’une CPBIA prophy-
lactique [26]. La constatation d’un bas DC lors du sevrage de
la CEC doit entraîner une prolongation du temps de CEC afin
de permettre un sevrage très progressif de l’assistance circu-
latoire. Si nécessaire, on aura recours à de faibles doses d’ino-
tropes (adrénaline, dobutamine ou éventuellement inhibi-
teurs de la phosphodiestérase III). Si le bas DC persiste,
l’équipe médicochirurgicale pourra proposer une assistance
unie ou biventriculaire.
3.3.2. Hypovolémie
L’hypovolémie postopératoire est fréquente et a des cau-
ses multiples. Aux côtés du saignement postopératoire, peu-
vent en être responsables l’hémodilution, l’augmentation de
la perméabilité capillaire post-CEC, l’administration de diu-
rétiques ou encore le défaut de compensation des pertes opé-
ratoires. Le diagnostic peut être difficile. Classiquement, il
associe des pressions de remplissages basses et une diminu-
tion de l’IC. Cependant, l’estimation de la volémie et de la
précharge dépendance bi-ventriculaire reste compliquée (cf.
Chapitre 3.1.) en particulier en postopératoire de chirurgie
cardiaque [27], et là encore l’échographie cardiaque sera d’une
aide précieuse.
Le saignement postopératoire doit être compensé avec rigu-
eur. Ce saignement n’est pas toujours d’origine chirurgicale
et il faut corriger les modifications de l’hémostase qui sont
fréquentes après la CEC. L’acide tranéxamique [28] et l’apro-
tinine [29] ont des efficacités démontrées mais le risque
prothrombotique pourrait être responsable d’un caillotage des
drains avec tamponnade. En cas de saignement chirurgical, il
faut savoir poser l’indication de reprise qui semble cepen-
dant responsable d’une augmentation de la morbi-mortalité
post-opératoire [30]. Une simple collatérale de la mammaire
interne peut être responsable du saignement.
3.3.3. Poussées hypertensives
Les poussées hypertensives postopératoires sont fréquen-
tes (30 à 50 % des patients), en particulier en cas d’hyperten-
219M. Cannesson et al. / Réanimation 14 (2005) 216–224

sion artérielle (HTA) préopératoire, après revascularisation
coronaire et après chirurgie de l’aorte thoracique. L’hypo-
thermie et les frissons peuvent favoriser l’HTA. Ces pous-
sées doivent être traitées en raison du risque hémorragique
qu’elles entraînent. De plus, elles entraînent un risque de
défaillance VG chez les patients dont la fraction d’éjection
était préalablement altérée. Le traitement repose sur le
réchauffement, l’analgésie et les agents antihypertenseurs. Les
antihypertenseurs de choix doivent être peu ou pas cardiodé-
presseurs, tels que les inhibiteurs calciques (nicardipine par
bolus de 0,5 mg) ou les alpha-bloquants (urapidil par bolus
de 10 mg). Il est possible d’utiliser les bêta-bloquants injec-
tables (esmolol 0,5 à 1 mg/kg) en cas de poussée hyperten-
sive associée à une tachycardie chez les patients à fraction
d’éjection VG préservée.
3.3.4. Syndrome hyperkinétique [31]
Le syndrome hyperkinétique s’observe chez des patients
présentant une hypotension artérielle associée à un IC >
2,5 l/min/m
2
, une POD < 5 mmHg, une PAPO < 10 mmHg et
des résistances artérielles périphériques basses < 800 dyn/
s/cm
-5
. Ce syndrome s’intègre dans un syndrome inflamma-
toire généralisé qui se manifeste parfois seulement par une
fébricule. Sa fréquence varie de8à20%selon les auteurs
[32,33]. La pression de perfusion doit être rétablie par la cor-
rection d’une anémie et par l’adjonction de vasoconstricteurs
tels que la phényléphrine, la norépinéphrine, voire la terli-
pressine. Des études récentes ont rapporté l’intérêt potentiel
du bleu de méthylène dans cette indication [34,35]. Il inhibe
la synthèse d’oxyde nitrique (NO). Hors, au cours de la réac-
tion inflammatoire responsable du syndrome hyperkinéti-
que, il y aurait une activation de la synthèse de NO par l’inter-
médiaire des NO synthases, d’où une activation de la
guanylate-cyclase et du GMP-cyclique et par conséquent une
vasoplégie par relaxation des muscles lisses. Non traité, le
syndrome hyperkinétique est responsable d’une morbi-
mortalité qui s’élève jusqu’à 25 % dans certaines séries [36].
3.3.5. Troubles du rythme
Les épisodes de fibrillation atriale (FA) postopératoires sur-
viennent chez 15 à 40 % des patients [37]. Ils sont favorisés
par l’âge et sont responsables d’une augmentation de la durée
de séjour hospitalier [38]. Leur prévention repose sur les bêta-
bloquants et les digitaliques [39]. Ces troubles du rythme
supraventriculaires peuvent être mal tolérés chez les patients
présentant une dysfonction diastolique. Le traitement curatif
est fondé sur l’amiodarone intraveineuse et sur la cardiover-
sion externe.
3.3.6. Tamponnade
La tamponnade cardiaque se caractérise par l’accumula-
tion de liquide dans le sac péricardique, responsable d’une
gêne au remplissage des cavités cardiaques [40]. Les causes
sont un défaut d’hémostase chirurgicale, un trouble de la coa-
gulation et/ou une dysfonction des drains péricardiques. Ce
phénomène entraîne une égalisation des pressions diastoli-
ques atriales et ventriculaires gauches et droites. Clinique-
ment, le patient présente un état de choc avec cyanose du
visage, turgescence jugulaire, tachycardie. La PVC est sou-
vent supérieure à 15 mmHg. Il existe un pouls paradoxal sur
la courbe de PA. Ce signe n’est pas constant et le diagnostic
repose sur l’échocardiographie transthoracique ou transœso-
phagienne [41].
Parfois, le diagnostic est plus difficile :
•la PVC peut être normale ;
•les signes hémodynamiques peuvent être réduits à une oli-
gurie non expliquée par ailleurs ;
•l’échographie transthoracique est normale et seule l’ETO
montrera une compression localisée des cavités droites ou
de l’oreillette gauche. In fine, si un doute persiste, seule la
reprise opératoire permettra d’éliminer le diagnostic de
tamponnade.
Le drainage chirurgical est une urgence. En attendant la réa-
lisation du drainage, on aura recours au remplissage et aux
sympathomimétiques.
3.3.7. Hypertension artérielle pulmonaire
L’HTAP postopératoire se rencontre fréquemment après
chirurgie cardiaque pédiatrique et chez les patients présen-
tant une HTAP préopératoire. Les facteurs qui favorisent
l’HTAP sont nombreux : hypoxémie, acidose, hypercapnie,
libération de substances vasoconstrictrices par les leucocytes
ou les plaquettes activées, le réveil, la douleur, les aspirations
trachéales ou l’injection de protamine [42]. L’HTAP peut
entraîner une dysfonction VD, auto-aggravée dans les cas les
plus sévères par une ischémie du VD. Le traitement repose
sur l’éviction des facteurs favorisants et sur le support ino-
trope, la vasodilatation pulmonaire (NOi ou prostacycline en
nébulisation) et la vasoconstriction systémique par noradré-
naline en cas d’hypotension systémique.
4. Prise en charge hémodynamique postopératoire
en fonction de la chirurgie
4.1. Pathologie coronarienne
La plupart des indications de revascularisation myocardi-
que portent sur des patients aux sténoses coronaires multi-
ples. Les greffons les plus utilisés sont les artères mammai-
res internes, mais les greffons veineux, l’artère radiale et
l’artère gastroépiploïque sont également utilisés. Les gref-
fons artériels confèrent une meilleure perméabilité à long
terme mais exposent au risque de vasospasme (Fig. 2). Ce
dernier est prévenu par la prescription de calcium-bloquant
en prémédication ou durant la chirurgie. Cependant, la nitro-
glycérine semble préférable au diltiazem [43].
Le cathéter de SG et/ou l’ETO sont employés chez le
patient à risque (dysfonction VG, infarctus du myocarde
récent). À côté de la CEC classique, les techniques dites à
cœur battant se sont développées. Les indications sont encore
discutées mais les patients âgés, à l’aorte calcifiée, ou à frac-
220 M. Cannesson et al. / Réanimation 14 (2005) 216–224
 6
6
 7
7
 8
8
 9
9
1
/
9
100%