Télécharger cette fiche au format PDF

Tout est fait dans l’organisme
pour que la douleur ne
parvienne pas à la conscience. Seul
un seuil d’excitation élevé va franchir
les barrages imposés à la douleur et
envahir le cortex. Ce peut n être
qu’une simple alerte transitoire
comme on le rencontredans le cadre
des douleurs aiguës. Ce peut être
aussi un envahissement permanent
du cortex avec des retentissements
psycho-comportementaux propres à
la douleur chronique.
Pelvis et périnée sont deux régions
distinctes dont l’innervation est
différente. Avant d’étudier les voies
de la douleur et leur système
inhibiteur,il convient donc de faire
quelques rappels sur l’innervation
du pelvis et du périnée.
L’embryologie nous apprend que la
partie caudale de l’embryon possède
des myotomes caudaux qui vont
régresser et effectuer un mouvement
d’ascension. Ils vont se placer autour
du tube urinaire et du tube rectal,
primitivement réunis dans un
cloaque, et constituer autour d’eux
une sangle musculaire, véritable
diaphragme appelé le muscle levator
ani. Ce muscle divise la région en
deux parties : la portion supra-
levatorienne qui correspond au
pelvis, la portion infra-levatorienne
qui correspond au périnée.
L’innervation de ces deux structures
est différente : le muscle levator ani
est innervé par les troisième et
quatrième racines sacrales puisqu’il
est d’origine caudale. Acces-
soirement quelques branches issues
du nerf pudendal peuvent contribuer
àcette innervation. Au dessus de ce
plan et donc dans la région
pelvienne, l’innervation est pure-
ment végétative.
Il faut d’emblée savoir que seul le
système ortho-sympathique possède
des fibres sensitives et est donc
susceptible de transmettre la douleur.
Le para-sympathique n’est lui que
moteur.Le périnée bénéficie d’une
double innervation, somatique par le
nerf pudendal entre autres et
végétative par le système
orthosympathique.
Dans la partie infra-levatorienne
c’est-à-diredans le périnée, une
condensation mésenchymateuse s’est
faite autour des tubes urinaires et
anaux séparés l’un de l’autre par
l’éperon pelvi-périnéal.
Ainsi se forment les sphincters striés
de l’anus et de l’urètre. Le nerf
pudendal est le roi du périnée. Lui
seul va prendre en charge ces
sphincters constitués de muscles
striés ainsi que les autres muscles
striés de la région à savoir les
muscles érecteurs (ischio-caverneux
et bulbo-spongieux et transverses du
périnée).
Le périnée reçoit également des fibres
végétatives qui sont pour part
médiées par le nerf pudendal qui a
un fort contingent ortho-sympa-
thique, d’autrepart issues du plexus
hypogastrique inférieur qui chemine
dans les lames sacro-recto-génito-
pubiennes, et vont se délivrer aux
structures effectrices végétatives et
en particulier aux sphincters lisses.
Concernant la sensibilité, cette région
périnéale est sur le plan cutané
innervée par le nerf pudendal
essentiellement. Il faut noter cependant
que des suppléances sont possibles
puisqu’il existe des chevauchements
métamériques émanant des nerfs ilio-
inguinal, ilio-hypo-gastrique, génito-
fémoral, clunéal inférieur.Ainsi
s’explique sans doute l’absence
habituelle de déficit sensitif lors de
l’atteinte du nerf pudendal.
Au total : il y a donc dans le périnée
deux types d’innervation :
•une innervation somatique par le
nerf pudendal,
•une innervation végétative qui sur
le plan sensitif est constituée par le
système ortho-sympathique médié
àla fois par le pudendal et par le
plexus hypo-gastrique inférieur.
I–RAPPELS D’ANATOMIE
TOPOGRAPHIQUE
INTRODUCTION
9
AVIS D’EXPERT
Bases Anatomiques des Algies Périnéales
➢➢Dr Roger Robert , Service de neurotraumatologie, Hôtel Dieu, CHU Nantes
et Drs : J.J.Labat – O. Hamel – M. Khalfallah – V. Roualdes – T. Riant
N°4 Novembre 2006

Elles empruntent le trajet du nerf
pudendal. Prenant en charge la peau
de la marge anale, du pénis et des
bourses ou du clitoris et des lèvres,
de la région intermédiaire corres-
pondant au noyau fibreux central du
périnée, ces fibres suivent ensuite le
trajet du nerf pudendal dans le canal
pudendal d’Alcock tout d’abord,
constitué par un dédoublement du
fascia du muscle obturateur interne,
se plaçant ensuite dans un plan
supra-levatorien à leur sortie du
canal. Elles contournent alors la
partie distale du ligament sacro-
épineux ou l’épine sciatique, se
plaçant médialement par rapport au
nerf sciatique et se placent dans la
région glutéale dans le canal infra-
piriforme. Ensuite, ces fibres
confluent vers leurs racines d’origine
majoritairement S3 parfois S2 et S4 et
pénètrent les trous sacrés pour
remonter dans la queue de cheval et
gagner la partie terminale sacrale de
la moelle spinale.
Au cours de leur trajet, ces fibres
rencontrent des obstacles qui sont
maintenant bien connus : le canal
pudendal d’Alcock lui-même dont le
fascia peut être épaissi et sténoser le
nerf, le processus falciforme du
ligament sacro-tubéral qui peut
plaquer le nerf notamment à la partie
dorsale du canal d’Alcock, la pince
ligamentaire dans la portion rétro-
spinale entre ligament sacro-épineux
et le ligament sacro-tubéral où le nerf
peut être pris dans une véritable
pince.
Nous avons déjà dit qu’elles
pouvaient être médiées par le nerf
pudendal dont un tiers des fibres
environ appartiennent à ce
contingent. Cela explique certaines
sensations végétatives avec des
douleurs irradiantes, pluri-méta-
mériques, responsables notamment
de sensation de fesses froides, de
scrotum froid de sensation de corps
étranger intrarectal ou intravaginal.
Par ailleurs ces fibres vont émaner
des structures périnéales, gagner les
lames sacro-recto-génito-pubiennes
qui sont une condensation infra-
péritonéale supra-levatorienne de
mésenchyme noyant les vaisseaux et
les nerfs. Ces fibres convergent dans
le ganglion pré-viscéral qui est le
ganglion hypo-gastrique inférieur
qui collecte ces fibres et les envoie
dans la chaîne ganglionnaire latéro-
vertébrale ortho-sympathique d’une
part, dans le nerf hypo-gastrique et le
plexus hypo-gastrique supérieur
d’HOVELACQUE situé en avant du
promontoire en pré-aortique d’autre
part.
Ces fibres ortho-sympathiques vont
nécessairement gagner la chaîne
latéro-vertébrale. Le mode de
migration de ces fibres se fait autour
des artères qu’elles empruntent et
habillent d’un fin treillis. La plupart
des convergence se fait au niveau de
la jonction thoraco-lombaire et
notamment à l’étage L1L2.
Les fibres ortho-sympathiques ont
alors le devoir de quitter la chaîne
latéro-vertébrale pour gagner une
racine sensitive et donc dorsale avant
leur pénétration dans la moelle. Nous
comprendrons cette nécessité dans
les paragraphes suivants. Précisons
ici que les douleurs somatiques sont
bien localisées, de façon radiculaire
ou ici tronculaire alors que les
douleurs végétatives, captées par
plusieurs racines sont diffuses,
plurimétamériques.
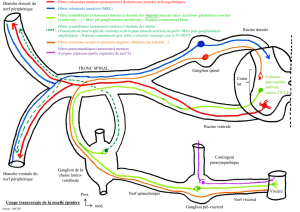
La racine dorsale aborde donc la
moelle spinale. Sont mêlées les fibres
extéroceptives somatiques d’origine
cutanée, les fibres proprioceptives
d’origine musculaire, osseuse
tendineuse et ligamentaire, les fibres
végétatives à la fois médiées par les
nerfs somatiques et notamment par
le nerf pudendal qui nous intéresse
ici et par les fibres d’origine viscérale
que nous avons déjà vues et qui ont
quitté la chaîne latéro-vertébrale
(Figure 1).
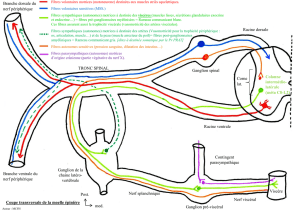
Dans la moelle les fibres extéroceptives
d’origine cutanée s’arrêtent au niveau
de l’apex de la corne grise dorsale. Les
fibres proprioceptives rejoignent
l’isthme. Les fibres intéroceptives
gagnent la base(Figure 2). Il y a donc
trois tissus embryonnaires ectoderme,
mésoderme, et endoderme ; trois
sensibilités extéroceptive, proprioce-
ptive et intéroceptive ; et trois douleurs
possibles d’origine cutanée, d’origine
musculaire, d’origine viscérale. Ces
fibres peuvent donc transmettre la
douleur or il n’existe qu’un faisceau
nociceptif : le tractus spino-thalamique.
Les trois fibres précédemment citées
III - DANS LA MOELLE SPINALE
b) Les fibres ortho-sympathiques
a) Les fibres somatiques
II – TRAJET DES FIBRES
SENSITIVES AVANT LEUR
ENTRÉE DANS LA MOELLE
AVIS D’EXPERT
10
N°4 Novembre 2006
Bases Anatomiques des Algies Périnéales
Figure 1 : Les trois feuillets embryon-
naires Les fibres exteroceptives (1) ,
proprioceptives (2) et interoceptives
pénètrent la corne grise dorsale de la
moelle via la racine dorsale. Les trois
feuillets embryonnaires (ectoderme,
mésoderme et endoderme) transmet-
tent donc des influx douloureux.

se terminant dans l’apex, l’isthme et
la base vont donc devoir se projeter
sur l’origine du tractus spino-
thalamique dans la lame V de REXED
c’est-à-dire dans la région isthmique
de la corne grise dorsale. Des inter
neurones sont ainsi nécessaires et il
existe une convergence entre les influx
d’origine cutanée, mésodermique et
endodermique. Les fibres du tractus
spino-thalamique ainsi constituées
vont croiser la ligne médiane, et donc
décusser pour former le tractus spino-
thalamique dans la partie ventro-
latérale de la substance blanche de la
moelle, lequel se répartit en deux tracti
principaux : le spino-thalamique
ventral et le spino-thalamique dorsal
(Figure 3). Ce faisceau transporte la
sensibilité thermique et douloureuse.
La nécessaire convergence tient au fait
que les fibres somatiques qui vont se
prolonger dans la moelle, le tronc
cérébral, le thalamus vont ensuite être
enregistrées sur le cortex pariétal qui
a pour mission de localiser la douleur.
A ce niveau siège la formation
réticulée qui est composée de trois
groupes nucléaires (Figure 4) ;
Les noyaux du raphé appartenant à
la réticulée facilitatrice ascendante
qui reçoivent des impressions
sensitives et sensorielles, et envoient
des projections dans les corps striés
et le cervelet expliquant les compor-
tements moteurs automatiques face à
la douleur, dans l’hypothalamus sur
lequel nous reviendrons de même
que dans l’hippocampe qui sera
traité plus tard.
Les noyaux centraux de la réticulée
constituent la réticulée descendante
ou motrice et vont se charger de l’état
de contraction des muscles
notamment face à la douleur.
Les noyaux de la réticulée latérale de
valeur végétative vont projeter sur
l’insula et le noyau amygdalien et
expliquent les comportements
buccaux face à la douleur (cris,
pleurer, morsure), une projection se
fait au niveau des sphincters et peut
expliquer leur faiblesse face à la
douleur, un autre contingent de
fibres va vers les organes thoraciques
et les gros vaisseaux expliquant les
variations tensionnelles face à la
douleur.
Le tractus spino-thalamique ventral
monte dans le tronc cérébral (Figure
5) et va s’attacher à la partie dorsale
du lemniscus médial de REIL. Ce
lemniscus médial n’est que le
deuxième neurone prolongeant les
tracti graciles et cunéïformes de
GOLL et BURDACH qui constituent
les cordons dorsaux de la moelle. Le
lemniscus médial ne transporte
aucune sensibilité douloureuse. Il
transmet des informations exté-
IV - DANS LE TRONC CÉRÉBRAL
AVIS D’EXPERT
11
N°4 Novembre 2006
Bases Anatomiques des Algies Périnéales
Figure 2 : Répartition des protoneuro-
nes de la sensibilité douloureuse
dans la corne grise dorsale.
Les fibres extéroceptives (bleues)
gagnent l’apex, les proprioceptives
(vertes) l’isthme, les intéroceptives
(violettes) la base.
Figure 4 : Les trois composantes de
la formation réticulée :
1 Réticulée facilitatrice ascendante
responsable de l’éveil explique l’in-
somnie liée à la douleur. Elle renforce
le gate control par le tractus réticu-
lospinal ( oranger).
2 Réticulée descendante motrice qui
règle le tonus musculaire
3 Réticulée latérale végétative proje-
tant dans les sphères corticales buc-
cales ( jaune ), sur les émonctoires
(oranger), et sur le système cardio-
pneumo-vasculaire (violet).
Figure 3 : Constitution des tracti
spino-thalamiques Les fibres de la
douleur convergent sur des neurones
qui vont constituer le tractus spino
thalamique, deuxième neurone de la
sensibilité douloureuse. Ici ne sont
représentées que les fibres exterocep-
tives. Elles gagnent l’apex de la corne
grise dorsale. Un interneurone (oran-
ger) les amènent au neurone conver-
gent constituant dans l’isthme de la
corne grise dorsale le tractus spino-
thalamique (bleu entouré de jaune). De
la même façon, les fibres d’origine
mésodermique (proprioceptives) et
endodermiques (intéroceptives) vont
projeter sur ce tractus. Ainsi dans le
tractus spinothalamique sont rassem-
blées toutes les informations doulou-
reuses. Le spinothalamique ventral
renseignera sur la topographie de la
douleur ; le spinothalamique dorsal
sur ses caractéristiques ( brûlure, pin-
cement, torsion, etc ).

roceptives discriminatives (la
sensibilité fine), et la sensibilité
proprioceptive consciente celle
qu’utilise le funambule pour être en
permanence informé de la position
de son corps par rapport à l’espace.
Cette voie lemniscale est une
autoroute et monte très vite vers le
thalamus. Le spino-thalamique
ventral est donc un opportuniste. Il
va s’attacher à cette voie comme le
fait un cycliste à une mobylette pour
progresser plus vite et va gagner
ainsi très rapidement le thalamus.
Le tractus spino-thalamique dorsal a
une autre destinée. Certaines de ses
fibres vont monter dans le tronc
cérébral à petite vitesse et gagner à
grand peine le thalamus. D’autres, et
elles sont nombreuses, vont percuter
la formation réticulée et au prix de
nombreuses synapses essayer de
traverser cette réticulée qui nous le
verrons est un filtre de la douleur. Si
le stimulus est suffisant, ces
différentes fibres vont gagner à petite
vitesse le thalamus.
Le thalamus est un gros noyau gris
central et encéphalique. Il constitue
ce que LHERMITTE a appelé le filtre
de la douleur. Les différentes
sensibilités que nous avons vues vont
percuter le noyau latéro-ventral
postérieur du thalamus et y être
analysées. Ce thalamus enverra ses
impressions au cortex, c’est-à-dire à
la conscience seulement si la douleur
vaut la peine d’être vécue
consciemment. Dans le cas contraire,
c’est-à-dire la plupart du temps il va
négocier avec le cervelet, les corps
striés pour agencer une motricité
automatique qui, par exemple, va
faire varier les points de pression en
position assise, le croisement et le
décroisement automatique des
jambes avant que ne surviennent des
effets délétères (escarrification
cutanée, ou compression des nerfs
intéressés par cette posture
(exemple : le nerf fibulaire commun
sur la tête fibulaire).
La réticulée va envoyer ses
informations notamment doulou-
reuses à l’hypothalamus. La
description qu’en a fait CUSHING
est exemplaire : « dans cette zone
archaïque de la base du cerveau que
l’ongle du pouce pourrait cacher, se
dissimule le ressort essentiel de la vie
instinctive et affective que l’homme
s’est efforcé de recouvrir d’un
manteau, d’un cortex d’inhibition ».
Harvey CUSHING voulait dire par là
que cet hypothalamus ou cerveau
végétatif vrai commande le système
végétatif, répercute ses informations
bruyamment sur les structures
effectrices (tronc cérébral avec les
nerfs crâniens et moelle épinière avec
les nerfs spinaux). On peut le
schématiser facilement en quatre
noyaux : les noyaux trophotropes
situés ventralement sont
responsables de l’entretien de la
trophicité. Ainsi s’explique par
exemple le manque d’appétit que
procure habituellement la douleur.
Les noyaux hypophysiotropes situés
sous les précédents commandent la
glande hypophyse et son système
hormonal. L’aménorrhée des femmes
douloureuses chroniques est
explicable par ce phénomène. Le
noyau ergotrope du dorsal est la
véritable dynamo de l’organise et va
expliquer le manque d’entrain qu’ont
habituellement les douloureux
chroniques avec un penchant vers un
état dépressif. Le noyau mnémotrope
situé sous le précédent est chargé
d’emmagasiner dans sa mémoire les
phénomènes douloureux. Cette
dernière fonction est importante. La
mémoire de la douleur permet de
mieux se préparer à une douleur
identique survenant éventuellement.
Dans un but de simplification, nous
ne nous intéresserons qu’à sa
fonction émotionnelle et mnésique
(Figure 6).
Le circuit HMTC (hippocampo-
mamillo-thalamo-cingulaire) décrit
par PAPEZ nous explique que les
différents points du néo-cortex vont
projeter dans l’hippocampe ventral
lequel projette ensuite ses
informations sur le tubercule
mamillaire (noyau hypothalamique
déjà vu) qui transmet au noyau
antérieur du thalamus lequel projette
dans le cortex limbique ou cortex
péri-calleux de BROCA. Mémoire et
VII - DANS LE CORTEX
LIMBIQUE
VI - DANS L’HYPOTHALAMUS
V - DANS LE THALAMUS
AVIS D’EXPERT
12
N°4 Novembre 2006
Bases Anatomiques des Algies Périnéales
Figure 5 : le tractus spinothalamique
ventral (1) monte rapidement vers le
thalamus en accompagnant la voie
lemniscale ( 3 ) pour renseigner sur la
topographie douloureuse. Le tractus
spinothalamique dorsal (2) monte à
petite vitesse vers le thalamus et
envoie des fibres dans la réticulée qui
va analyser la douleur, renforcer le
gate control spinal et si besoin
remonter les informations nocicepti-
ves au thalamus.

émotion utilisent le même parcours,
ce cortex explique les réactions
émotionnelles face à la douleur et à
titre d’exemple les noyaux du
septum vont projet les informations
limbiques au niveau des noyaux des
nerfs crâniens du tronc cérébral.
Parmi ces noyaux le nerf facial va
jouer un rôle important dans
l’expression de la sensation
douloureuse : le sujet a un masque
sardonique par le biais de la
contraction des peauciers de la face
sous l’impulsion du noyau branchial
moteur du VII. Parallèlement le
noyau lacrymo-muco-nasal
parasympathique du VII entraîne les
larmes qui accompagnent
habituellement les pleurs. C’est là
une expression visible du sentiment
douloureux.
Revenons un peu sur le thalamus où
nous avons vu converger dans le
noyau latéro-ventral postérieur le
tractus spino-thalamique dorsal et le
spino-thalamique ventral. Ce dernier,
qui a bénéficié de l’autoroute de la
sensibilité ou voie lemniscale pour
gagner rapidement le thalamus va
être dirigé par lui sur le gyrus post
central ou circonvolution pariétale
ascendante qui est organisée sous
forme d’homonculus où chaque
partie du corps est cartographiée. Il
est important en effet de savoir
rapidement où siège la douleur. Le
tractus spinothalamique dorsal et les
fibres spinoréticulothalamiques
projettent plus lentement dans le
cortex préfrontal où se fait l’analyse
de la douleur, ce qui est moins
urgent.
Ils sont nombreux , diffus , et vont
s’efforcer de ne pas faire parvenir
l’impression douloureuse au
néocortex .
Nous avons décrit les petites fibres
qui pénètrent dans la substance grise
et qui vont donner naissance au
tractus spino-thalamique . Dans la
racine dorsale passent également des
fibres extero et proprioceptives qui
vont constituer les tractus dorsaux
gracile et cunéiforme de Goll et
Burdach. Ces fibres sont très
myélinisées, conduisent rapidement
l’influx, et ont un seuil d’excitation
bas. Ce sont des fibres A alpha. Elles
transmettent les sensibilités
exteroceptive discriminative et
proprioceptive consciente et sont
dégagées de toute fonction
nociceptive. Pourtant leur simple
effleurement lors de la chirurgie de la
moelle quand elle se pratiquait sous
anésthésie locale déclenchait des
douleurs vives comparables à celles
du tabès. Or les patients tabètiques
ont une destruction de ces tractus.
Wall et Melzack ont élucidé ce
problème par leur théorie du Gate
Control ((Figure 7) qui, si elle est
parfois remise en cause , explique
cependant bien des phénomènes
cliniques. En fait les fibres de la
racine spinale dorsale sont
compétitives. On peut opposer les
fibres A alpha qui sont rapides aux
A) Au niveau de la moelle spinale :
IX - LES SYSTÈMES INHIBITEURS
VIII - LES PROJECTIONS
NÉOCORTICALES
AVIS D’EXPERT
13
N°4 Novembre 2006
Bases Anatomiques des Algies Périnéales
Figure 6 Circuit Hippocampo-mamillo-
thalamo-cingulaire de Pappez : il
transporte à la fois la douleur et l’émo-
tion.
Le premier neurone (oranger) reçoit
des informations corticales sur la dou-
leur vécue consciemment, et à partir
de cette structure bosselée correspon-
dant à l’hippocampe les transmet via
le fornix au tubercule mamillaire qui
appartient à l’hypothalamus (noyau
mnémotrope). De là un court tractus
(bleu) projette sur le thalamus anté-
rieur (tractus mamillo thalamique de
Vicq d’Azyr. Le thalamus filtre les
informations et si besoin ou nécessité
les transmet ( flèche vert) au cortex
péricalleux. La douleur s’accompagne
alors de phénomènes émotionnels et
est stockée en mémoire.
Figure 7 : Gate control de Wall et
Melzach : bien que discuté, il permet
de comprendre l’inhibition douloureu-
se métamérique des fibres nocicepti-
ves par les collatérales des fibres myé-
linisées allant constituer les cordons
dorsaux. Les grosses fibres A alpha
constituant les cordons dorsaux ne
transmettent pas la douleur mais
envoient des collatérales ( oranger)
sur les interneurones issus des voies
nociceptives provenant des trois
feuillets. Ainsi s’établit un barrage à la
douleur. Les fibres nociceptives A beta
et C sont lentes, les Aalpha rapides.
La douleur est désavantagée. La sti-
mulation des cordons dorsaux renfor-
ce le gate et est une des voies effica-
ces du traitement de la douleur neuro-
gène.
 6
6
1
/
6
100%