Lorsque la défécation est douloureuse: les fissures anales en

752
CURRICULUM
Lorsque la défécation est douloureuse:
les ssures anales en pratique
Genèse
Anamnèse et examens diagnostiques
Martin Geyer
Les auteurs ne
déclarent aucun
soutien nancier ni
d’autre conit
d’intérêts en
relation avec cet
article.
Quintessence
•
•
•

CURRICULUM
753
Tr aitement
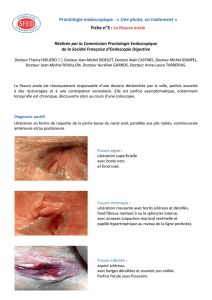
Figure 1
Fissure anale visible en cas d’écartement des fesses.
Figure 2
Hémorroïdes.
Figure 3
Néoplasie anorectale.

CURRICULUM
754
Dilatation par ballonnet en cas de ssure anale
Figure 4
Abcès périanal.
Figure 5
Thrombose hémorroïdaire externe.

CURRICULUM
755
Sphinctérotomie et ssurectomie
Pronostic et évolution
Conclusions
Correspondance:
Geyer[at]gastroenterologie-wettingen.ch
Références
1
/
4
100%







![I] En quoi la toxine botulique est-elle nuisible](http://s1.studylibfr.com/store/data/001631179_1-1c3d501992bf2c546eb864c01681654b-300x300.png)