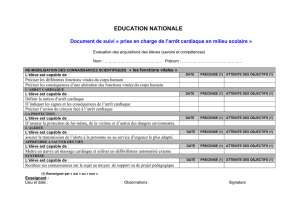
Appendice - Emergency First Response

A-1
Appendice
Contenu
Réponses aux Examens Finaux A-3
des cours „Soins Primaires“ et „Soins Secondaires“
Formulaire d’Inscription A-4
Formulaire de Réussite des Exercices A-5
Formulaire d’Enregistrement du Bilan d’un Malade A-6
Etendre vos Opportunités d’Enseignement A-8
du cours Emergency First Response
Développer un Plan de Marketing
Réponses aux Révision des Connaissances du Manuel A-12
Feuille de réponses à l’examen final du participant A-13
pour le cours „Soins Primaires“
Feuille de réponses à l’examen final du participant A-14
pour le cours „Soins Secondaires“
Contrat de Licence Emergency First Response A-15
Etude Personelle de l’Instructeur A-17
AppendixAppendix


A-13
Appendix
Emergency First Response
Feuille de réponses à l'examen final du participant
pour le cours "Soins Primaires"
AppendixAppendix
Nom ________________________________________________________ Date __________________________
Lieux ________________________________________________________ Instructeur _____________________
1. □ Vrai □ Faux
2. □ a. □b. □c.
3. _________________________________
_________________________________
_________________________________
4. □ a. □b. □c. □d. □e. □f. □g.
5. _________________________________
_________________________________
_________________________________
_________________________________
6.
7. □ a. □b. □c.
8. □ Vrai □ Faux
9. □ a. □b. □c.
10. □ Vrai □ Faux
11. □ a. □b. □c.
12. A = _____________________________________
_____________________________________
_____________________________________
B = _____________________________________
_____________________________________
C = _____________________________________
_____________________________________
D = _____________________________________
S = _____________________________________
_____________________________________
_____________________________________
13. □ a. □b. □c. □ d.
14. Numéro de téléphone: _________________________
15. □ a. □b. □c. □d. □e. □f.
16. ____________________________________
____________________________________
17. □ a. □b. □c
18. □ a. □b. □c
19. □ Vrai □ Faux
20. ______ Flux continu sans jets rythmiques d’un
sang rouge noirâtre qui provient d'une
blessure.
______ Sang qui suinte lentement d'une plaie.
______ Jets de sang rouge vif au rythme des
battements du cœur qui provient d'une
blessure.
21. □ a. □b. □c. □d. □e. □f. □g. □h.
□i. □j. □k.
22. □ a. □b. □c. □d. □e. □f. □g. □h.
23. ____________________________________
24. ____________________________________
____________________________________
____________________________________
25. □ a. □b. □c. □d. □e. □f.
26. □ Vrai □ Faux
27. □ a. □b. □c.
28. □ a. □b. □c.
29. □ a. □b. □c.
30. □ a. □b. □c.
31. □ a. □b. □c.
32. □ a. □b. □c.
33. □ Vrai □ Faux
34. □ a. □b. □c.
35. □ a. □b. □c.
Product No. 70353F Ver. 1.1 © Emergency First Response Corp. 2004
Translation by Emergency First Response Europe, 2005

Appendix
Emergency First Response
Feuille de réponses à l'examen final du participant
pour le cours "Soins Primaires"
Nom ________________________________________________________ Date ________________________
Lieux ________________________________________________________ Instructeur ___________________
1. □ Vrai □ Faux
2. □ a. □b. □c.
3. □ a. □b. □c. □d. □e. □f. □g.
4. □ a. □b. □c.
5. □ a. □b. □c.
6. □ a. □b. □c.
7. □ a. □b. □c.
8. S = _____________________________
A = _____________________________
M = _____________________________
A = _____________________________
D = _____________________________
E = _____________________________
9. □ Vrai □ Faux
10. □ a. □b. □c. □d. □e. □f.
A-14

A-15
Appendix
CONTRAT DE LICENCE
EMERGENCY FIRST RESPONSE
"PADI Worldwide Corp." (PADI) (société régie par le droit de l’Etat de Californie, USA) jouit de la propriété et
de l’usage des marques commerciales de "Emergency First Response Corp." (EFR) (société régie par le droit
de l’Etat de Californie, USA), parmi lesquels on peut citer: Emergency First Response, The Responder, cer-
tains logos types – comprenant un cœur rouge avec le diagramme d'un pouls superposé dessus, ainsi que
d’autres marques de commerce incluant celles des homologations et des spécialités. EFR et PADI comptent
sur les marques de commerce susmentionnées pour indiquer la source d’origine de leurs services et de leurs
produits, de façon à protéger le public et à faire en sorte que les instructeurs, leurs élèves, et toutes les
autres personnes associées à EFR et à PADI d’une façon quelconque, soient assurés de recevoir les services
et les produits de qualité supérieure qui sont liés à leur activité avec PADI et EFR.
Afin de permettre aux EFR Instructors de faire de la publicité et de la promotion publicitaire en indiquant la
source d’origine des services, brevets et des produits EFR qu'ils proposent, les EFR Instructors et les
Membres de la PADI International Resort and Retailer Association (IRRA), reçoivent, par la présente et à seule
fin promotionnelle, l’autorisation d’utiliser les marques commerciales susmentionnées, sur des documents
imprimés, comme les films ou vidéos, programmes informatiques, médias fixes, tels que les enregistrements
sur disquettes ou disques durs, CD ROM, tout système interactif numérique, tout média d’émission et de
transmission dont, Internet et World Wide Web Sites.
Cette licence n'englobe pas la distribution de tous autres documents imprimés tels que les manuels, les livres,
les modes d’emploi, les vêtements, les produits et tous les autres documents ou matériaux fabriqués, vendus,
distribués ou concédés sous licence à des tiers par EFR.
Cette licence concédée par PADI et EFR s’appliquera uniquement: (1.) aux documents imprimés à des fins
publicitaires et promotionnelles (journaux, magasines de publicité, annuaires téléphoniques, prospectus et
panneaux); (2.) à des publicités télévisées ou des vidéos, tels que des films publicitaires, des présentations
de diapositives ou des vidéos de promotion; et (3.) à des logiciels, à des médias fixes, tels que des enregis-
trements sur disquettes, disques durs ou CD ROM, ou encore à tout système interactif numérique, tout
média d’émission et de transmission dont Internet ou World Wide Web Sites; mais aucun d'eux ne doit être
utilisé sur un quelconque produit ou article destiné à la revente. Le nom "Emergency First Response" ne peut
être utilisé dans un nom Internet.
Cette licence, à usage publicitaire et promotionnelle, doit en toutes circonstances être utilisée en respectant
le format exact, le caractère, l'apparence générale, le style d’écriture, l'arrière-plan et les dimensions des
marques commerciales appartenant à EFR. En aucun cas ces marques commerciales ne peuvent être combi-
nées avec d'autres marques, symboles, langues ou se présenter dans un format ou une apparence autre que
celle véritablement utilisée par EFR. La marque doit être utilisée dans son intégralité; l'utilisation d'une
marque abrégée ou partielle n'est pas autorisée.
Cette licence est strictement personnelle au EFR Instructor ou Membre IRRA individuel et n'est ni transmissible,
ni divisible, ni susceptible d’être sous licenciée d’aucune façon et à quiconque.
En cas de non observation de ce qui précède, EFR aura le droit exclusif de désapprouver tout document pré-
paré à des fins publicitaires et promotionnelles et sera seul juge des critères visant à déterminer si ledit docu-
ment satisfait aux normes fixées par ce contrat de licence. Dans ce but, toutes les demandes ou suggestions
faites par des membres agrées EFR ou PADI en rapport avec l’utilisation des marques susmentionnées, seront
traitées aussi rapidement que possible afin d’éviter des erreurs, des fraudes, ou d’autres problèmes qui pour-
raient s’avérer nuisibles pour les marques susmentionnées.
Quelles que soient les stipulations de l’autorisation d’utilisation, EFR aura le droit de diligenter des pour-
suites, d’intenter un procès ou de prendre toute autre mesure nécessaire à la protection de ses marques
contre toute personne, société ou organisation utilisant actuellement ou en perspective, tout dérivé desdites
marques, toute reproduction analogique desdites marques, tout nom commercial ou tout texte ou dessin
similaire aux dites marques.
Cette licence est valable pour toute la durée de votre adhésion à PADI et autorisation en tant que EFR Ins-
tructor en Statut Actif; elle cessera dès que prendra fin votre adhésion en qualité de membre PADI et/ou EFR.
Product No. 10281F Version 1.0 © Emergency First Response Corp. 2003
Translation by Emergency First Response Europe, 2005
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
1
/
35
100%