SOMPS 1999 Paris, 2-5 février E

EN BREF...
e 9eCongrès international sur les traitements anti-
cancéreux, organisé conjointement par le service
d’oncologie médicale de la Pitié-Salpêtrière et le
MD Anderson Cancer Center de Houston (États-Unis), en
partenariat avec la Fédération française des oncologues médi-
caux, a eu lieu du 2 au 5 février 1999 au palais des congrès de
Paris. Environ un millier de communications ont été présentées
sous forme d’interventions orales, de posters et de sessions
éducatives.
Dans les trois communications orales rapportées, qui concer-
nent 230 patientes (abstracts 1 à 3), il n’existe quasiment pas
de faux négatifs. Environ 25 % des patientes présentent ce seul
ganglion sentinelle positif. Ainsi, un ganglion sentinelle négatif
permettrait de s’abstenir d’un curage axillaire parfois invali-
dant. La validation de cette procédure nécessite cependant un
essai contrôlé randomisé.
Ganglion sentinelle et mélanome cutané
Pour les mélanomes cutanés, la chirurgie reste le traitement de
référence des métastases ganglionnaires, la radiothérapie ou la
chimiothérapie n’assurant que des résultats médiocres. Cepen-
dant, défenseurs et opposants du curage ganglionnaire se divi-
sent autour de ce geste systématique. La suppression très pré-
coce de la maladie métastatique permettrait d’adapter les
traitements adjuvants et, probablement, de limiter les risques
d’extension locorégionale et métastatique.
Les techniques de repérage du ganglion sentinelle sont iden-
tiques à celles utilisées pour les cancers du sein. L’association
de la gamma-caméra et du colorant bleu vital conduit à un taux
de détection du ganglion sentinelle de 99 %.
L’étude anatomopathologique de ce ganglion sentinelle est
l’autre point critique. Plusieurs techniques de recherche de
micrométastases sont à l’étude : les coupes sériées fines,
l’immunohistochimie et la PCR. Le taux de ganglions senti-
nelles positifs augmente avec l’épaisseur du mélanome primitif
(dès 2 ou 3 mm d’épaisseur, selon les auteurs). Dans les ana-
lyses multivariées, l’état du ganglion sentinelle est un facteur
pronostique important pour la survie globale et pour la survie
sans récidive.
La biopsie du ganglion sentinelle représente, actuellement, l’un
des temps du traitement standard des mélanomes de stade I
(abstract EL13).
Nouvelles chimiothérapies contre le cancer du côlon
Les cancers colorectaux présentent, en France, un pic d’inci-
dence, avec environ 30 000 nouveaux cas par an, et un pic de
mortalité, avec 15 000 décès par an. Les métastases synchrones
ou métachrones concernent presque 50 % des cancers colorec-
taux.
La recherche de nouvelles drogues reste donc indispensable
pour améliorer les traitements disponibles. Le raltitrexed, nou-
vel inhibiteur de la thymidylate synthase, semble donner de
161
La Lettre du Cancérologue - volume VIII - no4 - septembre 1999
SOMPS 1999
Paris, 2-5 février
●
D. Atlan*, J.P. Spano**
L
* SOMPS, service du Pr Khayat, 47, bd de l’Hôpital, 75013 Paris.
En bref...
Parmi les sujets les plus intéressants rapportés dans toutes
ces communications, nous avons relevé l’étude du gan-
glion sentinelle dans les aires axillaires dans les cancers
du sein, et dans les aires inguinales dans les mélanomes
cutanés. De nouvelles chimiothérapies sont à l’étude dans
les cancers colorectaux, en particulier des chimiothéra-
pies par voie orale. Une hormonothérapie plus sélective
semble plus efficace dans les cancers prostatiques métasta-
tiques. Dans les cancers du sein métastatiques de mau-
vais pronostic, une immunothérapie par anticorps
monoclonaux permet de nouveaux espoirs. Elle a aussi
donné de bons résultats dans les lymphomes de bas grade.
Enfin, une session spéciale a été consacrée aux cancers
liés, ou supposés l’être, à l’infection par le VIH.
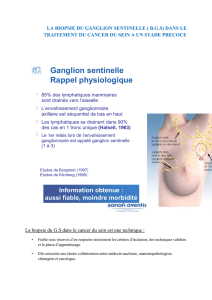
Examen du ganglion sentinelle et curage axillaire
Dans les cancers du sein, la présence d’adénopathies axillaires
reste un des facteurs de mauvais pronostic les plus forts. Elle
implique l’administration d’une chimiothérapie adjuvante.
Mais le curage axillaire entraîne souvent des lésions vascu-
laires lymphatiques, surtout si une radiothérapie axillaire lui est
associée (de plus en plus rarement). La technique du ganglion
sentinelle consiste à réaliser une injection sous-cutanée, dans la
région péritumorale mammaire, d’un colorant au bleu et d’une
solution radiomarquée de macro-molécules. Une gamma-
caméra permet de mettre en évidence un ganglion sentinelle,
dont l’étude histologique oriente l’attitude chirurgicale.

bons résultats (abstract 167). En cours d’étude actuellement, il
paraît donner des taux de réponse identiques à ceux des proto-
coles métastatiques classiques. Son utilisation ne requiert
qu’une perfusion de 30 minutes toutes les trois semaines, ce
qui le rendrait particulièrement utile chez les personnes âgées
ou en mauvais état général, en assurant une qualité de vie
acceptable sans toxicité majeure.
Hormonothérapie contre le cancer de la prostate
Le cancer de la prostate reste le cancer le plus fréquent chez
l’homme. La plupart des patients atteints décèdent de l’évolu-
tion métastatique. De plus, la présence de métastases osseuses
entraîne souvent des douleurs diffuses obérant la qualité de
vie ; c’est pourquoi le traitement systémique nécessite des
améliorations constantes.
Quatre communications (abstracts 198 à 201) insistent sur
l’intérêt d’un blocage androgénique complet concernant l’effet
antalgique et l’allongement de la survie, qui reste modéré.
Deux des interventions ont rapporté l’efficacité particulière
d’un antagoniste pur de la LH-RH, l’abarélix. Après une
semaine de traitement, la baisse de la testostérone au-dessous
de 50 ng/dl (caractérisant la castration chimique) est obtenue
pour 75 % des patients traités par l’abarélix, contre aucun pour
les analogues classiques de la LH-RH. De plus, après un mois
de traitement, une réduction de 50 % du taux de PSA est
retrouvée chez 80 % des patients traité par l’abarélix, contre
55 % des patients ayant reçu des analogues classiques de la
LH-RH.
Immunothérapie par anticorps monoclonaux
Dans 25 à 30 % des cas, les cellules tumorales mammaires
peuvent présenter une surexpression de la protéine codée par
l’oncogène Her-2 (abstract 163). Celle-ci correspond alors à
une aggravation du pronostic concernant les survies globale et
sans récidive des patientes.
Dans les lymphomes non hodgkiniens de type B et dans les
leucémies lymphoïdes chroniques, l’antigène de différenciation
CD 20 est exprimé dans plus de 90 % des cas. Une équipe du
MD Anderson a retrouvé une activité intéressante d’un anti-
corps monoclonal anti-CD 20 appelé rituximab. Pour les bas
grades, il a été obtenu 50 % de réponses, avec une toxicité
mineure.
Tumeurs malignes associées à l’infection à VIH
La survenue de tumeurs malignes associées à l’infection à VIH
représente actuellement un des défis les plus préoccupants de
l’évolution des patients infectés par le VIH (abstracts 147 à
152). L’incidence de certains cancers, comme le sarcome de
Kaposi, a diminué depuis les nouvelles combinaisons antirétro-
virales comprenant des inhibiteurs de protéases. D’autres
tumeurs malignes, comme les cancers du col utérin et du
canal anal, les tumeurs germinales malignes et la maladie de
Hodgkin, semblent ne pas être affectées par l’institution de
cette thérapeutique antirétrovirale puissante.
Au cours de ce 9eCongrès du SOMPS, une session a été orga-
nisée afin de sensibiliser les oncologues aux difficultés de la
prise en charge d’un patient infecté par le VIH et atteint d’une
tumeur maligne. Un des défis est la nécessité de maintenir un
contrôle optimal de la réplication virale du VIH en essayant de
minimiser les effets secondaires et les interactions entre les
agents de chimiothérapie et les antirétroviraux.
Une des principales complications de l’infection à VIH est la
survenue de lymphomes malins non hodgkiniens (LNH), en
particulier les lymphomes cérébraux primitifs, avec une inci-
dence 60 fois plus élevée que dans la population générale. La
plupart de ces lymphomes restent très agressifs, avec une
majorité de lymphomes de type Burkitt, diagnostiqués à un
stade avancé, associés à une symptomatologie importante. En
règle générale, les associations standard de chimiothérapie per-
mettent d’obtenir de très bonnes réponses thérapeutiques, gre-
vées cependant d’un risque de récidive important ainsi que de
complications infectieuses. Un traitement antirétroviral optimal
est habituellement administré de façon concomitante.
On observe actuellement une augmentation de l’incidence de la
maladie de Hodgkin (MH), de présentation clinique initiale très
agressive, et résistante aux chimiothérapies cytotoxiques.
L’équipe de Tirelli, en Italie, a publié une des plus importantes
séries de MH associées à l’infection à VIH. Plus de 300 cas ont
été rapportés en Europe (Italie, Espagne et France). Les sous-
types à cellularité mixte ou avec déplétion des lymphocytes T
sont les plus fréquemment rencontrés. De plus, les analyses par
hybridation in situ et par Southern-Blot ont montré que les
maladies de Hodgkin associées au VIH sont aussi étroitement
associées à l’infection à l’EBV, plus rarement décrit dans les
cas de MH “primaires”, sans infection au VIH.
On remarquera la fréquence élevée des symptômes de type B,
comme la fièvre, les sueurs nocturnes et la perte de poids de
plus de 10 %, présents pour environ 88 % des patients. Pour
85 % d’entre eux, on observe des stades très avancés de la
maladie, soit des stades III-IV de la classification d’Ann Arbor.
Les atteintes extraganglionnaires sont fréquentes, dont les plus
communes concernent la moelle osseuse, le foie et
la rate.
La MH semble survenir à un stade très précoce de l’infection à
VIH, avec un nombre absolu de lymphocytes CD4 compris
entre 275/µl et 305/µl.
La MH “primaire”, sans infection à VIH, est considérée
comme potentiellement curable, avec une survie sans récidive
à 10 ans de 70 %. La médiane de survie globale d’une MH
associée à l’infection à VIH est comprise entre 8 et 20 mois.
Les réponses aux associations de radiothérapie et de chimio-
thérapie standard (MOPP et/ou ABVD) restent faibles. Le prin-
cipal problème est représenté par l’aggravation de l’immuno-
suppression par les agents cytotoxiques, majorant les risques
de complications infectieuses de type opportuniste ou les
risques d’augmentation de la réplication virale.
Ainsi, le spectre des cancers relatifs au stade de sida (LNH,
lymphomes cérébraux primitifs, sarcome de Kaposi et, plus
récemment, cancer du col utérin) reste relativement constant.
Cependant, les données épidémiologiques récentes ont démon-
tré une augmentation de l’incidence d’autres cancers comme la
MH, le cancer du canal anal, des tumeurs germinales malignes,
le léiomyosarcome pédiatrique, les cancers cutanés, les méla-
nomes malins et les cancers du poumon (pour ces derniers, pré-
EN BREF...
162
La Lettre du Cancérologue - volume VIII - no4 - septembre 1999

férentiellement chez les sujets jeunes). Toutefois, la puissance
statistique de ces études reste faible étant donné le nombre
insuffisant de patients inclus. Il est par conséquent difficile de
mettre en évidence une relation de cause à effet entre l’infec-
tion à VIH et la survenue de ces tumeurs malignes.
La survie des patients infectés par le VIH a cependant été amé-
liorée grâce à une prévention optimale des infections opportu-
nistes couplée à de puissantes combinaisons antirétrovirales.
Un nouveau défi se présente aux infectiologues et aux onco-
logues : la survenue de tumeurs malignes. De nouvelles cibles
et de nouvelles interactions thérapeutiques semblent ainsi se
définir pour les années à venir dans la prise en charge des
patients infectés par le VIH.
Une collaboration étroite entre toutes les spécialités s’avère
nécessaire pour l’optimisation des traitements antirétroviraux
et des cytotoxiques.
■
163
La Lettre du Cancérologue - volume VIII - no4 - septembre 1999
1
/
3
100%