Conduite a` tenir devant un

Conduite
a
`tenir
devant
un
ou
plusieurs
cas
de
gale
§
Management
of
one
or
several
cases
of
scabies
D.
Bitar
a
,
E.
Caumes
b,
*,
F.
Chandre
c
,
P.
Del
Guidice
d
,
J.-F.
Gehanno
e
,
C.
Le
Goaster
f
,
G.
Monsel
g
,
B.
De
Wazieres
h
,
C.
Rabaud
c
a
Institut
de
Veille
Sanitaire,
12,
rue
du
Val
d’Osne,
94441
Saint-Maurice
cedex,
France
b
Comite
´des
maladies
lie
´es
aux
voyages
et
des
maladies
d’importation
du
Haut
Conseil
de
la
sante
´publique,
14,
avenue
Duquesne,
75350
Paris
07
SP,
France
c
Commission
spe
´cialise
´e
des
maladies
transmissibles
du
Haut
Conseil
de
la
sante
´publique,
14,
avenue
Duquesne,
75350
Paris
07
SP,
France
d
Centre
hospitalier
de
Fre
´jus-Saint-Raphae
¨l,
240,
avenue
de
Saint-Lambert,
83600
Fre
´jus,
France
e
Commission
spe
´cialise
´e
Se
´curite
´des
patients
du
Haut
Conseil
de
la
sante
´publique,
14,
avenue
Duquesne,
75350
Paris
07
SP,
France
f
Secre
´tariat
Ge
´ne
´ral
du
Haut
Conseil
de
la
sante
´publique,
14,
avenue
Duquesne,
75350
Paris
07
SP,
France
g
Ho
ˆpital
Saint-Louis,
1,
avenue
Claude-Vellefaux,
75010
Paris,
France
h
Comite
´technique
des
vaccinations
du
Haut
Conseil
de
la
sante
´publique,
14,
avenue
Duquesne,
75350
Paris
07
SP,
France
Disponible
en
ligne
sur
ScienceDirect
www.sciencedirect.com
1.
Introduction
La
gale
est
connue
depuis
Aristote
(384–322
BC).
Elle
est
toujours
d’actualite
´et
fait
l’objet
de
mises
au
point
re
´gulie
`r-
ement
dans
les
grands
journaux
me
´dicaux.
La
gale
humaine
est
due
a
`un
arthropode,
acarien,
de
´nomme
´Sarcoptes
scabiei.
var.
hominis.
Il
s’agit
d’une
maladie
infectieuse
contagieuse,
d’expression
dermatologique.
Son
diagnostic
est
difficile,
les
e
´pide
´mies
fre
´quentes
et
le
traitement
mal
codifie
´.
2.
Traitement
–
Recommandations
du
groupe
de
travail
2.1.
Traitement
individuel
2.1.1.
Gale
commune
En
l’e
´tat
actuel
des
connaissances,
il
n’y
a
pas
de
niveau
de
preuve
suffisant
pour
recommander
pre
´fe
´rentiellement
le
traitement
per
os
ou
celui
par
voie
locale
ou
une
association
des
deux.
Cependant,
il
existe
un
certain
nombre
d’argu-
ments
en
faveur
du
traitement
par
voie
ge
´ne
´rale
par
l’ivermectine
:
la
facilite
´d’utilisation
avec
une
observance
attendue
meilleure,
argument
qui
emporte
la
conviction
en
cas
d’e
´pide
´mie
en
collectivite
´,
dans
les
situations
de
pre
´carite
´
et
pour
les
patients
handicape
´s
;
seul
l’ivermectine
est
remboursable
par
l’assurance
maladie
;
la
commission
de
transparence
de
la
Haute
Autorite
´de
sante
´estime
important
le
rapport
efficacite
´/tole
´rance
de
l’ivermectine
dans
le
traitement
de
la
gale.
En
cas
de
traitement
local,
le
benzoate
de
benzyle
(BB)/
sulfiram
semble
le
traitement
a
`privile
´gier
mais
il
n’est
pas
rembourse
´par
la
se
´curite
´sociale,
car
classe
´dans
la
cate
´gorie
«
autres
produits
et
substances
pharmaceutiques
re
´glemen-
te
´es,
chapitre
insecticides
et
acaricides
».
En
l’e
´tat
actuel
des
connaissances,
il
n’y
a
pas
de
niveau
de
preuve
suffisant
pour
recommander
pre
´fe
´rentiellement
2
doses
pluto
ˆt
qu’1
pour
le
traitement
per
os
ou
2
applications
pluto
ˆt
qu’1
pour
le
trai-
tement
local.
Cependant
un
deuxie
`me
traitement
paraıˆt
ne
´cessaire
avec
3
arguments
:
les
diffe
´rents
produits
utilise
´s
par
voie
topique
ou
ge
´ne
´rale
sont
tre
`s
probablement
inefficaces
sur
les
œufs
et
peut
e
ˆtre
les
formes
larvaires
immatures
;
§
Extraits
du
Rapport
du
groupe
de
travail
du
9
novembre
2012,
pre
´side
´par
E
´ric
Caumes,
de
la
Commission
spe
´cialise
´e
des
maladies
transmissibles
du
Haut
Conseil
de
la
sante
´publique
(HCSP).
Re
´sume
´:
O.
Romain.
*
Auteur
correspondant.
e-mail
:
(E.
Caumes).
Rec¸u
le
:
21
mai
2013
Accepte
´le
:
26
septembre
2013
Disponible
en
ligne
31
octobre
2013
Recommandations
1358
0929-693X/$
-
see
front
matter
ß
2013
Publie
´par
Elsevier
Masson
SAS.
http://dx.doi.org/10.1016/j.arcped.2013.09.027
Archives
de
Pe
´diatrie
2013;20:1358-1363

les
taux
de
succe
`s
en
cas
de
traitement
unique
sont
moins
e
´leve
´s
;
les
anglo-saxons
utilisent
la
perme
´thrine,
anti-gale
de
re
´fe
´rence
dans
leurs
pays,
en
traitement
renouvele
´1
semaine
plus
tard.
Dans
tous
les
cas,
la
dure
´e
entre
2
traitements
ou
2
applica-
tions
ne
doit
pas
e
ˆtre
infe
´rieure
a
`7
jours
et
pas
supe
´rieure
a
`
14
jours.
La
proposition
est
de
retraiter
1
semaine
plus
tard.
2.1.2.
Gale
profuse
et
hyperke
´ratosique
En
cas
de
gale
hyperke
´ratosique,
le
traitement
per
os
est
indispensable
et
un
traitement
local
doit
e
ˆtre
associe
´,
en
milieu
spe
´cialise
´dermatologique.
Les
2
traitements
doi-
vent
e
ˆtre
re
´pe
´te
´s
;
en
l’absence
de
consensus,
l’intervalle
entre
2
doses
et
la
dure
´e
du
traitement
pourront
varier
en
fonction
des
re
´sultats
des
pre
´le
`vements
parasitologiques
cutane
´s
et
seront
de
´cide
´s
par
le
spe
´cialiste
(dermatologue).
A
`ce
jour,
il
n’existe
pas
d’argument
pour
interrompre
le
traitement
avant
la
ne
´gativation
des
pre
´le
`vements
parasi-
tologiques.
En
cas
de
gale
profuse,
une
strate
´gie
the
´rapeutique
combi-
nant
traitement
local
et
ge
´ne
´ral
pourrait
e
ˆtre
discute
´e.
2.2.
Traitement
de
l’entourage
Il
de
´pend
du
degre
´de
proximite
´avec
le
cas
index
et
de
la
forme
clinique
de
gale.
En
ce
qui
concerne
la
proximite
´,
les
sujets
contacts
sont
de
´finis
en
3
cercles.
Le
premier
cercle
inclut
les
personnes
ayant
eu
un
contact
cutane
´,
direct,
prolonge
´avec
un
cas
(ex
:
entourage
familial
proche,
relations
sexuelles,
soins
de
nursing,.
.
.).
La
gale
doit
e
ˆtre
conside
´re
´e
comme
une
maladie
sexuellement
transmis-
sible.
Le
deuxie
`me
cercle
inclut
les
personnes
vivant
ou
travaillant
dans
la
me
ˆme
collectivite
´.
Le
troisie
`me
cercle
inclut
les
personnes
visitant
occasionnel-
lement
la
collectivite
´,
et
l’entourage
familial
des
personnes
fre
´quentant
re
´gulie
`rement
la
collectivite
´.
En
cas
de
gale
commune,
tous
les
sujets
contacts
du
premier
cercle,
me
ˆme
s’ils
sont
asymptomatiques,
doivent
e
ˆtre
traite
´s.
En
cas
de
gale
profuse
ou
hyperke
´ratosique,
les
sujets
contacts
du
premier
cercle
et
du
deuxie
`me
cercle
et,
le
cas
e
´che
´ant,
ceux
du
troisie
`me
cercle
doivent
e
ˆtre
traite
´s
car
la
de
´finition
des
cas
a
`traiter
doit
e
ˆtre
plus
large
en
raison
de
la
tre
`s
forte
contagiosite
´et
du
risque
de
contamination
indirecte
par
le
partage
d’un
me
ˆme
mobilier
;
le
nombre
de
cas
secondaires
dans
les
2
premiers
cercles
peut
e
´galement
ori-
enter
la
de
´cision.
2.3.
Mesures
d’hygie
`ne
Le
traitement
de
l’environnement
comprend,
d’une
part,
le
traitement
du
linge
et,
d’autre
part,
une
e
´ventuelle
de
´sinfec-
tion
par
un
acaricide
de
l’environnement
ge
´ne
´ral
(literie,
mobilier
absorbants,.
.
.).
2.3.1.
Traitement
du
linge
Il
est
important
de
de
´sinfecter
dans
le
me
ˆme
temps
les
ve
ˆtements
et
le
linge
de
lit
de
toutes
les
personnes
vivant
sous
le
me
ˆme
toit,
utilise
´depuis
moins
de
72
heures
en
cas
de
gale
commune
et
depuis
moins
de
10
jours
en
cas
de
gale
profuse/hyperke
´ratosique.
Un
simple
lavage
du
linge
en
machine
a
`60
8C
permet
de
de
´contaminer
efficacement
le
linge.
Dans
le
cas
ou`
le
linge
ne
peut
e
ˆtre
lave
´en
machine
a
`cette
tempe
´rature,
l’utilisation
d’un
acaricide
permet
de
proce
´der
a
`une
de
´sinfection
du
linge
dans
un
de
´lai
relativement
court.
Le
linge
peut
e
´galement
e
ˆtre
laisse
´dans
un
sac
pendant
au
moins
72
heures
a
`tempe
´rature
inte
´rieure
(>
208).
2.3.2.
Traitement
de
l’environnement
Le
traitement
de
l’environnement
est
indique
´en
cas
de
gale
profuse,
et
est
probablement
inutile
en
cas
de
gale
commune.
Ainsi
pour
la
plupart
des
gales
communes
le
traitement
environnemental
n’apparaıˆt
pas
ne
´cessaire.
Il
est
e
´ventuelle-
ment
a
`envisager
en
fonction
du
contexte
:
nombre
important
de
cas,
contexte
socio-e
´conomique,
re
´pe
´tition
des
e
´pisodes,.
.
.
Il
n’y
a
pas
de
consensus
concernant
le
choix
du
moment
optimal
de
traitement
de
l’environnement
:
avant,
pendant
ou
apre
`s
la
prise
du
traitement
individuel.
Mais
il
paraıˆt
pre
´fe
´rable
de
traiter
l’environnement
alors
que
les
individus
sont
prote
´ge
´s
par
un
traitement
actif,
soit
dans
les
12
heures
suivant
la
prise
d’ivermectine
ou
le
badigeon
de
BB.
Avec
la
prise
d’un
traitement
individuel
au
coucher,
la
de
´sinfection
de
l’environnement
peut
e
ˆtre
effectue
´e
le
lendemain
matin.
Par
ailleurs,
il
est
ne
´cessaire
de
respecter
un
de
´lai
de
12
heures
avant
de
pouvoir
re
´utiliser
une
literie
qui
ayant
e
´te
´de
´sinfecte
´e
par
un
acaricide.
Tous
les
e
´le
´ments
du
mobilier
constitue
´s
de
mate
´riaux
absorbants
et
potentiel-
lement
en
contact
avec
des
sujets
atteints,
doivent
e
ˆtre
traite
´s
(pas
de
risque
de
contamination
par
le
biais
de
surfaces
froides
et
inertes
telles
que
la
vaisselle,
les
cou-
verts,
les
stylos
ou
les
cahiers,.
.
.).
Apre
`s
la
pulve
´risation
de
l’acaricide,
un
nettoyage
complet
des
locaux
et
du
mobilier
doit
e
ˆtre
re
´alise
´.
En
milieu
hospitalier,
il
est
souvent
pre
´-
conise
´d’effectuer
ce
nettoyage
des
locaux
avant
de
pulve
´-
riser
l’acaricide.
2.4.
Institutions
Les
recommandations
pour
le
traitement
des
cas
groupe
´s
en
institution
ne
sont
pas
de
´veloppe
´es
ici.
3.
Les
me
´dicaments
utilise
´s
Le
traitement
repose
sur
l’utilisation
d’acaricides
par
voie
locale
ou
ge
´ne
´rale.
Les
acaricides
neurotoxiques,
qu’ils
agis-
sent
par
voie
topique
ou
syste
´mique,
perturbent
le
fonction-
nement
du
syste
`me
nerveux
des
acariens
(larves,
nymphes
et
Conduite
a
`tenir
devant
un
ou
plusieurs
cas
de
gale
1359

adultes)
en
provoquant
leur
paralysie
puis
leur
mort.
Aucune
e
´tude
n’a
e
´te
´faite
spe
´cifiquement
sur
les
œufs
de
sarcoptes.
On
raisonne
donc
par
analogie
avec
ce
que
l’on
sait
de
l’efficacite
´de
ces
mole
´cules
chez
les
insectes
(poux,
moustiques)
;
en
effet
les
insectes
sont
diffe
´rents
des
acariens
mais
les
2
sont
des
arthro-
podes.
Ces
mole
´cules
ne
sont
pas
actives
sur
les
œufs
mais
peuvent
tuer
les
jeunes
larves
a
`l’e
´closion
tant
que
le
produit
persiste
[90–92].
Bien
que
le
de
´lai
entre
la
ponte
et
l’e
´closion
ne
soit
que
de
quelques
jours,
une
partie
des
larves
qui
naissent
tardivement
peut
e
´chapper
au
traitement
si
les
concentrations
en
principe
actif
ne
sont
plus
suffisantes
au
niveau
de
l’e
´pi-
derme.
C’est
une
des
raisons
pour
lesquelles
un
second
traite-
ment
peut
e
ˆtre
conside
´re
´comme
ne
´cessaire.
Les
mole
´cules
discute
´es
ci-dessous
ne
sont
pas
toutes
dis-
ponibles
en
France
mais
ont
e
´te
´e
´tudie
´es
afin
d’avoir
un
tableau
le
plus
complet
possible
de
l’arsenal
the
´rapeutique
existant.
3.1.
BB/sulfiram
(Ascabiol
W
)
L’Ascabiol
W
est
le
traitement
de
re
´fe
´rence
en
France
et
dans
les
pays
francophones
d’Afrique
(mais
il
connaıˆt
actuellement
des
proble
`mes
de
disponibilite
´en
France).
Il
comprend
2
prin-
cipes
actifs
:
le
BB
(10
%)
et
le
sulfiram.
Les
donne
´es
concer-
nant
la
toxicite
´animale
et
humaine
sont
conside
´re
´es
comme
insuffisantes
aux
E
´tats-Unis
ou`
le
produit
n’est
donc
pas
recommande
´par
la
Food
and
Drug
Administration
(FDA).
Il
agit
a
`la
fois
sur
les
adultes
et
les
larves.
L’efficacite
´sur
les
œufs
n’est
pas
prouve
´e.
Les
donne
´es
scientifiques
concernant
l’efficacite
´du
BB
sont
rares
et
difficilement
comparables.
BB
versus
ivermectine
per
os
:
les
e
´tudes
sont
tre
`s
he
´te
´roge
`nes
;
elles
ne
permettent
pas
d’affirmer
actuellement
la
supe
´riorite
´d’une
mole
´cule
sur
l’autre.
BB
versus
perme
´thrine
:
dans
une
e
´tude
utilisant
le
BB
a
`25
%
;
il
n’y
avait
pas
de
diffe
´rence
significative
entre
les
2
groupes
apre
`s
1
semaine.
BB
versus
pyre
´thrine
:
aucune
diffe
´rence
significative
entre
les
2
groupes
n’a
e
´te
´mise
en
e
´vidence
a
`4
semaines.
Une
application
de
BB
versus
2
applications
:
une
seule
e
´tude
a
compare
´une
application
de
24
heures
de
BB
a
`12,5
%
a
`
2
applications
de
24
heures
chacune
a
`24
heures
d’intervalle.
A
`j14,
il
n’y
avait
pas
de
diffe
´rence
significative
entre
les
2
groupes
(68,8
%
groupe
BB2
versus
54,4
%
groupe
BB1,
RR
=
2
;
0,89–4,66
;
108
patients).
Mais
la
diffe
´rence
en
faveur
d’une
double
application
e
´tait
plus
importante
a
`j28
(95,8
%
groupe
BB2
versus
76,5
%
groupe
BB1).
Finalement,
les
don-
ne
´es
actuelles
sont
insuffisantes
pour
pouvoir
comparer
l’effi-
cacite
´du
BB
a
`l’ivermectine
ou
aux
autres
traitements
topiques.
Toutefois
l’e
´tude
comparative
la
plus
rigoureuse
a
`ce
jour
plaide
en
faveur
de
l’application
de
BB
renouvele
´e
a
`
24
heures.
Me
ˆme
si
cette
e
´tude
mene
´e
au
Se
´ne
´gal
concluait
qu’un
seul
badigeon
pouvait
suffire,
cette
conclusion
e
´tait
adapte
´e
aux
pays
en
de
´veloppement
en
prenant
en
compte
le
parame
`tre
e
´conomique.
Le
produit
est
laisse
´en
place
24
heu-
res,
puis
rince
´.
L’efficacite
´et
la
tole
´rance
du
BB
chez
l’enfant
sont
comparables
a
`celles
de
l’adulte.
La
dure
´e
d’application
doit
e
ˆtre
infe
´rieure
a
`12
heures
chez
l’enfant
a
ˆge
´de
moins
de
2
ans,
voire
6
heures
chez
les
tre
`s
jeunes
enfants.
3.2.
Imervectine
(Stromectol
W
)
L’ivermectine
est
le
premier
traitement
syste
´mique
de
la
gale
humaine.
Il
agit
en
induisant
une
paralysie
des
arthropodes
et
des
ne
´matodes
en
interrompant
la
neurotransmission.
Actuel-
lement
selon
le
libelle
´de
l’autorisation
de
mise
sur
le
marche
´
(AMM)
une
prise
unique
d’ivermectine
est
recommande
´e,
une
deuxie
`me
prise
e
´tant
possible
en
cas
d’e
´chec.
Ne
´anmoins,
si
l’on
conside
`re
que
l’ivermectine
n’est
probablement
pas
actif
sur
les
œufs
et
que
le
de
´lai
d’e
´closion
des
œufs
est
de
quelques
jours,
il
serait
logique
de
proposer
d’emble
´e
une
deuxie
`me
dose
entre
le
7
e
et
le
14
e
jour.
D’ailleurs,
dans
la
majorite
´des
e
´tudes,
les
taux
de
gue
´risons
ne
de
´passent
pas
70–75
%
avec
une
prise
unique
et
atteignent
90–95
%
avec
2
prises.
L’ivermectine
syste
´mique
constitue
une
option
comple
´mentaire
du
fait
de
sa
bonne
tole
´rance
et
de
sa
simplicite
´d‘administration
en
une
prise
a
`jeun,
permettant
une
observance
optimale
par
rapport
au
traitement
topique
plus
fastidieux.
Son
association
avec
un
traitement
topique
me
´riterait
d’e
ˆtre
e
´value
´e.
3.3.
La
perme
´thrine
La
perme
´thrine
(ratio
cis:trans
25/75)
est
un
pyre
´thrinoı
¨
de
de
synthe
`se
recommande
´pour
le
traitement
de
la
gale
dans
de
nombreux
pays
sous
forme
de
cre
`me
a
`5
%
(E
´tats-Unis,
Royaume
Uni,
Belgique,.
.
.).
La
perme
´thrine
est
applique
´e
sur
l’ensemble
du
corps
(sauf
te
ˆte
et
cuir
chevelu)
pendant
12
heures
la
nuit
puis
rince
´e
au
matin.
Un
second
traitement
doit
e
ˆtre
effectue
´apre
`s
8–15
jours.
Elle
est
recommande
´e
pour
le
traitement
des
adultes,
des
enfants
(>
2
ans)
et
des
per-
sonnes
a
ˆge
´es.
Du
fait
de
sa
faible
toxicite
´elle
est
aussi
recommande
´e
pour
les
femmes
enceintes,
les
femmes
allai-
tantes,
et
les
enfants
a
ˆge
´s
entre
2
mois
et
2
ans
de
pre
´fe
´rence
sous-surveillance
me
´dicale.
3.4.
Esde
´palle
´thrine
Le
Spre
´gal
W
est
l’association
de
l’esde
´palle
´thrine
et
du
buto-
xyde
de
pipe
´ronyle.
Il
agit
en
perturbant
le
fonctionnement
du
canal
sodique
voltage-de
´pendant
du
parasite,
provoquant
la
paralysie
et
la
mort
du
parasite.
La
pre
´sentation
du
Spre
´gal
W
en
ae
´rosol
facilite
son
utilisation
sur
la
majorite
´du
corps
par
simple
pulve
´risation.
Les
donne
´es
concernant
l’efficacite
´de
l’esde
´palle
´thrine
sont
rares
;
2
e
´tudes
italiennes
sugge
`rent
que
l’efficacite
´de
ce
pyre
´thrinoı
¨
de
n’est
pas
diffe
´rente
de
celle
du
benzoate
de
benzyle.
4.
Donne
´es
e
´pide
´miologiques
En
France,
la
de
´claration
de
la
gale
n’est
pas
obligatoire.
Il
n’existe
pas
de
syste
`me
de
surveillance
spe
´cifique
permettant
D.
Bitar
et
al.
Archives
de
Pe
´diatrie
2013;20:1358-1363
1360

d’estimer
l’incidence
de
l’infection
en
population
ge
´ne
´rale.
Les
cas
communautaires
incluent
les
cas
de
gale
isole
´s
ou
les
cas
groupe
´s
(intrafamiliaux
ou
en
collectivite
´s
telles
que
cre
`ches,
e
´coles,
clubs
de
sport,
centres
d’aide
par
le
travail,
etc.).
Les
cas
de
gale
survenant
dans
les
e
´tablissements
de
sante
´doivent
e
ˆtre
signale
´s
dans
le
cadre
du
signalement
re
´glementaire
des
infections
nosocomiales.
En
France,
l’incidence
a
e
´te
´estime
´e
indirectement
a
`un
minimum
de
328
cas
de
gale/10
5
par
an.
5.
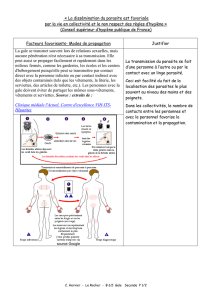
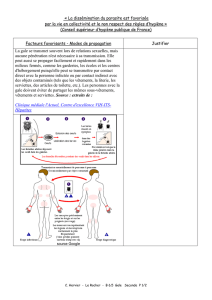
Transmission
Le
parasite
est
strictement
humain.
La
transmission
interhu-
maine
se
fait
principalement
par
contact
direct,
«
peau
contre
peau
».
Les
facteurs
favorisant
la
transmission
sont
les
contacts
physiques
rapproche
´s
et
prolonge
´s
:
vie
familiale,
contacts
sexuels,
vie
en
collectivite
´.
Une
transmission
indi-
recte
a
`partir
du
linge,
de
la
literie
ou
me
ˆme
de
canape
´s
en
tissu
ou
en
cuir,
etc.,
est
parfois
e
´voque
´e.
La
transmission
indirecte
a
`partir
du
linge
est
difficile
mais
a
e
´te
´discute
´e
dans
diffe
´rentes
circonstances.
6.
Entomologie
Le
cycle
parasitaire
dure
environ
de
10–15
jours.
Apre
`s
l’accou-
plement,
le
ma
ˆle
meurt
et
la
femelle
creuse
un
sillon
dans
la
couche
corne
´e
de
l’e
´piderme.
Sa
progression
dans
l’e
´piderme
peut
aller
de
0,5
mm
a
`5
mm/jour.
Quelques
heures
apre
`s
avoir
de
´bute
´son
sillon
la
femelle
commence
a
`pondre
au
rythme
de
2
a
`3
œufs
chaque
jour.
Au
cours
de
sa
vie,
en
moyenne
d’1
mois,
une
femelle
peut
produire
jusqu’a
`40
œufs.
Les
larves
e
´closent
2
a
`4
jours
apre
`s
la
ponte
et
migrent
a
`la
surface
de
la
peau
ou`
elles
creusent
un
nouveau
sillon.
La
dure
´e
d’incubation
est
d’environ
3
semaines
mais
est
re
´duite
a
`
moins
de
3
jours
lors
d’une
re
´infestation.
Dans
une
e
´tude
historique,
humaine
et
expe
´rimentale,
conduite
dans
les
anne
´es
1940,
la
symptomatologie
se
de
´clarait
en
moins
de
24
heures
chez
plus
de
95
%
des
personnes
re
´expose
´es.
Ceci
s’explique
par
un
me
´canisme
d’hypersensibilite
´vis-a
`-vis
du
sarcopte.
Ce
me
´canisme
met
beaucoup
plus
de
temps
a
`se
mettre
en
place
en
cas
de
primo
exposition.
Il
existe
e
´gale-
ment
une
immunite
´protectrice
qui
expliquerait
la
moindre
symptomatologie
en
cas
de
re
´infestation
ainsi
qu’une
charge
parasitaire
plus
faible.
7.
Formes
cliniques
Il
faut
garder
a
`l’esprit
que
la
maladie
peut
recouvrir
des
entite
´s
diffe
´rentes,
de
la
gale
des
gens
propres
et
des
gales
de
´butantes
sans
le
´sion
cutane
´e
jusqu’aux
gales
profuses
avec
nombreuses
le
´sions
cutane
´es
sans
pour
autant
e
ˆtre
hyperke
´ratosiques.
Le
prurit
d’abord
localise
´peut
ensuite
se
ge
´ne
´raliser,
de
fac¸on
plus
ou
moins
intense
selon
les
individus.
Habituellement
il
est
a
`
recrudescence
nocturne.
Le
caracte
`re
collectif,
familial
ou
conjugal
est
tre
`s
e
´vocateur
du
diagnostic
de
gale.
Certaines
le
´sions
cutane
´es
sont
secondaires
:
ecze
´matisation
ou
le
´sions
induites
par
le
grattage
(papules,
nodules,
e
´rosions,
ou
stries
de
grattage).
Certaines
le
´sions
cutane
´es
sont
plus
spe
´cifiques
:
sillons,
ve
´sicules
perle
´es
et
nodules
scabieux.
Le
sillon
scabieux
est
un
signe
clinique
spe
´cifique.
Il
re
´alise
une
petite
le
´sion
cutane
´e
sinueuse,
filiforme
progressant
de
5
mm
par
jour
environ.
Il
correspond
au
trajet
de
l’acarien
femelle
dans
la
couche
corne
´e.
Il
s’observe
surtout
aux
re
´gions
interdigitales
des
mains
et
sur
les
faces
ante
´rieures
des
poignets.
A
`l’une
des
extre
´mite
´s
du
sillon,
peut
exister
parfois
une
sure
´le
´vation
de
la
taille
d’une
te
ˆte
d’e
´pingle,
qui
correspond
a
`la
position
de
la
femelle
adulte.
Chez
le
nourrisson,
le
prurit
se
traduit
initiale-
ment
par
une
agitation,
puis
surviennent
les
le
´sions
de
grat-
tage.
Il
existe
certaines
particularite
´s
:
les
le
´sions
ve
´siculeuses
pustuleuses
sont
typiquement
localise
´es
aux
re
´gions
palmo-
plantaires
et
les
nodules
scabieux
sont
plus
volontiers
localise
´s
aux
re
´gions
inguinoge
´nitales
et
aux
creux
axillaires.
La
complication
la
plus
re
´pandue
est
l’impe
´tiginisation
du
fait
du
grattage.
Les
principales
bacte
´ries
en
cause
dans
cette
surinfection
sont
Streptococcus
pyogenes
et
Staphylococcus
aureus.
8.
Diagnostic
positif
En
pratique
le
diagnostic
de
gale
commune
est
souvent
clinique
mais
il
faut
encourager
sa
confirmation
microsco-
pique
par
un
examen
dermoscopique
ou
parasitologique.
Le
diagnostic
de
gale
profuse
et
hyperke
´ratosique
(crouˆteuse)
doit
e
ˆtre
parasitologique.
8.1.
Diagnostic
clinique
Dans
les
formes
communes,
le
diagnostic
est,
essentiellement
clinique
:
interrogatoire
a
`la
recherche
d’un
contage
et
de
cas
dans
l’entourage
(le
caracte
`re
conjugal
ou
familial
est
tre
`s
e
´vocateur),
prurit
a
`recrudescence
nocturne
et
localisations
caracte
´ristiques
des
le
´sions
cutane
´es
(au
mieux,
le
´sions
ve
´si-
culeuses,
voire
sillons).
Le
traitement
d’e
´preuve
a
`vise
´e
diagnostique
doit
e
ˆtre
e
´vite
´.
Il
peut
cependant
e
ˆtre
justifie
´de
traiter
une
gale
en
pre
´sence
de
sympto
ˆmes
classiques,
de
le
´sions
caracte
´ristiques
et
d’e
´le
´-
ments
de
contexte
e
´pide
´miologique,
me
ˆme
en
l’absence
de
confirmation
parasitologique.
8.2.
Diagnostic
microscopique
8.2.1.
Pre
´le
`vement
parasitologique
avec
examen
au
microscope
En
cas
de
gale
hyperke
´ratosique
ou
de
gale
profuse,
et
en
cas
d’e
´pide
´mie
en
collectivite
´,
il
est
indispensable,
de
pre
´lever
le
cas
index
(ou,
a
`de
´faut,
les
cas
les
plus
anciens
si
non
traite
´s)
afin
d’avoir
une
confirmation
parasitologique.
Le
pre
´le
`vement
para-
sitologique
permet
de
visualiser
le
sarcopte,
les
œufs,
les
larves
et/ou
les
scybales
(excre
´ments)
par
l’examen
au
microscope
du
Conduite
a
`tenir
devant
un
ou
plusieurs
cas
de
gale
1361

produit
de
grattage
des
le
´sions
spe
´cifiques.
La
ne
´gativite
´du
pre
´le
`vement
parasitologique
n’e
´limine
pas
le
diagnostic
de
gale
commune
car
la
sensibilite
´de
cette
technique
est
faible.
8.2.2.
Dermoscopie
La
dermoscopie
est
utilise
´e
dans
le
diagnostic
de
la
gale
depuis
quelques
anne
´es.
A
`fort
grossissement
(40),
elle
permet
de
visualiser
le
sarcopte
comme
une
structure
trian-
gulaire
ressemblant
a
`un
avion
vu
du
ciel
(«
jet
with
contrail
»).
A
`plus
faible
grossissement
(10
ou
20),
avec
un
dermoscope
de
poche,
moins
couˆteux
et
beaucoup
plus
simple
d’utilisation,
le
sarcopte
se
visualise
sous
la
forme
d’un
triangle
noir
de
tre
`s
petite
taille
(signe
dit
du
delta-
plane).
8.2.3.
Scotch
Test
Les
avantages
de
cette
technique
sont
sa
simplicite
´,
re
´alisable
par
tout
me
´decin,
et
sa
rapidite
´.
Elle
permet
de
visualiser
directement
le
sarcopte.
Son
principal
inconve
´nient
est
son
manque
de
sensibilite
´(68
%).
Cette
technique
n’est
pas
utilise
´e
en
routine.
8.2.4.
Microscopie
confocale
La
microscopie
confocale,
permettant
de
visualiser
la
totalite
´
de
l’adulte
et
de
distinguer
les
formes
larvaires
des
formes
adultes,
pourrait
e
ˆtre
inte
´ressante
pour
le
diagnostic.
Son
utilite
´reste
a
`de
´montrer
(faible
reproductibilite
´entre
diffe
´-
rents
ope
´rateurs)
mais
son
utilisation
est
de
toute
fac¸on
limite
´e
par
le
couˆt
de
l’appareil.
8.3.
Diagnostic
immunologique
Il
n’existe
pas
en
routine
de
diagnostic
biologique
pour
la
gale.
L’inte
´re
ˆt
du
dosage
des
immunoglobulines
E
spe
´cifiques
diri-
ge
´es
contre
des
antige
`nes
du
sarcopte
est
en
cours
d’e
´valua-
tion.
Cette
me
´thode
n’est
pas
utilise
´e
en
pratique
courante.
8.4.
Anatomopathologie
La
biopsie
cutane
´e
re
´alise
´e
afin
d’e
´liminer
des
diagnostics
diffe
´rentiels
peut
parfois
aider
au
diagnostic.
8.5.
Biologie
mole
´culaire
La
sensibilite
´de
la
re
´action
de
polyme
´risation
en
chaıˆne
(PCR)
applique
´e
sur
des
pre
´le
`vements
cutane
´s
est
variable
avec
des
taux
de
positivite
´de
100
%
en
cas
d’examen
parasitologique
direct
positif,
de
58
%
en
cas
d’examen
ne
´gatif
chez
des
patients
avec
gale,
et
de
38
%
en
cas
d’examen
ne
´gatif
chez
des
patients
seulement
suspects
de
gale.
9.
Diagnostic
diffe
´rentiel
Les
principaux
diagnostics
diffe
´rentiels
de
la
gale
commune
sont
les
dermatoses
prurigineuses
telles
que
la
dermatite
atopique,
le
lichen
plan,
les
ecze
´mas
ge
´ne
´ralise
´s,
le
prurigo.
10.
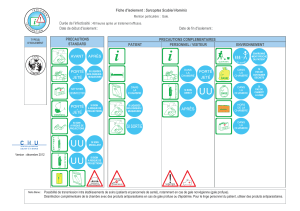
Conduite
pratique
du
traitement
10.1.
Benzoate
de
Benzyle/Sulfiram
(Ascabiol
W
)
10.1.1.
J0
–
Jour
du
traitement
me
´dical
Le
jour
du
traitement
me
´dical,
il
faut
:
prendre
un
bain
ou
une
douche
le
soir
et
se
se
´cher
;
appliquer
l’Ascabiol
W
avec
un
pinceau
large
–
(7
cm)
ou
a
`la
main
(ne
pas
utiliser
de
coton
ou
de
lingette)
en
2
applications
successives
(une
seule
application
pour
les
enfants
de
moins
de
2
ans
et
les
femmes
enceintes)
a
`10–15
minutes
d’intervalle
(temps
de
se
´chage)
sur
la
totalite
´de
la
surface
corporelle
en
insistant
sur
les
le
´sions,
sans
oublier
les
plis
cutane
´s,
sous
les
seins,
le
nombril,
les
parties
ge
´nitales,
sous
les
ongles
et
en
e
´vitant
le
visage
;
puis
un
temps
de
contact
de
24
heures
doit
e
ˆtre
respecte
´.
Il
est
re
´duit
a
`12
heures
dans
les
cas
particuliers
de
l’enfant
de
moins
de
2
ans
(voire
6
heures
pour
les
plus
jeunes)
et
de
la
femme
enceinte.
Remarques
:
dans
le
cas
ou`
un
lavage
des
mains
aurait
e
´te
´ne
´cessaire,
il
faut
re
´aliser
une
nouvelle
application
;
chez
l’enfant
en
bas
a
ˆge,
il
est
recommande
´d’envelopper
les
mains
dans
des
moufles
afin
d’e
´viter
l’ingestion
du
produit
et
limiter
les
le
´sions
de
grattage
;
le
jour
du
traitement,
il
est
important
d’utiliser
du
linge
propre
(ve
ˆtements
;
serviette
de
bain)
et
de
changer
le
linge
de
lit
afin
d’e
´viter
la
poursuite
d’une
contamination
e
´ventuelle.
10.1.2.
J1
–
Traitement
de
la
literie,
du
linge
et
de
l’environnement
10.1.2.1.
Traitement
de
l’environnement
Le
lendemain
matin,
proce
´der
au
nettoyage
classique
des
locaux,
et
en
cas
de
gale
profuse
ou
hyperke
´ratosique
a
`
une
de
´sinfection
par
un
acaricide
des
matelas,
sommiers
et
autres
mobiliers
absorbants.
10.1.2.2.
Traitement
du
linge
et
de
la
literie
Rassembler
le
linge
utilise
´jusqu’a
`ce
jour
–
(y
compris
serviettes
de
toilette,
draps,
taies,.
.
.)
et
le
laver
en
machine
a
`60
8C
ou
le
de
´sinfecter
avec
un
acaricide
(stockage
en
sac
plastique
avec
produit
acaricide
pendant
au
moins
3
heures)
ou
par
mise
en
quarantaine
de
3
jours
(gale
commune)
a
`8
jours
(gale
profuse)
dans
un
sac
plastique
qui
sera
garde
´a
`tempe
´rature
ambiante
inte
´rieure
a
`20
8C.
Vingt-quatre
heures
apre
`s
l’application
d’Ascabiol
W
,
prendre
une
douche
et
rincer
le
produit
abondamment.
Il
est
de
nou-
veau
ne
´cessaire
de
prendre
une
serviette
de
bain
propre
(1
er
changement
effectue
´avant
le
traitement).
Prendre
des
ve
ˆtements
propres
et
changer
les
draps
du
lit
une
nouvelle
fois.
D.
Bitar
et
al.
Archives
de
Pe
´diatrie
2013;20:1358-1363
1362
 6
6
1
/
6
100%