Lire l'article complet

Stratégie thérapeutique
Stratégie thérapeutique
184
Métabolismes Hormones Diabètes et Nutrition (VII), n° 4, juillet/août 2003
La contraception d’urgence chez l’adolescente
D.P. Lévy*, A. Ulmann**
L
a contraception d’urgence (ou contraception post-
coïtale, ou du lendemain) correspond à l’utilisation
après un rapport sexuel non protégé d’un médica-
ment ou d’un dispositif intra-utérin pour empêcher une
grossesse de se développer. Elle peut être utilisée dans
les 72 heures qui suivent le rapport sexuel à risque pour
les pilules, et jusqu’au cinquième jour après l’ovulation
pour le stérilet. Un rapport “à risque” est un rapport sans
contraception efficace, oubli de pilule ou accident de
préservatif. Cette méthode ne peut être utilisée de façon
régulière et son utilisation répétée doit conduire à la pres-
cription d’une contraception fiable et adaptée. La situation
de l’adolescente vis-à-vis de la contraception d’urgence est
particulière par de nombreux aspects. L’activité sexuelle
est le plus souvent épisodique et irrégulière, ne justifiant
pas à ses yeux les contraintes d’une prise de contracep-
tion quotidienne. Les oublis de pilule sont fréquents et
plus risqués en termes de probabilité de grossesse que
dans les autres tranches d’âge. La fréquence des maladies
sexuellement transmissibles impose l’utilisation d’une
contraception à type de barrière, qui doit être associée
au message contraceptif général délivré aux adolescents.
“L’accident” de préservatif correspond en réalité le plus
souvent à une non-utilisation, et parfois à une erreur
d’utilisation. L’accès de l’adolescente à l’information en
matière de contraception, à la contraception d’urgence
elle-même, et à un suivi gynécologique adapté pose
des problèmes également très spécifiques à cet âge. En
effet, une très grande majorité d’adolescents n’ont jamais
entendu parler de la pilule du lendemain, ne savent pas
quelle attitude adopter en cas d’oubli de pilule estro-
progestative et n’ont jamais bénéficié d’une démons-
tration de l’utilisation correcte d’un préservatif.
L’âge médian du premier rapport sexuel a peu varié en
France, il est de 17 ans pour les filles comme pour les
garçons. Tandis que plus de 85 % des adolescents déclarent
avoir utilisé un préservatif lors de leur premier rapport, la
proportion des mineures maintenant ensuite une méthode
contraceptive efficace et régulière est moins bien connue
et semble être considérablement plus faible. Le rôle de
la famille et du niveau d’éducation sont des éléments
déterminants dans la bonne utilisation d’une méthode
contraceptive chez les adolescents, qu’il s’agisse du pré-
servatif, de la pilule ou de la pilule du lendemain. Les
échecs de la contraception sont particulièrement fré-
quents chez les adolescents. L’absence totale de contra-
ception est également plus fréquente (près de 10 % chez
les adolescentes ayant une activité sexuelle, contre 3,6 %
des adultes). Dans le rapport de Michelle Uzan publié en
1998, 25 % des adolescentes prises en charge pour IVG
à Bondy n’avaient aucune contraception, 22 % décla-
raient un échec de préservatif et moins de 3 % un oubli
de pilule (1). Jusqu’à 30 % des demandes d’IVG chez les
adolescentes correspondent à un “échec” du préservatif
utilisé comme seul moyen contraceptif. Le nombre des
IVG chez les adolescentes en France est en augmentation
lente depuis 1990, alors même que le nombre global des
IVG pratiquées diminue régulièrement et que l’utilisa-
tion d’une méthode contraceptive fiable s’est largement
diffusée dans la population des femmes en âge de pro-
créer. Environ 220 000 IVG sont effectuées chaque année
dont 10 % concernent des femmes de moins de 20 ans et
6 000 sont mineures (2). Le nombre de conceptions chez
* Unité de gynécologie endocrinienne, Hôtel-Dieu, Paris.
** Laboratoire HRA Pharma, Paris.
▲
▲Le principal mode d’action de la contraception
d’urgence, quelle que soit sa formulation, est le
blocage transitoire du pic ovulatoire.
▲
▲La contraception d’urgence progestative (Norlevo
®
)
est efficace, sans contre-indication, et presque sans
effets secondaires.
▲
▲Plus Norlevo
®
est pris tôt (dans les 12 heures qui
suivent) après le rapport non protégé, plus il est
efficace.
▲
▲Norlevo
®
peut être délivré sans prescription médi-
cale, et gratuitement pour les mineures.
▲
▲Les deux principales circonstances de prise de la
pilule du lendemain sont les accidents de préser-
vatifs et les oublis de pilule contraceptive.
▲
▲L’information concernant la contraception d’urgence,
ses délais d’utilisation et ses modalités de prise
est encore très mal diffusée aux adolescents dont
l’accès aux professionnels de santé reste problé-
matique.
▲
▲Les deux principales causes d’échec de Norlevo
®
sont la prise en période péri-ovulatoire immédiate
et le retard dans la prise des comprimés.
▲
▲L’association de Norlevo
®
au préservatif masculin
semble être une solution adaptée pour la contra-
ception des adolescents.
points FORTS

185
Métabolismes Hormones Diabètes et Nutrition (VII), n° 4, juillet/août 2003
Stratégie thérapeutique
Stratégie thérapeutique
l’adolescente est en baisse, mais quand elles surviennent,
les grossesses aboutissent plus souvent à une IVG, avec
plus de 65 IVG pour 100 conceptions en 1994.
La disponibilité sans prescription médicale (depuis
décembre 2001) d’une contraception d’urgence proges-
tative (lévonorgestrel) efficace et sans contre-indication,
et la gratuité de la contraception d’urgence par Norlevo®
pour les mineures (depuis janvier 2002) devraient per-
mettre d’adapter la prise en charge contraceptive de l’ado-
lescente à ses demandes spécifiques. Le but ultime de
cette prise en charge étant de diminuer le nombre d’IVG
entre 15 et 25 ans.
Le mécanisme d’action
de la contraception d’urgence
Le mécanisme d’action de la contraception d’urgence
demeure mal connu. L’efficacité de la pilule du lendemain,
quelle que soit sa formulation, est très probablement
multifactorielle. Le blocage du pic ovulatoire apparaît
comme le mécanisme principal de l’efficacité de la
contraception d’urgence et justifie l’attribution du terme
“contraception” à ce type de méthode. On sait en effet
que les progestatifs comme le lévonorgestrel à la dose de
750 µg agissent en bloquant l’ovulation (3). Par ailleurs,
on sait que la fécondation ne peut se produire que si des
spermatozoïdes sont au voisinage de l’ovocyte au moment
où celui-ci est expulsé, et donc seulement si le rapport
sexuel a eu lieu avant le début de l’ovulation. Si le rapport
sexuel a lieu le lendemain, ou a fortiori dans les jours qui
suivent l’ovulation, la fécondation est peu probable. Un
rapport au début de la période ovulatoire doit être consi-
déré comme potentiellement fécondant. Cela explique
que la contraception d’urgence ne puisse être efficace à
100 % car, si une femme l’utilise dans la période précé-
dant immédiatement le déclenchement de l’ovulation, le
produit n’aura pas le temps d’agir et la fécondation pourra
avoir lieu. Enfin, il est probable qu’une dose unique de
1,5 mg de lévonorgestrel permette aussi le blocage effi-
cace de l’ovulation (4).
Les autres mécanismes d’action souvent évoqués sont
totalement hypothétiques et non démontrés. Il s’agit de
l’interférence avec le processus de fécondation : on sait
que les progestatifs ralentissent la migration des sperma-
tozoïdes jusque dans la cavité utérine par modification de
la glaire cervicale. Il est également possible que les pro-
gestatifs aient un effet sur la fécondation elle-même. On
a aussi évoqué un effet délétère des progestatifs sur le
fonctionnement du corps jaune en tout début de gros-
sesse. Enfin, il pourrait exister une interférence avec
l’implantation de l’œuf fécondé dans la cavité utérine
sous l’effet des progestatifs à fortes doses qui rendraient
l’endomètre impropre à la nidation (5). Ce mécanisme
est toutefois douteux quand on sait que les conditions
hormonales nécessaires à l’implantation de l’embryon
sont remarquablement peu stringentes, comme l’a bien
montré la préparation de l’endomètre au don d’ovocyte.
L’efficacité de la contraception d’urgence
Les études de la littérature comportant un nombre suffisant
de femmes indiquent que le taux d’échecs de la méthode
est inférieur à 5 % (6, 7). Les échecs sont significativement
moindres avec les méthodes utilisant le lévonorgestrel seul
qu’avec celles utilisant l’association estroprogestative de
type Yuzpe classique. Cette efficacité est confirmée par
les données obtenues lors de la comparaison des deux
méthodes de contraception d’urgence sur une large cohorte
de patientes (6, 8). Toutefois, il est important de préciser que
l’efficacité de la contraception d’urgence est trop faible
pour en recommander l’usage régulier sans autre méthode
contraceptive associée. La contraception d’urgence est
d’autant plus efficace qu’elle est utilisée rapidement
après le rapport non protégé : l’efficacité baisse de près
de 10 % au bout de trois jours après le rapport (9). Ce fait
a contribué à autoriser la délivrance de Norlevo®sans
prescription médicale, et gratuite pour les mineures, afin
d’éviter les retards de prise souvent dus à la difficulté
d’obtention d’un rendez-vous avec un médecin. Une étude
récente a toutefois montré que l’administration d’une
pilule du lendemain estroprogestative au-delà du délai de
72 heures après le rapport non protégé conservait plus
de 70 % d’efficacité entre 72 et 120 heures (10). Il est ici
essentiel de souligner l’importance d’une information
détaillée et pratique de l’adolescente, voire d’une provi-
sion par avance du produit, au cours de la consultation de
gynécologie ou de médecine générale en dehors du
contexte d’urgence (11).
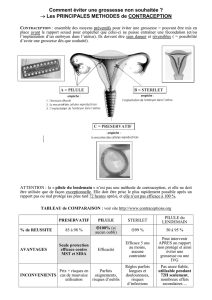
Les produits disponibles
Il y a quelques années, la méthode la plus fréquemment
employée était l’administration, en deux prises, de fortes
doses de contraceptifs oraux estroprogestatifs dans les
72 heures suivant le rapport non protégé. En France, il
était habituel de prescrire deux fois deux comprimés de
Stédiril®(50 µg d’éthinylestradiol associés à 0,5 mg de
norgestrel) à 12 heures d’intervalle. D’une façon générale,
cette méthode était efficace puisqu’elle évitait plus de
70 % des grossesses non désirées, au prix toutefois d’im-
portants effets indésirables (nausées et vomissements
dans 5 à 25 % des cas). Il existe actuellement un produit
dédié à la contraception d’urgence correspondant à cette
formulation, Tétragynon®(quatre comprimés contenant
50 µg d’éthinylestradiol associés à 250 µg de lévonor-
gestrel). Cette pilule du lendemain impose le respect des
contre-indications habituelles aux estrogènes.
Depuis 1999, il existe également une spécialité qui ne
contient qu’un progestatif, Norlevo®(deux comprimés à

186
Métabolismes Hormones Diabètes et Nutrition (VII), n° 4, juillet/août 2003
Stratégie thérapeutique
Stratégie thérapeutique
Oubli de pilule de moins de 12 heures
Efficacité contraceptive conservée
➜Prendre la dernière pilule oubliée.
➜Continuer les comprimés restants à l’heure habituelle.
Oubli(s) supérieur(s) à 12 heures
– quel que soit le dosage et la composition
de la pilule estroprogestative ;
– quel que soit le nombre de comprimés oubliés ;
– quelle que soit la semaine de l’oubli.
➜Prendre la dernière pilule oubliée.
➜Continuer les comprimés suivants à l’heure habituelle.
➜Prendre des précautions contraceptives supplémentaires
jusqu’au premier comprimé de la plaquette suivante
(préservatif).
➜De plus, utiliser la contraception d’urgence
systématiquement si un rapport sexuel a eu lieu
dans les 5 jours précédant l’oubli.
➜En cas d’absence de règles à la fin de la plaquette,
reprendre la plaquette suivante et faire un test de grossesse
à la fin de la première semaine de cette nouvelle plaquette.
Oubli de micropilule progestative de moins de 3 heures
Efficacité contraceptive conservée
➜Prendre la dernière pilule oubliée.
➜Continuer les comprimés restants à l’heure habituelle.
Oubli de micropilule progestative de plus de 3 heures
➜Prendre la dernière pilule oubliée.
➜Continuer les comprimés suivants à l’heure habituelle.
➜Prendre des précautions contraceptives supplémentaires
jusqu’au premier comprimé de la plaquette suivante
(préservatif).
➜De plus, utiliser la contraception d’urgence
systématiquement si un rapport sexuel a eu lieu
dans les 5 jours précédant l’oubli.
➜En cas d’absence de règles, faire un test de grossesse.
Tableau I. Conduite à tenir en cas d’oubli de pilule.
750 µg de lévonorgestrel). Une étude faite sous l’égide
de l’OMS en 1998 a montré que le lévonorgestrel seul,
administré en contraception d’urgence, était plus efficace
et significativement mieux toléré que l’association éthi-
nylestradiol-lévonorgestrel (6). C’est l’absence d’éthinyl-
estradiol qui confère à Norlevo®ses avantages les plus
significatifs : une excellente tolérance (les vomissements
sont très rares), une absence de contre-indications, vascu-
laires et métaboliques notamment, en dehors d’une allergie
au lévonorgestrel ou à certains excipients de la spécialité.
Ces avantages ont permis aux pouvoirs publics d’autoriser
la délivrance de Norlevo®sans ordonnance médicale.
Depuis 1999, plus de 5 millions de femmes ont eu recours
à Norlevo®, sans souci majeur de pharmacovigilance (12).
À côté des méthodes hormonales par voie orale, certains
gynécologues inséraient en urgence un stérilet, technique
très efficace mais qui ne peut être appliquée à toutes les
femmes et comportant un risque d’infection et de stéri-
lité ultérieure. Un stérilet peut être posé jusqu’au dix-
neuvième jour du cycle et jusqu’à cinq jours après la date
présumée de l’ovulation quand les cycles sont réguliers.
L’insertion d’un stérilet en urgence chez une adolescente
susceptible d’avoir de fréquents rapports non protégés
ou des partenaires multiples n’est cependant pas une
méthode adaptée parce qu’elle est le plus souvent encore
nullipare et qu’il est important de protéger sa fertilité
future.
Modalités d’utilisation
On peut utiliser la contraception d’urgence après tout
rapport sexuel non protégé, quelles que soient les cir-
constances : absence de contraception, utilisation d’une
méthode peu efficace (retrait, méthode des températures),
échec de contraception (préservatif). Les motifs d’utili-
sation les plus souvent invoqués sont la rupture de pré-
servatif, une erreur lors de son utilisation (au moment de
l’enlever notamment) et les oublis de pilule. Rappelons
que les échecs de contraception sont une cause non négli-
geable d’IVG : environ 10 % des motifs d’IVG en France,
actuellement en augmentation inquiétante chez les ado-
lescentes (13). Les oublis de pilule sont très fréquents,
plus de 12 % des femmes indiquent avoir oublié au moins
une fois leur pilule dans les six derniers mois (14). La
période la plus risquée lors d’un oubli de pilule est la pre-
mière semaine de la plaquette, car c’est à ce moment que
s’établissent les mécanismes permettant le blocage de
l’ovulation. Il n’y a pas de recommandation univoque sur
la conduite à tenir en cas d’oubli de pilule. Il ne faut pas
hésiter à employer la contraception d’urgence en même
temps qu’est continuée la pilule en cours, jusqu’à l’arri-
vée des règles suivantes, sans oublier que les rapports
suivant la prise de pilule du lendemain devront être pro-
tégés par des préservatifs (tableau I).
D’une façon générale, tout rapport non protégé doit pou-
voir conduire à l’utilisation d’une contraception d’urgence
chez une femme qui ne désire pas de grossesse. La charge
hormonale représentée par l’utilisation de produits sans
estrogènes est modérée et ne doit pas être un frein à leur
usage, même si la patiente les utilise plusieurs fois au
cours d’un même cycle menstruel. La prise de Norlevo®
ne doit pas entraîner l’interruption de la plaquette de
pilule en cours d’utilisation.
Les effets secondaires
de la contraception d’urgence
La prise des spécialités contenant des estrogènes s’accom-
pagne de nausées et de vomissements importants. Les
estrogènes sont contre-indiqués chez les femmes ayant des
facteurs de risque cardiovasculaire associés comme une
obésité, un diabète, une hypertension, une dyslipidémie,

187
Métabolismes Hormones Diabètes et Nutrition (VII), n° 4, juillet/août 2003
Stratégie thérapeutique
Stratégie thérapeutique
des antécédents thromboemboliques notamment. Tel
n’est pas le cas des spécialités ne contenant pas d’estro-
gène, dont l’efficacité et la tolérance sont par ailleurs
meilleures. Le principal effet secondaire de Norlevo®est
la survenue de saignements dans les jours qui suivent
immédiatement la prise. Ceux-ci ne doivent pas être
confondus avec les règles, qui arrivent en général à la
date normalement prévue. Une question souvent posée
concerne le risque des progestatifs à forte dose employés
par inadvertance en cas de grossesse débutante. Les
données de la littérature disponibles, reposant sur plus de
30 ans d’emploi du lévonorgestrel sous forme de contra-
ception microprogestative ou d’implant, montrent que ce
dernier n’est pas tératogène. Le risque potentiel de sur-
venue d’une grossesse extra-utérine (GEU) est également
souvent évoqué lors de l’usage du lévonorgestrel. Cette
possibilité reste théorique, par analogie avec l’emploi des
micropilules contraceptives, suspectées d’augmenter le
risque de GEU. L’expérience avec Norlevo®indique que
parmi les cas d’échec de la méthode, le nombre de GEU
ne semble pas plus élevé que dans la population générale
(15). Cela étant, comme toujours en matière de contra-
ception, la survenue d’une GEU est toujours possible
(16). D’un point de vue pratique, chez une femme qui
a utilisé une contraception d’urgence, il faut y penser
systématiquement devant des métrorragies durables,
associées ou non à des douleurs abdominales ou à des
symptômes de grossesse et savoir pratiquer un test de
grossesse.
L’intérêt de la contraception d’urgence
chez l’adolescente
La formulation de choix chez l’adolescente est certai-
nement Norlevo®(tableau II). Il peut être obtenu sans
ordonnance en pharmacie. Il est dispensé gratuitement
aux mineures qui en font la demande en France depuis
janvier 2002. Enfin, il est remboursé quand il est prescrit
après 18 ans. Il a très peu d’effets secondaires et peut
éventuellement être pris à plusieurs reprises sans risque.
Il doit maintenant être administré en une seule prise (à
1,5 mg) dans les 72 heures qui suivent le rapport sexuel
non protégé. Reste le problème de la diffusion de l’infor-
mation aux adolescent(e)s pour qui l’accès à la pilule du
lendemain demeure souvent problématique. La fréquence
et la tonalité d’urgence des questions anonymes posées par
les mineurs sur les sites Internet consacrés à la contra-
ception en sont le reflet indirect (17).
Les raisons possibles des échecs de contraception chez
l’adolescente sont une fécondité élevée, un coût élevé, les
difficultés d’accès à la prescription médicale, le besoin de
confidentialité, les craintes multiples associées à l’examen
gynécologique et à la prise de pilule. Mais ces éléments
ne semblent pas suffisants pour rendre compte d’une aug-
mentation des chiffres d’IVG chez l’adolescente au cours
de la dernière décennie. La plupart des enquêtes indiquent
que le moyen contraceptif de prédilection cité par les jeunes
pour les premiers rapports sexuels est encore le préser-
vatif. Cette donnée est peut-être rapportée aux efforts de
prévention et d’éducation contre les MST, très amplifiés
par la survenue de l’épidémie de sida dans le milieu des
années 1980. Le préservatif est en effet particulièrement
bien adapté à une activité sexuelle occasionnelle, irrégu-
lière et souvent non planifiée. L’accès au préservatif est
également plus facile pour les adolescents : information
plus souvent dispensée dans la famille ou à l’école, ano-
nymat des distributeurs et des supermarchés, nombreux
lieux de distribution gratuite bien connus des jeunes,
même si son coût demeure prohibitif pour beaucoup.
La gratuité de la pilule du lendemain pour les mineures
est susceptible de modifier profondément le mode de
prévention des grossesses chez l’adolescente. En effet, ce
type de contraception s’adapte, comme le préservatif, à
l’activité sexuelle occasionnelle des jeunes.
Quand et comment utiliser Norlevo
®
?
✓ Prendre les deux comprimés à la fois* dans les
72 heures qui suivent le rapport non protégé ; plus
ces comprimés sont pris tôt, plus la contraception
d’urgence est efficace.
✓ Norlevo
®
n’est pas une contraception pour le reste
du cycle et des préservatifs doivent être utilisés en cas
de nouveaux rapports (tableau I).
✓ Des saignements peuvent se produire dans les jours
qui suivent la prise de Norlevo
®
, ce ne sont pas des
règles, ils sont sans gravité et ne signifient pas que la
pilule du lendemain n’est pas efficace.
✓ Les règles surviennent dans la majorité des cas à la
date prévue.
✓ En cas de retard de règles de plus de 5 jours par
rapport à la date prévue, effectuer un test de grossesse.
✓ Il est plus pratique d’avoir déjà une boîte de Norlevo
®
à disposition au moment du rapport non protégé
puisque plus on prend les deux comprimés tôt, plus
c’est efficace. Il est souvent difficile de trouver une
pharmacie ouverte dans l’urgence, surtout pendant le
week-end.
✓ Norlevo
®
n’est pas conçu pour être une contra-
ception régulière. Celle-ci doit être discutée et choisie
avec votre médecin, que vous pouvez consulter à cette
occasion.
✓ Ne pas hésiter à demander au médecin ou au phar-
macien des informations supplémentaires concernant
Norlevo
®
.
✓ Ne pas hésiter à partager ces informations avec le
partenaire qui peut être responsable avec vous de la
contraception efficace au sein du couple.
* Nouvelle AMM (juin 2003), recommandant l’usage des deux com-
primés en même temps.
Tableau II. Norlévo
®
: modalités pratiques.

188
Métabolismes Hormones Diabètes et Nutrition (VII), n° 4, juillet/août 2003
Stratégie thérapeutique
Stratégie thérapeutique
Ainsi, promouvoir l’association préservatif et contracep-
tion d’urgence auprès des adolescents semble logique pour
plusieurs raisons :
– pas de prescription médicale nécessaire ;
– accès facilité aux mineurs ;
– absence de contre-indication ;
– bon moyen d’impliquer les garçons dans la démarche
contraceptive.
Expliquer l’intérêt de la contraception d’urgence est par
ailleurs souvent un bon point de départ pour le discours
éducatif car d’emblée situé dans la réalité de l’urgence
et de l’inquiétude qui ont souvent déjà été vécues par les
jeunes couples. La prescription par avance de ce type de
contraception constitue un outil préventif immédiatement
clair et intelligible aux yeux des adolescents (11). Elle est
aussi le prétexte “technique” pour aborder les questions
plus angoissantes liées à l’acte sexuel lui-même et à son
déroulement. Car la demande réelle, masquée derrière
celle de la contraception, est souvent beaucoup plus intime,
et bien plus difficile à formuler. Si l’on n’accède pas à
cette demande au cours de la consultation, le discours
éducatif et préventif ne sera pas entendu et donc pas
efficace. Enfin, l’information concernant la contraception
d’urgence est encore trop mal diffusée, alors même que
son accès a été grandement facilité pour les jeunes en
France. La consultation médicale, les pharmacies, les
infirmeries scolaires et les centres de planification fami-
liale sont très certainement les lieux où cette information
pourrait être dispensée le plus tranquillement et en toute
confidentialité. L’accès facile et anonyme à des sites
Internet consacrés à la contraception semble également
être particulièrement bien adapté aux adolescents (18).
La circonstance traumatisante d’une IVG ne peut être
celle d’une information correctement intégrée en vue
d’une contraception ultérieure efficace parce qu’acceptée.
Il est également possible que certains passages à l’acte que
constituent des rapports sexuels non protégés puissent
être “rattrapés” par la présence à disposition d’une boîte
de Norlevo®.
Références
1.
Uzan M. Rapport sur la prévention et la prise en charge des grossesses des
adolescents. Ministère de l’Emploi et de la Solidarité, 1998.
2.
De Guibert-Lantoine C, Leridon H. Contraception in France : an assessment
after thirty years of liberalization. Population. English selection 1999 ; 2 : 89-114.
3.
Durand M, del Carmen Cravioto M, Raymond EG et al. On the mechanisms
of short-term levonorgestrel administration in emergency contraception.
Contraception 2001 ; 64 : 227-34.
4.
Johansson E, Brache V, Alvarez F et al. Pharmacokinetic study of different
dosing regimens of levonorgestrel for emergency contraception in healthy
women. Human Reprod 2002 ; 17 : 1472-6.
5.
Raymond EG, Lovely LP, Chen-Mok M et al. Effect of the Yuzpe regimen of
emergency contraception on markers of endometrial receptivity. Hum Reprod
2000 ; 15 : 2351-5.
6.
Task force on postovulatory methods of fertility regulation. Randomized
controlled trial of levonorgestrel versus the Yuzpe regimen of combined oral
contraceptives for emergency contraception. Lancet 1998 ; 352 : 428-33.
7.
Gainer E, Mery C, Ulmann A. Levonorgestrel-only emergency contraception :
real-world tolerance and efficacy. Contraception 2001 ; 64 : 17-21.
8.
Von Hertzen H, Piaggio G, Ding J et al. Low dose mifepristone and two regi-
mens of levonorgestrel for emergency contraception : a WHO multicentre ran-
domized trial. Lancet 2002 ; 360 : 1803-10.
9.
Piaggio G, von Hertzen H, Grimes DA et al. Timing of emergency contra-
ception with levonorgestrel or the Yuzpe regimen. Lancet 1999 ; 353 : 721.
10.
Ellertson C, Evans M, Ferden S et al. Extending the time limit for starting
the Yuzpe regimen of emergency contraception to 120 hours. J Obstet Gynecol
2003 ; 101 : 1168-71.
11.
Blanchard K, Bungay H, Furedi A, Sanders L. Evaluation of an emergency
contraception advance provision service. Contraception 2003 ; 67 : 343-8.
12.
Laboratoire HRA Pharma : données internes, 2003.
13.
Bouchard B. Grossesses et IVG chez les adolescentes : des chiffres préoc-
cupants. Médecine/sciences 2001 ; 17 : 350-1.
14.
Aubeny E, Buhler M, Colau JC et al. Oral contraception : patterns of non-
compliance. The Coraliance study. Eur J Contracept Reprod Health 2002 ; 7 :
155-61.
15.
Gainer E, Méry C, Ulmann A. Progestogen-only emergency contraception.
J Fam Plann Reprod Health Care 2003 ; 29 : 60.
16.
Furlong LA. Ectopic pregnancy when contraception fails. A review. J
Reprod Med 2002 ; 47 : 881-5.
17.
Gainer E, Sollet C, Ulmann M et al. Surfing on the morning after : analysis
of an emergency contraception website. Contraception 2003 ; 67 : 195-9.
18.
www.piluledulendemain.com ; www.filsantejeunes.com ; www.pilado.com.
Seizièmes Entretiens du centre Jacques Cartier
28 et 29 novembre 2003
Syndrome métabolique Journées thématiques de l’ALFEDIAM
Société française d’endocrinologie
Société française de cardiologie
Nouvelle société française d’athérosclérose
Lieu : École normale supérieure de Lyon, amphithéâtre Charles Mérieux,
46, allée d’Italie, 69007 Lyon.
Responsables scientifiques :François Berthezène et Jean-Pierre Després.
Renseignements inscription : Centre Jacques Cartier, 86, rue Pasteur, 69365 Lyon Cedex 07.
Agenda
Agenda
1
/
5
100%



![Version imprimable [PDF | 549,2 Ko. ]](http://s1.studylibfr.com/store/data/002867014_1-94984025a6f47b57b52e0ab77255415a-300x300.png)