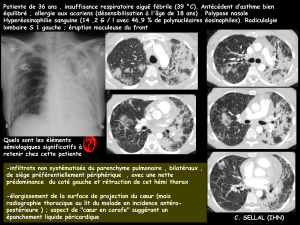
CAS CLINIQUE
17
La Lettre d’oto-rhino-laryngologie et de chirurgie cervico-faciale - n° 237 - novembre 1998
e syndrome de Churg et Strauss, ou angéite granulo-
mateuse allergique, est une vascularite systémique et
pulmonaire associant un asthme souvent grave et une
hyperéosinophilie sanguine et tissulaire. Des atteintes viscérales
rappelant celles de la périartérite noueuse complètent le tableau
clinique. La particularité de cette vascularite systémique nécro-
sante est qu’elle entraîne des lésions préférentiellement au
niveau des artères et des veines de petit et moyen calibre dont
les parois sont infiltrées de polynucléaires éosinophiles. Les
atteintes extravasculaires correspondent à des infiltrats tissu-
laires en polynucléaires éosinophiles et à des granulomes à cel-
lules épithélioïdes et géantes. La physiopathogénie de cette
maladie est encore inconnue. L’hypothèse de l’implication
d’antigènes inhalés et de certaines stimulations antigéniques
(désensibilisations, vaccinations) est actuellement retenue.
OBSERVATION
Un patient de 67 ans consulte dans le service pour une obstruc-
tion nasale chronique bilatérale associée à une anosmie. Ces
symptômes évoluent depuis cinq années et sont associés à une
rhinorrhée postérieure abondante. Il n’existe ni douleur faciale,
ni rhinorrhée antérieure. L’interrogatoire précise que ce malade
est suivi depuis cinq ans dans un service de médecine interne
pour un syndrome de Churg et Strauss découvert lors du bilan
d’une altération de l’état général. Par ailleurs, sa maladie a été
précédée d’une polypose nasosinusienne et d’un asthme rapi-
dement corticodépendants, sans notion d’intolérance aux anti-
inflammatoires non stéroïdiens. La composante obstructive de
cette polypose nasosinusienne a déjà bénéficié de plusieurs
séances de laser, sans réelle efficacité.
La rhinoscopie antérieure objective une polypose nasosinu-
sienne stade III bilatérale (tableau I) avec une obstruction
quasi complète des deux fosses nasales.
L’examen du pharynx montre une rhinorrhée profuse mucopu-
rulente. Le scanner des sinus en coupes axiale et coronale, sans
injection, retrouve des opacités pansinusiennes touchant
l’ensemble des cellules ethmoïdales, en avant comme en arrière
de la racine cloisonnante du cornet nasal moyen, avec des
images de lyse des cloisons du labyrinthe ethmoïdal.
Pendant plusieurs semaines, un traitement local par lavages
des fosses nasales au sérum physiologique associé à une corti-
cothérapie locale (béclométasone à la dose de 150 µg par fosse
nasale et par jour) est instauré. L’absence d’amélioration cli-
nique pose le problème de l’association de ce traitement local
à une corticothérapie per os séquentielle à fortes doses en cure
courte (0,5 à 1 mg/kg/j de prednisolone). Par ailleurs, ce
patient reçoit, dans le cadre de la prise en charge de sa vascula-
rite systémique, une corticothérapie par voie générale depuis
plusieurs années à la dose de 6 mg/j de prednisone. La crainte
d’un effet rebond caractérisé par une reprise évolutive des
atteintes vasculaires viscérales à l’arrêt de la corticothérapie à
forte dose contre-indique la prescription de cette dernière.
Devant l’inefficacité du traitement local, une nasalisation eth-
moïdale est discutée.
DISCUSSION
Le syndrome de Churg et Strauss est une affection rare (préva-
lence de 1,2 cas pour 100 000 habitants) (1), correspondant à
environ 20 % des vascularites du groupe de la périartérite
noueuse (2). Cette maladie atteint les sujets de tout âge sans
prédominance sexuelle. L’anamnèse retrouve souvent la notion
d’une stimulation antigénique itérative (désensibilisation, vac-
cination). Le syndrome de Churg et Strauss est une maladie
qui évolue généralement en trois phases (1). Comme le montre
notre cas clinique, les atteintes rhinologiques de cette maladie
sont présentes dès le début de l’évolution et précèdent très sou-
vent les lésions vasculaires viscérales (3). Cette phase prodro-
mique est caractérisée par l’apparition de symptômes rhinolo-
giques à type d’obstruction nasale chronique et de rhinorrhées
antérieure et postérieure. Les diagnostics les plus souvent rete-
nus dans la littérature sont la rhinite allergique et la polypose
nasosinusienne (3). Un asthme d’évolution tardive, sans terrain
familial évident, est très souvent associé à ces atteintes rhinosi-
nusiennes (2). L’atteinte asthmatique est quasi constante dans
l’évolution de la maladie. Touchant le patient vers l’âge de
30 ans, c’est une forme d’asthme sévère et rapidement cortico-
dépendante. Radiologiquement, des infiltrats labiles non systé-
matisés apparaissent sur les clichés pulmonaires (4).
Manifestations nasales de la maladie de Churg et Strauss
●
P. Faulcon*, M. Raynal*, P. Bonfils*
* Service d’ORL et de chirurgie cervico-faciale, hôpital Boucicaut, 78, rue de la
Convention, 75015 Paris.
L
Stade I Polype apparaissant dans le méat moyen
Stade II Polype dépassant le bord inférieur du cornet moyen
Stade III Polype se projetant en regard du cornet inférieur
Stade IV Polype extériorisé de la fosse nasale
Tableau I. Les différents stades endoscopiques de la polypose nasosi-
nusienne.

CAS CLINIQUE
18
La Lettre d’oto-rhino-laryngologie et de chirurgie cervico-faciale - n° 237 - novembre 1998
La seconde phase de la maladie correspond à l’apparition
d’infiltrats d’éosinophiles dans les tissus, notamment pulmo-
naires. La troisième phase est marquée par l’évolution d’une
angéite systémique accompagnée de signes généraux (altération
de l’état général, fièvre, amaigrissement). Cette vascularite se
développe en moyenne trois ans après le début de l’asthme (3).
En dehors de ces lésions rhinosinusiennes et pulmonaires, de
multiples manifestations viennent grever l’évolution de la
maladie. Les atteintes neurologiques sont représentées par des
multinévrites rapidement invalidantes touchant les membres
supérieurs et inférieurs (sciatique poplitée externe) (4). Les
atteintes digestives entraînent des diarrhées et des hémorra-
gies, parfois fatales (5). Les manifestations cardiovasculaires
(insuffisance coronarienne, HTA, péricardite) sont prépondé-
rantes et évoluent fréquemment vers l’insuffisance cardiaque
(6). Les néphropathies glomérulaires sont moins fréquentes
mais de pronostic redoutable (1). Les manifestations cutanées
(nodules sous-cutanés, lésions ulcéro-nécrotiques et gangré-
neuses) s’observent dans 70 % des cas et sont souvent doulou-
reuses (7). Les biopsies cutanées permettent souvent d’étayer
le diagnostic.
Les manifestations ORL du syndrome de Churg et Strauss sont
essentiellement localisées dans les fosses nasales et les sinus
paranasaux (8). L’obstruction nasale bilatérale associée, à des
degrés divers, à une rhinorrhée antérieure ou postérieure est le
signe clinique le plus fréquemment retrouvé à l’interrogatoire
initial (3). Cette obstruction peut être le témoin d’une rhinite
d’évolution saisonnière (4) ou d’une polypose nasosinusienne.
Le clinicien doit dépister précocement ces atteintes nasales
présentes dès le début de la maladie, car elles peuvent être res-
ponsables de surinfections sinusiennes grevant l’évolution de
la vascularite systémique. Le scanner des sinus en coupes axiale
et coronale sans injection objective des lésions sinusiennes
(épaississement muqueux, polypes) associées aux lésions
nasales dans près de 80 % des cas (3). Plus rarement, une rhi-
nite croûteuse, des lésions granulomateuses semblables à
celles de la maladie de Wegener et des perforations septales
sont décrites (3) dans la littérature. Ces perforations du septum
nasal siègent préférentiellement au niveau du septum antérieur.
L’histopathogénie de ces lésions cartilagineuses lytiques est
inconnue. D’autres symptômes rhinologiques peuvent être
diversement observés. Des douleurs nasales à irradiation cen-
trofaciale et des épistaxis sont retrouvées dans la littérature (3).
En ce qui concerne les autres atteintes cervicofaciales, des
nodules sous-cutanés peuvent être palpés chez environ 20 %
des patients (4). Ces nodules sont souvent multiples, de petit
diamètre, fermes à la palpation. Le cuir chevelu, les pavillons
des oreilles, les paupières sont aussi quelquefois touchés. La
biopsie de ces lésions sous-cutanées permet généralement le
diagnostic histologique du syndrome de Churg et Strauss, mais
le diagnostic différentiel avec la maladie de Wegener n’est pas
évident à faire. Les lésions histologiques de la muqueuse nasa-
le (cornet nasal inférieur, polypes) sont caractérisées par la
présence de micro-abcès tissulaires et de granulomes nécro-
tiques bordés d’un infiltrat d’histiocytes et d’éosinophiles (3).
En revanche, aucune lésion spécifique de vascularite n’est
retrouvée sur les biopsies de muqueuse nasale.
Sur le plan thérapeutique, la symptomatologie des rhinites aller-
giques ou croûteuses peut être contrôlée par des lavages pluriquo-
tidiens au sérum physiologique associés à une corticothérapie
locale en spray (béclométasone à la dose de 150 µg par fosse
nasale et par jour). Les antihistaminiques sont indiqués en cas de
rhinorrhée ou de crises sternutatoires invalidantes. Le problème
posé par la prise en charge des polyposes nasosinusiennes résis-
tantes au traitement par corticothérapie locale seule est plus diffi-
cile. En effet, la corticothérapie per os et prolongée à faible dose
(5 à 15 mg/j de prednisone) est le traitement essentiel de la mala-
die de Churg et Strauss, en association au cyclophosphamide et
aux échanges plasmatiques suivant les cas (9, 10). La corticothé-
rapie au long cours est difficilement compatible avec la prescrip-
tion concomitante d’une corticothérapie en cure courte à forte
dose (0,5 à 1 mg/kg/j de prednisolone) eu égard à la possibilité
d’un effet rebond à l’arrêt de la cure. Dans les polyposes nasosi-
nusiennes évoluées et invalidantes (obstruction nasale importante,
surinfections fréquentes), en cas d’échec du traitement local ou de
contre-indication à la corticothérapie en cure courte, la nasalisa-
tion ethmoïdale semble être la seule alternative au traitement
médical. Cette indication chirurgicale doit être discutée en fonc-
tion des risques liés à l’état général souvent altéré de ces patients.
CONCLUSION
Le syndrome de Churg et Strauss est une vascularite systémique
chronique évoluant en plusieurs stades. Dès le début de la maladie,
les lésions tissulaires plurifocales peuvent toucher les fosses nasales
ou les sinus. Le clinicien doit évoquer le diagnostic de maladie de
Churg et Strauss devant des atteintes rhinosinusiennes (rhinite
inflammatoire, polypose nasosinusienne) associées à un asthme et à
une altération de l’état général. Cette démarche diagnostique permet
ainsi une prise en charge thérapeutique plus précoce de ces malades
dans un service de médecine interne. La difficulté posée par le trai-
tement médical des polyposes nasosinusiennes évoluant dans le
cadre de cette vascularite doit souvent faire discuter l’indication
d’une nasalisation ethmoïdale chez ces patients. ■
RÉFÉRENCES BIBLIOGRAPHIQUES
1. Churg J., Strauss L. Allergic granulomatosis, allergic angiitis and
periarteritis nodosa. Am J Pathol 1951 ; 27 : 277.
2. Godeau P., Herson S., Piette J.C. Classification des vascularites. Périartérite
noueuse et syndrome de Churg et Strauss. Traité de médecine. 3eédition.
Flammarion Médecine-Sciences, Paris 1997.
3. Olsen K.D., Neel H.B., Deremee R.A. et coll. Nasal manifestations of allergic
granulomatosis and angiitis (Churg-Strauss syndrome). Otolaryngol Head Neck
Surg 1980 ; 88 : 85-9.
4. Lanham J.G., Elkon K.B., Pusey C.D., Hughes G.R. Systemic vascularitis
with asthma and eosinophilia : a clinical approach to the Churg-Strauss
syndrome. Medecine 1984 ; 63 : 65-81.
5. Modigliani R., Muschart J.M., Galian A. Allergic granulomatous vasculitis
(Churg-Strauss syndrome). Report of a case with widespread digestive
involvement. Dig Dis Sci 1981 ; 26 : 264.
6. Chumbley L.C., Harrison E.G., Deremee R.A. Allergic granulomatosis and
angiitis (Churg-Strauss syndrome). Mayo Clin Proc 1977 ; 52 : 477.
7. Kazmierowski J.A., Chusid M.J., Parillo J.E., Fauci A.S., Wolff S.M.
Dermatologic manifestations of the hypereosinophilic syndrome. Arch Derm
1978 ; 114 : 531.
8. McDonald T.J., Deremee R.A., Kern E.B. Nasal manifestations of Wegener’s
granulomatosis. Laryngoscope 1974 ; 84 : 2101-12.
9. Guillevin L., Lhote F., Jarrousse B., Fain O. Treatment of polyarteritis nodosa
and Churg-Strauss syndrome. A meta-analysis of 3 prospective controlled trials
including 182 patients over 12 years. Ann Med Interne 1992 ; 143 : 405-16.
10. Guillevin L., Le Thi Huong D.U., Godeau P., Jais P., Wechsler B. Clinical
findings and prognosis of polyarteritis nodosa and Churg-Strauss angiitis : a
study in 165 patients. Br J Rheumatol 1988 ; 27 : 258-64.
1
/
2
100%