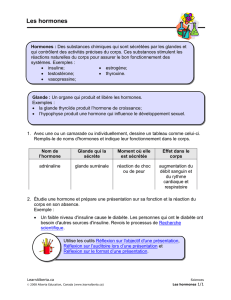
b r è v e s … insuffisance rénale chronique

brèves…
Hormone de croissance, taille finale et
insuffisance rénale chronique
Les enfants atteints d’insuffisance rénale
chronique sont à haut risque de retard de
croissance et de petite taille à l’âge adulte.
Une autorisation d’utilisation d’hormone
de croissance dans cette situation d’insuf-
fisance rénale chronique a été reconnue en
France. Elle concerne des enfants dont la
fonction glomérulaire, déterminée par la
mesure de la clairance de la créatinine esti-
mée par la formule de Schwartz, est dimi-
nuée d’au moins 50 %. La taille doit être
inférieure ou égale à – 2 DS selon les
normes françaises de Sempé, la vitesse de
croissance inférieure à la normale au cours
de l’année écoulée (– 1 DS) pour l’âge. De
plus, l’enfant doit être âgé de plus de deux
ans, et son âge osseux inférieur à 11 ans
chez la fille et à 13 ans chez le garçon,
avec des signes pubertaires absents ou
minimes. La posologie autorisée est de
1UI/kg/semaine et peut être augmentée si
nécessaire. Cette autorisation a été fondée
sur des données de cinétique de croissance
et de taille prédite dans des protocoles de
traitement.
Des données de taille finale d’enfants alle-
mands traités avec cette dose d’hormone de
croissance, dans le cadre d’un protocole
multicentrique, confirment le bien-fondé de
cette attitude thérapeutique. Ces enfants
étaient inclus quand leur taille était infé-
rieure à – 2 DS, leur vitesse de croissance
inférieure au 25epercentile dans l’année
qui précédait l’instauration du traitement, si
leur filtration glomérulaire était inférieure à
60 ml/mn/1,73 m2pour ceux qui ont eu un
traitement conventionnel (sans dialyse) ou
supérieure à 20 ml/mn/1,73 m2pour ceux
qui ont bénéficié d’une allogreffe rénale. Ils
devaient être prépubères dans l’année qui a
suivi la mise en route du traitement par hor-
mone de croissance. Le mode thérapeu-
tique de l’insuffisance rénale – convention-
nel, dialyse ou greffe – a pu varier au cours
du temps pour certains enfants. Ils ont été
traités par 1 UI/kg/semaine en une injection
tous les jours et ont reçu de l’hormone de
croissance pendant une durée moyenne de
5,3 années. L’âge moyen (± DS) au début
du traitement était de 10,4 ans (± 2,2) avec
un âge osseux de 7,1 ans (± 2,3) et une
taille de – 3,1 DS (±1,2). Les données de
taille finale ont été présentées pour 32 gar-
çons et 6 filles, même si 14 n’ont pas reçu
d’hormone de croissance jusqu’à leur taille
finale.
Un groupe de 50 témoins a été constitué, ce
qui peut paraître inadapté en première lec-
ture mais est justifié lorsque l’on analyse
l’évolution staturale et la taille finale de ces
enfants. En effet, ces enfants témoins, qui
ne reçoivent pas d’hormone de croissance,
sont comparables pour l’étiologie de leur
insuffisance rénale ou encore le traitement
de l’insuffisance rénale chronique avec le
groupe traité par hormone de croissance
mais sont plus grands (taille supérieure à
–2 DS) lors de l’inclusion. Il n’a pas paru
possible aux auteurs de n’inclure dans le
groupe traité par hormone de croissance
qu’une partie des enfants dont la croissance
était sévèrement altérée.
Les enfants traités par hormone de crois-
sance ont une croissance de rattrapage pro-
longée, tandis que les enfants du groupe
témoin ont un ralentissement progressif de
leur croissance. La taille finale des 32 gar-
çons est en moyenne de 165 cm et des
6 filles de 156 cm, soit 10,1 cm et 12,1 cm,
respectivement, au-dessous de leur taille
génétique prédite. Soixante-cinq pour cent
des enfants traités par hormone de crois-
sance ont une taille normale (> 2 DS). En
moyenne, les enfants traités ont une taille
finale à – 1,6 DS (± 1,2) soit un gain de
1,5 DS. Les enfants du groupe témoin per-
dent 0,6 DS de taille et ont une taille finale
en moyenne à – 2,1 DS (± 1,2), soit
15,8 cm et 16,1 cm sous leur taille géné-
tique prédite, pour les garçons et les filles
respectivement. Si l’on considère que
l’évolution staturale des cas, en dehors du
traitement par hormone de croissance,
aurait suivi celle des témoins (ce qui est
peut-être faux), alors le bénéfice du
traitement par hormone de croissance est
de 2,1 DS en moyenne.
D’autres informations intéressantes sont
données dans cet article. Le rattrapage sta-
tural s’effectue pendant la période de prépu-
berté sans altérer la croissance pubertaire.
En effet, le gain statural dans la période de
prépuberté est environ deux fois plus grand
dans les cas traités que chez les témoins,
tandis que le pic total de croissance puber-
taire est égal dans les deux groupes et les
enfants dépourvus de toute pathologie. La
durée de la puberté est plus courte chez les
enfants atteints d’insuffisance rénale (1,6
année en moins par rapport aux enfants
dépourvus de toute pathologie) et le pic de
croissance pubertaire retardé de 2,5 ans, que
les enfants insuffisants rénaux soient ou non
traités par hormone de croissance. La taille
finale prédite à l’inclusion est à peine plus
faible (– 1,8 cm) dans le groupe traité par
hormone de croissance mais surestimée de
10,3 cm pour les enfants non traités par hor-
mone de croissance. Enfin, comme dans
d’autres séries, les enfants en cours de dia-
lyse ont la réponse la moins satisfaisante au
traitement par hormone de croissance.
On aurait aimé voir discuter les effets
secondaires de ce traitement. Les effets
métaboliques et osseux du traitement méri-
teront aussi d’être rapportés. Même si l’ef-
fet bénéfique de l’hormone de croissance
semble maintenant bien établi dans l’insuf-
fisance rénale chronique, il reste une
grande place pour l’optimisation de la
prise en charge de la croissance de ces
enfants. ●
M. Polak,
service d’endocrinologie et
de diabétologie pédiatriques,
hôpital Robert-Debré,
Paris.
Act. Méd. Int. - Métabolismes - Hormones - Nutrition, Volume IV, n° 6, décembre 2000
256
Brèves…
Haffner D et al. Effect of growth hormone
treatment on the adult height of children with
chronic renal failure. N Engl J Med 2000 ;
343 : 923-30.

L’administration combinée de
GHRH-GHRP 6 : un test de stimulation
de la sécrétion de GH puissant,
reproductible et bien toléré
Les tests de stimulation de la sécrétion de
l’hormone de croissance (GH) ne permet-
tent pas d’évaluer l’axe somatotrope avec
une sensibilité, une spécificité et une repro-
ductibilité suffisantes. Une nouvelle famil-
le de neuropeptides sécrétagogues de la
GH a été découverte ces dernières années.
Le GHRP-6 est un hexapeptide de synthè-
se qui active le growth hormone secreta-
gogue receptor (GHS-R), un récepteur
hypothalamo-hypophysaire récemment
cloné, dont le ligand naturel est la ghreline
récemment caractérisée par Kojima et al.
Dans un travail publié au mois de sep-
tembre dans le Lancet,Popovic et al. ont
évalué un nouveau test de stimulation de la
GH, qui consiste en l’administration intra-
veineuse simultanée de GHRH (1 µg/kg) et
de GH-releasing peptide-6 (GHRP-6)
(1 µg/kg) à une population de 125 adultes
insuffisants hypophysaires et à 125 sujets
contrôles. Tous les insuffisants hypophy-
saires présentaient une réponse insuffisante
de GH au test d’hypoglycémie insulinique
(GH < 3 µg/l). Le dosage de GH était réa-
lisé aux temps 0 puis 15, 30, 45, 60, 90 et
120 minutes après l’injection. Ce test a été
comparé au test d’hypoglycémie insuli-
nique qui est le test de référence. Au
contraire du test de tolérance à l’insuline,
le test combiné GHRH-GHRP-6 n’a entraî-
né aucun effet secondaire sérieux et n’était
pas influencé par l’âge, le sexe, l’adiposité,
la glycémie, l'état thyroïdien ou la concen-
tration d’acides gras libres circulants. Le
test GHRH-GHRP-6 a induit une stimula-
tion beaucoup plus puissante de la sécré-
tion de GH chez les contrôles (pic :
59 ±2,2 µg/l) comparé au test de tolérance
à l’insuline (pic : 14,3 ± 1,7 µg/l). Le seuil
de 15 mcg/l est le point de séparation (cut-
off) entre les sujets contrôles et les insuffi-
sants hypophysaires. En pratique clinique,
les auteurs ont pu définir des seuils de
réponse de la GH au test GHRH-GHRP-6,
avec une réponse normale supérieure à
20 µg/l et une réponse insuffisante infé-
rieure à 10 µg/l, qui donnent une sensibili-
té et une spécificité de 100 % à ce test. Les
sujets intermédiaires justifient un second
test de stimulation (17/250 sujets seule-
ment, soit 7 % de la population testée).
Trois prélèvements aux temps 0, 15 et 30
minutes autorisent une précision suffisante
de ce test très performant et parfaitement
reproductible. ●
Y. Reznik,
service d’endocrinologie,
CHU Côte-de-Nacre
Caen.
Rémission du diabète de type I murin
par thérapie génique
La carence absolue en insuline caractérise
le diabète de type I. Son traitement repose,
en toute logique, sur l’apport d’insuline
exogène, en compensation du déficit hor-
monal. Malgré les progrès de l’arsenal thé-
rapeutique, l’insulinothérapie du diabète de
type I reste contraignante et ne permet pas
constamment l’obtention de l’objectif opti-
mal : la normalisation de la glycémie. La
transplantation d’îlots et l’implantation de
pompes délivreuses d’insuline avec coupla-
ge à des sondes de détection de la glycémie
représentent des avancées prometteuses
pour la prise en charge thérapeutique de
ces patients. Une nouvelle voie vient d’être
ouverte dans le domaine de la thérapeu-
tique “curatrice” du diabète de type I par
une équipe coréenne animée par Lee et al.
Ils ont en effet réussi à normaliser l’équi-
libre glycémique de souris atteintes d’un
équivalent humain de diabète de type I,
grâce à une nouvelle approche de thérapie
génétique.
Plusieurs étapes successives ont permis de
mettre au point cette approche thérapeu-
tique, qui a débouché sur une normalisa-
tion du profil glycémique sur une période
de plus de huit mois. Deux modèles murins
ont été utilisés :
– les souris NOD atteintes génétiquement
d’un diabète similaire au diabète insulino-
dépendant humain ;
–des rats rendus diabétiques par la strep-
tozotocine.
Le challenge était à la fois de permettre la
restauration d’une sécrétion insulinique
chez ces animaux et de rétablir l’influence
régulatrice du glucose sur cette sécrétion.
Insérer le gène codant pour la pro-insuline
au sein d’un plasmide a représenté une
étape aisément réalisée par cette équipe
entraînée aux méthodes de biologie molé-
culaire. Un problème plus délicat était
situé en aval. Il s’agit de la maturation de
la pro-insuline en insuline par section
enzymatique des 35 acides aminés du C-
peptide. En effet, de nombreux tissus et en
particulier le foie, ne possèdent pas l’équi-
pement enzymatique nécessaire à cette
maturation protéique. Pour palier cet
inconvénient, Lee et al. ont produit par
génie génétique un analogue monomérique
de l’insuline où le C-peptide est remplacé
par une séquence de 7 acides aminés. Cet
analogue conserve 20 à 40 % du pouvoir
hypoglycémiant de l’insuline.
Le gène codant pour l’analogue monomé-
rique de l’insuline a été placé sous le
contrôle du promoteur hépatocytaire de la
L-pyruvate kinase afin de permettre la
régulation de sa synthèse par la glycémie.
L’injection par la veine porte d’un adéno-
virus contenant cette construction a permis
l’expression de l’analogue spécifiquement
dans les hépatocytes. Les résultats, d’au-
tant plus prononcés que la quantité de vec-
teurs injectés est importante, sont saisis-
sants. La glycémie à jeun et postprandiale
des animaux diabétiques ainsi traités est
similaire à celle des souris contrôle non
Act. Méd. Int. - Métabolismes - Hormones - Nutrition, Volume IV, n° 6, décembre 2000
257
brèves…
Brèves…
Popovic V, Leal A, Micic D et al. GH-releasing
hormone and GH-releasing peptide-6 for dia-
gnostic testing in GH-deficient adults. Lancet
2000 ; 356 : 1137-42.

Act. Méd. Int. - Métabolismes - Hormones - Nutrition, Volume IV, n° 6, décembre 2000
diabétiques. Ces résultats sont expliqués
par le fait que le promoteur de la L-pyru-
vate-kinase est sensible au glucose. Deux
obstacles auraient pu s’opposer à l’obten-
tion de tels résultats :
– la puissance hypoglycémiante de l’ana-
logue monomère de l’insuline est réduite
de 60 à 80 % par rapport à l’insuline
elle-même ;
– la cinétique de libération dans le plasma
de cet analogue est plus lente que celle qui
est habituelle pour l’insuline, relarguée
rapidement par exocytose des cellules β
langerhanciennes sous l’influence du glu-
cose, mode de sécrétion qui n’est pas celui
de l’analogue de l’insuline.
En dépit de ces deux faits potentiellement
susceptibles d’obérer la qualité de la
réponse, le profil glycémique des anor-
maux diabétiques est normalisé, et cela sur
une période d’au moins huit mois. Cette
nouvelle approche du traitement “curatif”
du diabète de type I paraît des plus pro-
metteuses. Reste au demeurant à savoir si
elle pourra être extrapolée au diabète insu-
lino-dépendant humain. ●
J.M. Kuhn,
service d’endocrinologie
et maladies métaboliques,
CHU Rouen.
258
brèves…
Brèves…
Lee HC et al. Nature 2000 ; 408 : 483-8.
1
/
3
100%