101 n° U Accident ischémique transitoire

FICHE À DÉTACHER
La Lettre du Neurologue • Vol. XIV - n° 11 - décembre 2010 | 371
fiche
technique
Sous la responsabilité de son auteur
n° 101
E. Ellie*
U
n accident ischémique transitoire (AIT) précède, le plus souvent
dans les 48 heures, la survenue d’un accident vasculaire
cérébral (AVC) dans 20 % des cas. Il représente donc une
urgence, diagnostique et thérapeutique, qui offre une chance unique de
mettre en place les traitements qui permettront de réduire le risque de
survenue d’un AVC constitué. Pour autant, l’AIT demeure une pathologie
de diagnostic difficile, d’apparence bénigne, qui demeure mal connue
du public et de nombre de médecins.
Qu’est-ce qu’un AIT ?
L’AIT est désormais défini comme “un épisode bref de dysfonction
neurologique dû à une ischémie focale cérébrale ou rétinienne, dont
les symptômes cliniques durent typiquement moins de 1 heure, sans
preuve d’infarctus aigu”
(1)
.
Ce qui a changé:
▸la durée des symptômes a été réduite à moins de 1 heure ;
▸
une imagerie cérébrale est nécessaire pour éliminer un infarctus
constitué récent.
Quelle est la fréquence de l’AIT ?
La fréquence de l’AIT reste difficile à évaluer : elle dépend des critères
cliniques (modifiés au fil des ans), des modalités d’exploration radiolo-
gique, des populations de patients, des investigateurs, etc. En France,
on estime l’incidence des AIT de 0,5 à 1/1 000 habitants/an, soit 30
à 60 000 cas chaque année, les trois quarts des sujets ayant plus de
75 ans, et la population touchée étant plus souvent masculine.
Quels sont les éléments du diagnostic
clinique ?
Par définition, l’examen neurologique sera normal, et seul l’interro-
gatoire du patient et/ou de l’entourage sera informatif
(tableau I)
.
Accident ischémique transitoire
D’autres symptômes sont compatibles avec un AIT, en particulier s’ils
sont associés entre eux, généralement pas s’ils sont isolés (vertiges,
diplopie, dysarthrie, troubles de la déglutition, perte de l’équilibre,
troubles sensitifs ne touchant qu’une partie d’un membre)
[1]
. Certaines
caractéristiques orientent vers un (véritable) AIT :
▸l’installation soudaine (moins de 1 minute) ;
▸l’absence d’antécédents similaires ;
▸
l’absence de signes aspécifiques (lipothymie, confusion ou
malaise)
[2].
Dans la réalité, c’est encore un diagnostic subjectif et opérateur-
dépendant. Ainsi, pour des patients présentant des signes focaux
transitoires, considérés comme des AIT en médecine générale ou aux
urgences, le neurologue ne retiendra un mécanisme vasculaire que
moins de 1 fois sur 2
(2)
, et même parmi des neurologues entraînés,
la concordance diagnostique reste médiocre
(3).
Quels sont les diagnostics
différentiels ?
Certains sont fréquents et plus spécifiquement neurologiques comme
la migraine avec aura, les crises focales, l’amnésie globale transitoire
ou le vertige positionnel paroxystique. D’autres sont plus rares, comme
une atteinte du système nerveux périphérique, une myasthénie, une
narcolepsie ou l’exceptionnelle paralysie périodique.
* Service de neurologie, centre hospitalier de la Côte Basque, Bayonne.
Tableau I. Clinique.
Symptômes évocateurs d’un AVC en territoire carotidien
Cécité monoculaire
Trouble du langage (aphasie)
Troubles moteurs et/ou sensitifs unilatéraux touchant la face et/ou les membres
Symptômes évocateurs d’un AVC en territoire vertébrobasilaire
Perte de vision dans un hémichamp visuel homonyme ou les 2 (cécité corticale)
Troubles moteurs/sensitifs bilatéraux ou à bascule touchant la face/les membres

FICHE À DÉTACHER
Figure. Déficit moteur hémicorporel droit très modéré, prédominant à
la jambe, ayant duré 20 minutes chez un homme de 73 ans. Découverte
d’hypersignaux compatibles avec un AVC en territoire jonctionnel sur la
séquence en diffusion et d’une sténose serrée d’origine athéromateuse
de la carotide G.
fiche technique n° 101
372 | La Lettre du Neurologue • Vol. XIV - n° 11 - décembre 2010
D’autres erreurs diagnostiques surviennent parfois avec une syncope
d’origine cardiaque, une hypoglycémie, une confusion d’origine métabo-
lique, un malaise d’origine psychogène, etc.
Certains déficits transitoires bénéficieront particulièrement de la
pratique d’une imagerie cérébrale car ils peuvent révéler des patho-
logies aussi diverses qu’une sclérose en plaques, une tumeur, une
malformation vasculaire, un hématome sous-dural ou une hémorragie
méningée
(4).
En matière de chute de l’acuité visuelle, il faudra écarter un glaucome
aigu, un œdème papillaire, une névrite optique, une thrombose veineuse
rétinienne, une hypertension artérielle maligne, etc.
Quel est le risque de survenue
d’un AVC ?
Le risque augmente avec le temps (il est globalement de 3 % à 2 jours,
de 5 % à 7 jours, de 8 % à 30 jours et de 10 % à 3 mois), mais la majorité
des AVC survient tôt, dans les 72 premières heures
(5).
Ce risque, très
hétérogène, a conduit à évaluer le poids respectif de différents facteurs.
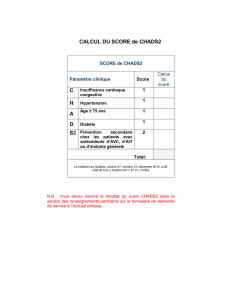
Le score le plus utilisé est l’ABCD2, qui peut varier de 0 à 7
(tableau II)
.
Tableau II. Le score ABCD2.
A (âge) – > 60 ans: 1 point
B (pression artérielle) – PAS > 140 mmHg et/ou PAD > 90 mmHg: 1 point
C (clinique) – Déficit moteur unilatéral : 2 points
Trouble du langage sans déficit moteur: 1 point
Autres symptômes: 0 point
D (durée) – Plus de 60 minutes: 2 points
De 10 à 60 minutes: 1 point
Moins de 10 minutes: 0 point
D (diabète) : 1 point
– De 0 à 3, le risque d’AVC s’établit à 1 % à J2, 1,2 % à J7, 3,1 % à J90
– Pour un score de 4 à 5, il est de 4,1 % à J2, 5,9 % à J7 et 9,8 % à J90
– Pour un score de 6 à 7, il atteint 8,1 % à J2, 11,7 % à J7 et 17,8 % à J90
(6)
Ce score est simple, reproductible et validé dans des populations
diverses, mais pas forcément à l’échelon individuel. Il a une relative
valeur diagnostique (les scores les plus élevés s’observent surtout pour
les “vrais” AIT) et pronostique, en stratifiant le risque d’un éventuel
AVC, dont la sévérité sera aussi corrélée au score ABCD2, comme la
durée d’hospitalisation et son coût global. La valeur prédictive est bonne
pour les scores élevés et lorsque les patients sont examinés par des
non-spécialistes. Elle l’est beaucoup moins lorsque le diagnostic d’AIT
a été évoqué par un neurologue, et pour les scores moins élevés, qui ne
doivent pas rassurer à tort. Ainsi, 25 % des patients qui présenteront
un AVC avant J90 peuvent avoir un score initial inférieur à 4
(7)
. Pour
ce même score (0-3), une cause qui nécessite un traitement urgent
a été objectivée chez 20 % des patients de SOS-AIT
(8)
. Dès lors, il
semble indispensable de compléter ce score ABCD
2
par le résultat des
investigations paracliniques.
La réalisation d’une échocardiographie par voie transthoracique ou
transœsophagienne sera envisagée secondairement (ou fonction du
contexte), avec le nécessaire bilan de la maladie athéromateuse, dont
l’AIT est un excellent marqueur.
Dans quel délai ?
Une exploration immédiate est proposée pour les patients vus dans
les 72 heures qui suivent l’AIT si le score ABCD
2
est supérieur à 2
(États-Unis) ou à 3 (Royaume-Uni). Pour les autres, une évaluation
Quel bilan réaliser
devant une suspicion d’AIT ?
Il doit être axé sur le dépistage urgent d’étiologies accessibles à un
traitement, au premier rang desquelles la sténose carotidienne et la
fibrillation atriale. Il comportera un bilan biologique usuel, un ECG
(au mieux une télémétrie), une imagerie cérébrale et l’évaluation des
vaisseaux cervicaux et intracrâniens. Si le scanner cérébral associé
à l’écho-Doppler des vaisseaux cervicaux (et parfois au Doppler TC)
est encore le plus souvent réalisé, c’est l’IRM (associée à une ARM
des vaisseaux cervicaux et intracrâniens) qu’il faut privilégier
(1)
.
Elle montre, dans 40 % des cas, des hypersignaux (HS) en diffusion
qui correspondent à de petits infarctus récents ou
ministrokes
. Cela
les distingue de fait des AIT, mais leur présence valide l’origine
vasculaire des symptômes et justifie un bilan étiologique et un
traitement comparables. Deux éléments ont une importante valeur
pronostique:
▸la présence d’HS en diffusion multiplie par 8 le risque d’un nouvel
AVC à J90
(9)
;
▸
parmi les multiples causes d’AIT, c’est la présence d’une sténose
artérielle athéromateuse (notamment carotide) qui comporte le risque
le plus élevé d’AVC précoce, corrélé à la sévérité de cette sténose, ce
qui impose une exploration vasculaire immédiate
(figure)
.

FICHE À DÉTACHER
fiche technique n° 101
La Lettre du Neurologue • Vol. XIV - n° 11 - décembre 2010 | 373
1. Recommandations pour la pratique clinique. Prise
en charge diagnostique et traitement immédiat de
l’accident ischémique transitoire de l’adulte. ANAES,
mai 2004.
2. Prabhakaran S, Silver AJ, Warrior L et al. Misdiagnosis
of transient ischemic attacks in the emergency room.
Cerebrovasc Dis 2008;26:630-5.
3. Castle J, Mlynash M, Lee K et al. Agreement regar-
ding diagnosis of transient ischemic attack fairly low
among stroke-trained neurologists. Stroke 2010;
41:1367-10.
4. Izenberg A, Aviv RI, Demaerschalk BM et al. Crescendo
transient aura attacks: a transient ischemic attack mimic
caused by focal subarachnoid hemorrhage. Stroke 2009;
40:3725-9.
5. Giles MF, Rothwell PM. Risk of stroke early after tran-
sient ischaemic attack: a systematic review and meta-
analysis. Lancet Neurol 2007;6:1063-72.
6. Johnston SC, Rothwell PM, Nguyen-Huynh MN et al.
Validation and refinement of scores to predict very early
stroke risk after transient ischaemic attack. Lancet 2007;
369:283-92.
7. Sheehan OC, Kyne L, Kelly LA et al. Population-
based study of ABCD
2
score, carotid stenosis, and atrial
fibrillation for early stroke prediction after transient
ischemic attack: the North Dublin TIA study. Stroke
2010;41:44-50.
8. Amarenco P, Labreuche J, Lavallée PC et al. Does ABCD2
score below 4 allow more time to evaluate patients with
a transient ischemic attack? Stroke 2009;40:3091-5.
9. Calvet D, Touzé E, Oppenheim C et al. DWI lesions and
TIA etiology improve the prediction of stroke after TIA.
Stroke 2009;40:187-92.
10. Lavallée PC, Meseguer E, Abboud H et al. A transient
ischaemic attack clinic with round-the-clock access (SOS-
TIA): feasibility and effects. Lancet Neurol 2007;6:953-60.
11. Giles MF, Albers GW, Amarenco P et al. Addition of
brain infarction to the ABCD
2
score (ABCD
2
-I): a colla-
borative analysis of unpublished data on 4574 patients.
Stroke 2010;41:1907-13.
12. Merwick A, Albers GW, Amarenco P et al. Addition of
brain and carotid imaging to the ABCD
2
score to identify
patients at early risk of stroke after transient ischaemic
attack: a multicentre observational study. Lancet Neurol
2010;9:1060-9.
Références bibliographiques
moins urgente, sur la base de rendez-vous externes (de 2 à 7 jours)
serait envisageable. Pour autant, un score ABCD2 moins élevé peut
être faussement rassurant, et si le diagnostic d’AIT a bien été confirmé
par un neurologue, des investigations rapides sont indispensables.
Dans quelle structure ?
Quel que soit le lieu où sera effectué le bilan (clinique d’AIT, hospita-
lisation de jour, unité de soins intensifs neurovasculaires [USINV]), il
doit être immédiatement disponible et permettre :
▸l’accès à une expertise de neurologie vasculaire ;
▸
la réalisation des explorations (cérébrovasculaires et cardiologiques) ;
▸la mise en place des traitements ;
▸
le transfert immédiat en USINV pour thrombolyse si un AVC survient
précocement.
Un temps d’explication des symptômes et d’éducation thérapeutique
sera indispensable pour une bonne observance, seule garante de l’effi-
cacité d’un traitement de prévention secondaire. La durée totale ne
devrait pas excéder 48 heures.
Quel traitement mettre en œuvre ?
Il sera adapté aux résultats du bilan étiologique, en privilégiant le
traitement chirurgical urgent d’une sténose carotidienne d’origine
athéromateuse (dont le bénéfice est moindre au-delà de 2 semaines),
la mise sous anticoagulants en cas de fibrillation atriale, et l’association
chez une majorité de patients d’antiplaquettaires, d’antihypertenseurs
et de statines.
Quel bénéfice en attendre ?
Une évaluation rapide et précoce de l’AIT, qui permet de commencer
un traitement adapté, réduit le risque (théorique) d’AVC à 3 mois de
80 %
(10)
. Il reste à démontrer cependant que ce bénéfice se maintient
à plus long terme.
Cette approche est également rentable en termes de santé publique,
puisqu’elle réduit considérablement la durée d’hospitalisation, mais
le choix des patients à hospitaliser reste délicat en raison des limites
du score ABCD
2
et de la nécessité de le compléter par des données
IRM et étiologiques, dont on ne dispose pas avant d’avoir réalisé les
investigations…
Quel peut être l’avenir ?
✓ La validation au sein de différentes populations, et entre les mains
de divers spécialistes, de nouveaux scores prédictifs très récemment
élaborés qui intègrent notamment les données radiologiques
(11, 12)
:
ainsi ABCD3 (qui rajoute 2 points si le patient a présenté un autre AIT
dans les 7 jours qui précèdent l’événement diagnostiqué), ABCD
2
-I
(en cas d’infarctus objectivé au scanner ou à l’IRM), ou ABCD
3
-I (où la
présence d’une sténose carotide de plus de 50 % et celle d’hypersignaux
en diffusion rajoutent chacune 2 points, pour un score maximum qui
passe alors à 13 !).
✓ La démonstration de l’efficacité, à court et moyen terme, de stratégies
thérapeutiques fondées sur l’utilisation de ce score.
✓ Le développement de structures d’évaluation rapide, permettant
un accès facile, mais régulé conjointement par les neurologues et les
radiologues, aux indispensables explorations complémentaires. ■
1
/
3
100%