Traitements antiparasitaires des helminthesMARS2015

Traitements antiparasitaires
des helminthes
CD Anofel
DU
Thérapeutiques anti-infectieuses
– 20 Mars 2015
Dr MP Brenier-Pinchart, Parasitologie-Mycologie, CHU de Grenoble

•Introduction
•Présentation des médicaments
•Quels traitements pour quelles helminthiases?
• Enfant / femme enceinte
Plan

Introduction
- Des maladies tropicales négligées
- Le médicament antiparasitaire idéal …..un concept!
- Ces antihelminthiques : TT des parasitoses tropicales,
……mais aussi des parasitoses autochtones
Introduction

•Des traitements antihelminthiques
– Anciens à base de plantes
– Histoire complexe : issue de la médecine vétérinaire
(triclabendazole…)
– ATU nominative
(mebendazole)
– AMM
- peu ou pas remboursé par la SS pour certains (triclabendazole)
- non agréé pour les collectivités (niclosamide)
• +/- spécifiques / classes parasitaires
• Médicaments efficaces
•Mécanisme d’action : parfois « grossièrement » connu ↔eucaryotes complexes et multicellulaires
•≠aux anti-protozoaires : peu de réel problème de résistance en médecine humaine
…mais présente en médecine vétérinaire ++
(moutons, chevaux, chiens…)
: surveillance
• Antihelminthiques : peu nombreux
• Parfois : un seul médicament disponible/ parasitose : bilharziose, distomatose métropolitaine
Introduction

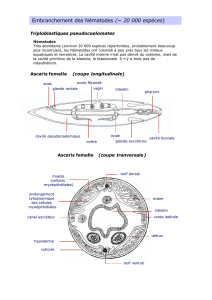
Les antihelminthiques
•Benzimidazolés
Egaten
- Essentiel ++
Thiabendazole : 1961
Puis molécules apparentées issues
de la pharmacologie expérimentale
moins toxiques
plus polyvalents
TT individuel et de masse
En commun :
- Cycle imidazole
- Cycle benzénique
≠R1 et R2
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
1
/
50
100%