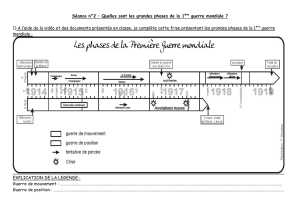
Médecine & Armées - Octobre 2009 - N°4

M
ÉDECINE ET
A
RMÉES
Revue du Service de santé
des armées
T. 37 - n° 4 - Octobre 2009
Direction centrale
du Service de santé des armées
Médecine et Armées
1, Place Alphonse Laveran,
75230 Paris Cedex 05.
DIRECTEUR DE LA PUBLICATION
MGI J. MARIONNET
RÉDACTEUR EN CHEF
MG F. FLOCARD – Tél. : 01 40 51 47 01
RÉDACTEURS EN CHEF ADJOINTS
MCS J.-D. CAVALLO.
SECRÉTARIAT DE RÉDACTION
Mme M. SCHERZI
Tél. : 01 40 51 47 44
Fax : 01 40 51 51 76
Email : [email protected]
TRADUCTION
MC M. AUDET-LAPOINTE
COMITÉ DE RÉDACTION
CDC A. BENMANSOUR – MCS A.-X. BIGARD –
PCS P. BURNAT – MCS J.-D. CAVALLO – MCS
J.-M- ROUSSEAU – VECS PH. ULMER – MCS
D. VALLET.
COMITÉ SCIENTIFIQUE
MG P. BONNET – PGI J.-F. CHAULET – MGI É.
DAL – MG T. DEBORD – MGA P. JEANDEL –
MGI D. LAGARDE – MGI G. LAURENT – MG J.-
L. MOREL – MGI M. MORILLON – MG J.-L.
PERRET– GB C. TILLOY – MGI J.E. TOUZE –
MGI M. VERGOS.
CONSEILLERS HONORAIRES
MGI PH. ALLARD – MGI M. BAZOT – MGI
B. BRISOU – MCS A. CHAGNON – MGI
L. COURT – MGI J.-P. DALY – MGA
J.DE SAINT JULIEN – MGI CL. GIUDICELLI –
MGI J. GUELAIN – MGI J. KERMAREC –
MGI CH. LAVERDANT – MGI P. LEFEBVRE –
PGI LECARPENTIER – VEGI R. LUIGI –
VGI CL. MILHAUD – MGI J. MINÉ – MCS
CL. MOLINIÉ – MCS J.-L. PAILLER – MGI
P. QUEGUINER – MGI J.-M. VEILLARD – MGI
J. VIRET – MGI R. WEY.
ÉDITION
Délégué à l'information et à la communication
de la Défense (DICoD) - BP 33,
00450 Armées. Tél. : 01 44 42 30 11
ABONNEMENT (5 NUMÉROS PAR AN)
ECPAD/Service abonnements, 2 à 8 route
du Fort, 94205 IVRY-SUR-SEINE Cedex.
Tél. : 01 49 60 52 44 - Fax : 01 49 60 59 92.
Tarif des abonnements/1 an :
• Métropole : 36,50 €
• DOM-TOM par avion : 59,70 €
• Étranger par avion : 70,00 €
• Militaires et - 25 ans Métropole : 25,00 €
• Militaires et - 25 ans DOM-TOM : 48,00 €
Prix du numéro : 7,50 €
Les chèques sont à libeller à l’ordre de l’agent
comptable de l’ ECPAD.
IMPRIMEUR ET ROUTAGE
Pôle graphique de Tulle – BP 290 –19007
Tulle Cedex.
Tél. : 05 55 93 61 00
Commission paritaire N° 0306 B 05721
Dépôt légal : décembre 2008
ISSN : 0300-4937
COUVERTURE
Ghislaine PLOUGASTEL
SOMMAIRE
Pages
PRATIQUE MÉDICO-MILITAIRE
291 • Hydrazine : un risque chimique d’actualité. Cas d’une fuite impliquant un aéronef de type F-16.
C. MILLET, C. RENARD, E. STRAT, P. BURNAT.
297 • Dépistage urinaire d’une consommation de drogues illicites (cannabis, cocaïne et opiacés) : bilan
de l’année 2007 pour le personnel navigant.
C. RENARD, J.-F. PARIS, D. DELAUNE, B. HUART, J.-F. OLIVIEZ, D. CHIANEA, PH. VEST.
303 • Apport de l’échographie portable au diagnostic des thromboses veineuses en situation isolée.
C. VERGEZ-LARROUGET, P. MAY, J.-M. LEBORGNE, F. ARLES, P. PRECLOUX, M. PUIDUPIN.
307 • Le prothésiste dentaire : un allié indispensable du vétérinaire des armées pour la reconstitution
prothétique des crocs chez le chien de travail.
B. PENIGUEL, T. LAMOUR, J.-M. POULET, F. CICHY, PH. ULMER.
313 • Impact opérationnel et prise en charge des pathologies bucco-dentaires dans le cadre des
opérations extérieures.
M. GUINEPIN, F. DERACHE.
319 • Évolution du statut réglementaire des médicaments fabriqués par la Pharmacie centrale des
armées de 2000 à 2006. Perspectives actuelles.
I. BESSE-BARDOT, P. CLAIR, S. GRAFFEUIL.
325 • Décès chez les militaires français 2002-2005. Données issues de la Caisse nationale militaire de
sécurité sociale.
G. DESJEUX, C. BALAIRE, V. THÉVENIN-GARRON.
331 • De l’utilité pour les forces armées françaises d’avoir des médecins légistes militaires.
C. AGOSTINI, Y. SCHULLIAR.
341 • Fauconnerie dans l’armées de l’Air, un domaine d’action original des vétérinaires des armées.
F. DULIEU, É. LEROY, P. BRIAND, C. PERRAUDIN.
MISE AU POINT
351 • Les cataractes radio-induites. Regard sur de nouvelles données.
S. WASSILIEFF.
357 • Neuro-ophtalmologie : savoir penser à la borréliose de Lyme.
R. MACAREZ, S. BAZIN, X. BURELLE, B. CHAUDIER, B. SOULLIÉ, M. VANIMSCHOOT, C. DOT, P. OCAMICA, J.-L.
KOVALSKI, J.-M. PUYHARDY, D. LAGAUCHE, F. MAY.
368 • Quel est votre diagnostic ?
A. CIRODDE, F. JANVIER, M. BORNE, J.-L. DABAN, C. SABY, E. BATJOM, L. BRINQUIN.
ÉPIDÉMIOLOGIE
373 • Toxi-infection alimentaire collective à Clostridium prefringens chez les sapeurs pompiers de Paris
: intérêt d’une investigation même en cas de faible effectif.
A. MAYET, N. CHAI, C. BOUGHERRA, V. ROUS, G. LAGATHU, S. DURON, C. VERRET, J.-B. MEYNARD, É.
NICAND, R. MIGLIANI.
MÉMOIRE
377 • Déficits hormonaux des traumatisés crâniens : résultatas de l’étude DETRAC.
L. BORDIER, F. CEPPA, P. AZOUVY, F. GENET, F. DESOULTRAIT, O. GOASGUEN, P. HUGEUX, J. LEGUILLOUX,
MC. GOUPY, F. PETIT, D. ROGES, R. LAFAYE DE MICHEAUX, E. LAPEYRE, C. KIEFER, O. DUPUY, H. MAYAUDON,
B. BAUDUCEAU.
FAIT CLINIQUE
381 • une morsure de vipère à cornes au niveau du pouce compliquée d’une ischémie aiguë d’un
membre inférieur.
K. MOUNIR, A. BELHAJ, M. MEZIANE, S.-J. ELALAOUI, M. BAITE, L. SAFI, M. ATMANI.
289

290
CONTENTS
Pages
MEDICO-MILITARY PRACTICE
291 • Hydrazine: a topical cheminal hazard. A case of leakage from an F-16 plane.
C._MILLET, C. RENARD, E. STRAT, P. BURNAT.
297 • Urinary drug screening (cannabis, cocaine and opiates): results of the flight personnel in 2007.
C. RENARD, J.-F. PARIS, D. DELAUNE, B. HUART, J.-F. OLIVIEZ, D. CHIANEA, PH. VEST.
303 • Usefulness of hand help ultrasonography in vein thrombosis diagnosis for isolated physicians.
C. VERGEZ-LARROUGET, P. MAY, J.-M. LEBORGNE, F. ARLES, P. PRECLOUX, M. PUIDUPIN.
307 • Dental prosthetist: an essential ally for the military veterinarian for the working dog’s prosthetic
reconstitution of the fangs.
B. PENIGUEL, T. LAMOUR, J.-M. POULET, F. CICHY, PH. ULMER.
313 • Operational impact and taking over of dental diseases during overseas deployments.
M. GUINEPIN, F. DERACHE.
319 • Developing regulations statutes of the medicines made by the “Pharmacie centrale des armées”
between 2000 and 2006. New outlooks for the French armed forces.
I. BESSE-BARDOT, P. CLAIR, S. GRAFFEUIL.
325 • Deaths in french army (2002-2005). Data from « Caisse nationale militaire de sécurité sociale ».
G. DESJEUX, C. BALAIRE, V. THÉVENIN-GARRON.
331 • How useful are military forensic surgeons for the French armed forces.
C. AGOSTINI, Y. SCHULLIAR.
341 • Falconry in the air forcen an original operation for armed forces’ veterinary surgeons.
F. DULIEU, É. LEROY, P. BRIAND, C. PERRAUDIN.
PROGRESS CASE REPORT
351 • Radiation-induced cataracts. Glance at some new data.
S. WASSILIEFF.
357 • Neuro-ophtalmology: how to bear lyme borreliosis in mind.
R. MACAREZ, S. BAZIN, X. BURELLE, B. CHAUDIER, B. SOULLIÉ, M. VANIMSCHOOT, C. DOT, P. OCAMICA, J.-L.
KOVALSKI, J.-M. PUYHARDY, D. LAGAUCHE, F. MAY.
EPIDEMIOLOGY
373 • Clostridium prefringens related food poisoning outbreak among fire soldiers in Paris: investigation
is suitable despite a low population size.
A. MAYET, N. CHAI, C. BOUGHERRA, V. ROUS, G. LAGATHU, S. DURON, C. VERRET, J.-B. MEYNARD, É.
NICAND, R. MIGLIANI.
MEMORY
377 • Pituitary deficiencies after traumatic brain injury: the results of DETRAC study.
L. BORDIER, F. CEPPA, P. AZOUVY, F. GENET, F. DESOULTRAIT, O. GOASGUEN, P. HUGEUX, J. LEGUILLOUX,
MC. GOUPY, F. PETIT, D. ROGES, R. LAFAYE DE MICHEAUX, E. LAPEYRE, C. KIEFER, O. DUPUY, H. MAYAUDON,
B. BAUDUCEAU.
CLINICAL CASE REPORT
381 • A Saharan horned viper bite on the right thumb complicated by a leg acute ischemia.
K. MOUNIR, A. BELHAJ, M. MEZIANE, S.-J. ELALAOUI, M. BAITE, L. SAFI, M. ATMANI.
4ede couverture
avec l’aimable autorisation
de la société Martineau.
1re de couverture :
Morphée © MC Borne.

Pratique médico-militaire
médecine et armées, 2009, 37, 4, 291-296 291
Hydrazine: un risque chimique d’actualité.
Cas d’une fuite impliquant un aéronef de type F-16.
L’exposition à l’hydrazine ou à ses dérivés est un problème de santé publique car ces produits très réactifs sont
particulièrement toxiques. Ils sont utilisés dans différents domaines comme la chimie organique, l’aéronautique (avion de
chasse F16…) et l’aérospatial (fusée Ariane, navette spatiale américaine, satellites…). La contamination surtout aérienne
et cutanée conduit à des brûlures, des troubles respiratoires, rénaux, hépatiques et neurologiques. Le traitement, après une
décontamination rapide, est principalement basé sur l’administration de pyridoxine (vitamine B6) et d’un traitement
symptomatique. Après avoir décrit un incident aérien impliquant un avion de chasse de type F-16 conduisant à un risque
chimique par l’hydrazine, nous rappellerons les propriétés et la toxicité de ce produit, les mesures de protection à mettre
en œuvre et les traitements préconisés qui doivent être connus du personnel médical militaire.
Mots-clés: Aéronautique. Aérospatial. F16. Hydrazine. Méthyle hydrazine. Toxicologie.
Résumé
Exposure to hydrazine or its by-products is a public health concern because of the particular toxicity of these very
reactive agents. They are commonly used in various fields such as organic chemistry, aeronautics and even aerospace
(Ariane rocket, US rocketship, satellites…). Airway and skin are the most frequent sites concerned by the contamination,
determining burns and severe functional disorders (respiratory, renal, liver and neurological functions). After a quick
decontamination, treatment is mainly based on pyridoxine in addition to the symptomatic treatment. In the light of an air
incident implying an F16 fighter leading to a chemical threat due to hydrazine, we will recall the properties and toxicity
of this agent as well as protective actions to carry out and recommended therapy strategy which the whole medical
military staff should know.
Keywords: Aeronautics. Aerospace. F16. Hydrazine. Methyl hydrazine. Toxicology.
Abstract
Introduction
L’hydrazine et son dérivé méthylé sont des substances
chimiques très réactives. Elles sont utilisées en particulier
comme carburants dans le milieu aéronautique et spatial
mais aussi lors de synthèses chimiques dans l’industrie.
Ainsi, ils appartiennent à la liste des 21 produits reconnus
par l’Amed P6 (Allied Medical Publications) comme
toxiques chimiques industriels (1). Il est donc
indispensable que le personnel du service de santé des
armées connaisse la toxicité de ces substances ainsi que
les contres-mesures médicales à mettre en œuvre.
Celles-ci seront décrites après avoir relaté un incident
aérien survenu sur la base aérienne 102 capitaine
Guynemer de Dijon Longvic (BA 102).
Incident aérien du 7 juin 2006
Le 7 juin 2006 à 16 h 42, les moyens de secours de
la BA 102 sont mis en alerte pour un avion de chasse de
la Force aérienne Belge de type F-16 qui présente un
C. MILLET, médecin principal, C. RENARD, pharmacien en chef, professeur
agrégé du Val-de-Grâce. E STRAT, sergent chef, pompier de l’armée de l’Air.
P. BURNAT, pharmacien chef des services, professeur agrégé du Val-de-Grâce.
Correspondance: C. MILLET, service médical, Base Aérienne 102, BP 90102 –
21093 Dijon Cedex 9
C. Millet a, C. Renard b, E. Strat c,P. Burnat d.
a
Service médical, Base Aérienne 102, BP 90102 – 21093 Dijon Cedex 9.
b
Service de biochimie toxicologie clinique, HIA PERCY, BP 406 – 92141 Clamart Cedex.
c
Escadron de sécurité incendie et de sauvetage, Base aérienne 102, BP 90102 – 21093 Dijon Cedex 9.
d
Service de biochimie toxicologie clinique, HIA BÉGIN, 69 avenue de Paris – Saint Mandé Cedex.
Article reçu le 1
er
décembre 2008, accepté le 14 juin 2009.
HYDRAZINE : A TOPICAL CHEMINAL HAZARD. A CASE OF LEAKAGE FROM AN F-16 PLANE.

problème technique en vol nécessitant le déclenche-
ment de son Emergency Power Unit (EPU). Le risque
chimique est immédiatement pris en compte car
l’EPU fonctionne grâce au mélange H70 (solution
aqueuse d’hydrazine à 70 %) (fig. 1, 2).
L’avion une fois posé, est dirigé vers une aire de parking
prédéfinie dans les consignes de sécurité (emplacement
le plus éloigné de la zone vie et de la zone technique de la
base aérienne). Il est suivi par l’ensemble des secours
aéronautiques qui se positionnent à 35 mètres, vent dans
le dos. Le périmètre de sécurité pour le personnel non
habilité est de 100 mètres minimum. Le chef des secours
et le chef d’agrès, équipés de combinaisons de protection
chimique et d’appareils respiratoires isolants (ARI)
calent l’avion et l’inspectent. Ils constatent (fig. 3):
– l’utilisation de l’EPU grâce au témoin de
fonctionnement (noir et gris argenté) ;
– l’absence de fuite d’H70 dans le fuselage grâce au
témoin de fuite interne (pastille orange).
Avec l’accord du pilote, la goupille de sécurité est
insérée dans son logement afin de neutraliser l’EPU. Le
chef des secours demande la coupure du moteur au pilote
pour procéder au test de vapeur d’H70 au niveau de
l’échappement de l’EPU. Ce test s’effectue à l’aide d’une
pompe à main de marque Dräger utilisée avec des tubes
réactifs colorés spécifiques de l’hydrazine. Le test se
révèle positif : il existe un risque de contamination du
pilote lors de sa sortie du cockpit par ce toxique. Le pilote
en est informé par l’intermédiaire d’un panneau de
couleur rouge. Il reste à bord sous oxygène 100 % grâce à
une réserve située dans une bouteille à droite du siège
éjectable et annonce alors une heure d’autonomie. Un
quart d’heure plus tard un deuxième test est effectué,
toujours positif. Le pilote, ne supportant plus la chaleur
292 c. millet
Figure 2. Avion F-16, localisation du générateur de secours.
Figure 1. Configuration de l’avion F16 et de son armement.

dans le cockpit, sort à sa demande de l’avion, à l’aide d’un
masque branché sur un appareil respiratoire isolant (ARI)
d’un sauveteur. Le pilote est ensuite pris en charge par le
service médical de la base. L’interrogatoire ne retrouve
aucun signe d’exposition et l’examen clinique est
strictement normal. Le pilote n’ayant été contaminé ni
par les vapeurs, ni par le liquide, il est décidé de ne pas
pratiquer de bilan complémentaire.
Trois autres tests seront réalisés tous les quarts
d’heure. Le cinquième test étant négatif, l’avion est tracté
en zone dégagée du parking militaire. À 18 h 42, un
périmètre de sécurité est mis en place autour de l’avion:
l’intervention est terminée.
Proprietés physicochimiques
L’hydrazine anhydre (H2N-NH2) est un liquide incolore,
hygroscopique, fumant à l’air et présentant une odeur
aminée ou ammoniacale avec un seuil olfactif à 3,7 ppm
(parties par million). Son point de fusion est de 2 °C et
d’ébullition à la pression atmosphérique de 113,5 °C. La
température d’auto-inflammation est de 270 °C. A partir
de 23 °C l’hydrazine se décompose sous l’action de la
chaleur et des UV en azote, ammoniac et hydrogène.
Cette température peut être abaissée par la présence,
surtout lorsqu’ils sont à l’état pulvérulent, de catalyseurs
comme le platine, le fer, le nickel, le cuivre, le cobalt, le
molybdène et leur oxydes (2).
Avec l’eau, l’hydrazine à 70 % forme l’hydrazine
monohydratée qui est un liquide alcalin. C’est une base
légèrement plus faible que l’ammoniaque qui forme avec
les acides, des sels dont certains sont explosifs (nitrates,
chlorates, perchlorates, etc.).
L’hydrazine possède un puissant pouvoir réducteur,
particulièrement en milieu alcalin, et s’oxyde à l’air
à température ambiante. La majorité des oxydants
(acide nitrique, peroxyde d’hydrogène, chlorates,
permanganates, etc.) réagissent avec elle de manière
brutale avec des risques d’explosion.
Cette très forte réactivité fait que l’hydrazine doit
être conservée à l’abri de l’air sous azote dans des
récipients très propres exempts de catalyseurs
métalliques potentiels (acier inoxydable à faible teneur
en molybdène, aluminium, titane, etc.).
Utilisations de l’hydrazine
Les dérivés les plus utilisés sont l’hydrazine, l’hydrate
de méthylhydrazine et l’Aérozine 50 (mélange à parties
égales d’hydrazine et de 1, 1- diméthyl hydrazine).
Aéronautique et spatial
L’hydrazine produit lors de sa décomposition une
réaction très exothermique avec dégagement d’une
quantité très importante de gaz utilisé pour la propulsion.
Cette réaction est particulièrement rapide et puissante
mais facilement modulable sur les engins spéciaux.
C’est un monergol qui a la propriété de ne pas nécessiter
de comburant.
En aéronautique l’hydrazine est retrouvée dès 1944
dans le premier avion-fusée allemand, le Messerschmitt
Me163B ou Komet. L’hydrazine sous le nom de B-Stoff,
est associée au méthanol et au peroxyde d’hydrogène
T-Stoff dans une fusée Walter HWK 509A-2 à 1 700 kg
de combustible liquide. Le caractère très instable du
système de propulsion s’est traduit par de très nombreux
accidents et une utilisation opérationnelle limitée.
Aujourd’hui l’hydrazine sert de carburant pour les
générateurs de secours (EPU) des avions de chasse F-16.
Ce générateur permet de maintenir l’avion en vol en cas
de défaillance du circuit électrique, hydraulique ou en cas
d’arrêt du moteur. Le pilote bénéficie ainsi d’une petite
autonomie lui permettant de regagner une piste
d’atterrissage. En dehors des États-Unis (vol initial en
1974) cet avion a été vendu à de nombreuses armées de
l’air dans le monde (une vingtaine de pays) dont en
Europe : Belgique, Italie, Danemark, Grèce, Norvège,
Pays-Bas, Roumanie et Portugal. Cet avion construit en
très grand nombre, verra le 5 000eexemplaire sortir
prochainement d’usine. Sur la dernière décennie, on
compte une moyenne de deux crashs par mois dans le
monde, et d’une intervention par semaine sur un F-16
effectuée par les moyens de secours.
Dans le domaine spatial européen, l’étage à propergols
stockables de la fusée Ariane 5 contient 3,5 tonnes de
monométhylhydrazine (MMH) [(CH3)-NH-NH2] pour la
satellisation de la charge utile. La navette spatiale
américaine utilise, après la première phase qui permet
l’arrivée dans l’espace, des moteurs localisés près de la
dérive. Ils fonctionnent avec un mélange d’hydrazine et
de peroxyde d'azote. Son principal avantage est sa
fiabilité car il brûle spontanément dès qu'il est injecté
dans la chambre de combustion. L’hydrazine est aussi
utilisée dans les moteurs auxiliaires de la navette spatiale
américaine pour assurer les petites corrections orbitales.
Cette présence d’hydrazine conduit notamment à des
précautions particulières et préventives lors des
atterrissages sur le site de secours en France.
L’hydrazine équipait les capsules Apollo, le module
lunaire et équipe aujourd'hui les satellites dans les
moteurs à faible poussée pour permettre leur
positionnement. Il n’y a pas besoin de mise à feu car
l’hydrazine est un monergol: elle réagit d’elle-même et la
réaction dure aussi longtemps que le produit est libéré et
s’arrête dès la fin de l’émission ce qui permet des
293
hydrazine : un risque chimique d’actualité. cas d’une fuite impliquant un aéronef de type f-16
Figure 3. Description schématique de la procédure de secours mise en œuvre.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
1
/
96
100%