AL. BOGLINO, J. PINOTEAU, internes d`anesthésie réanimation CHI

A-L. BOGLINO, J. PINOTEAU,
internes d’anesthésie réanimation
CHI Poissy Saint-Germain-en-Laye
Avril 2009

3 cas rapportés de
neuropathie
périphérique à Poissy
après APD obstétricale

Mme F. Nathalie
31 ans
IP,IIG
Échographie 3° trimestre: estimation 19° percentile
Accouchement à 38SA+3j
Travail obstétrical:
Entrée en salle de naissance 12h30
Pose de syntocinon à 14h30
Hyperthermie maternelle modérée 38°C
2 ph au scalp réalisés a 18 et 19h
Efforts expulsifs durée 16min
Accouchement 19h30 soit 7h de travail
Fille de 2980g
Épisiotomie suturée

Pose Anesthésie Péridurale
À 13h05
Patiente :
1m65 pour 68kg,
Dos souple,
Repères bien perçus
L4L5
Distance peau espace 4,5cm et 4cm dans l’espace
Sciatalgie Gauche retrouvée à l’interrogatoire
Dose test bupivacaine 0,25: 8 ml
Surveillance : bonne efficacité

Suites de couches
J1 légères paresthésies jambes G
Vue par anesthésiste
Paresthésies jambe Gauche
Pertes de sensibilité: mi cuisse à la cheville
Gène à la marche sans déficit moteur
Demande d’avis neuro et EMG
Vue par neurologue
Diminution de la sensibilité face antérieure de cuisse G et face
externe de jambe G
Troubles moteur G
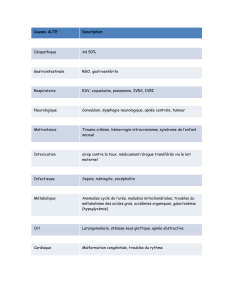
Conclusion « troubles secondaires à la péridurale, devraient
régresser avec le temps »
Pas d’examen complémentaire ni de traitement
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
1
/
36
100%