Racines du nerf fémoral

UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MASTER I SCIENCES BIOLOGIQUES ET MEDICALES
UNITE D’ENSEIGNEMENT OPTIONNEL
MEMOIRE REALISE dans le cadre du CERTIFICAT d’ANATOMIE,
d’IMAGERIE et de MORPHOGENESE
2012-2013
UNIVERSITE DE NANTES
Racines du nerf fémoral
Par
Leclère Eléonore
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE NANTES
Président du jury : Pr. R. ROBERT
Vice-Président : Pr. J.M. ROGEZ
Enseignants :
· Pr. O. ARMSTRONG
· Pr. O. BARON
· Pr. G. BERRUT
· Pr. H. DESAL
· Pr. B. DUPAS
· Dr. F. ESPITALIER
· Dr. E. FRAMPAS
· Pr. A. HAMEL
· Dr. O. HAMEL
· Dr. M.D. LECLAIR
· Pr. P.A. LEHUR
· Dr. G. MEURETTE
· Dr. J.M. SERFATI
Laboratoire : S. LAGIER et Y. BLIN - Collaboration Technique

UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MASTER I SCIENCES BIOLOGIQUES ET MEDICALES
UNITE D’ENSEIGNEMENT OPTIONNEL
MEMOIRE REALISE dans le cadre du CERTIFICAT d’ANATOMIE,
d’IMAGERIE et de MORPHOGENESE
2012-2013
UNIVERSITE DE NANTES
Racines du nerf fémoral
Par
Leclère Eléonore
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE NANTES
Président du jury : Pr. R. ROBERT
Vice-Président : Pr. J.M. ROGEZ
Enseignants :
· Pr. O. ARMSTRONG
· Pr. O. BARON
· Pr. G. BERRUT
· Pr. H. DESAL
· Pr. B. DUPAS
· Dr. F. ESPITALIER
· Dr. E. FRAMPAS
· Pr. A. HAMEL
· Dr. O. HAMEL
· Dr. M.D. LECLAIR
· Pr. P.A. LEHUR
· Dr. G. MEURETTE
· Dr. J.M. SERFATI
Laboratoire : S. LAGIER et Y. BLIN - Collaboration Technique

1. INTRODUCTION
Le nerf fémoral (nerf crural) est un nerf mixte, branche terminale du plexus lombaire, s'étendant
de la région lombaire jusqu'au ligament inguinal, en dessous duquel il se divise en quatre branches
principales.
Sur le plan moteur, il est destiné aux muscles de la loge antérieure de la cuisse et permet
l'extension du genou ainsi que la flexion de la hanche. Le nerf fémoral prend en charge
l'innervation sensitive de la face antéro-médiale de la cuisse et de la jambe, jusqu'à la malléole
interne (nerf saphène ; branche terminale du nerf fémoral)
L'atteinte la plus fréquente est la hernie discale, entraînant une abolition du réflexe rotulien, un
genou instable et un déficit de l'extension du genou (typiquement, le patient peine à monter les
marches de l’escalier) par compression d’une racine. Le nerf fémoral peut être également lésé lors
de chirurgies abdominopelviennes (notamment lors de réimplantations urétérales).
Première cause de handicap moteur de l’enfance, la paralysie cérébrale regroupe un ensemble de
symptômes, dont une marche pathologique due à une spasticité trop importante du muscle droit
fémoral. La neurotomie du nerf du muscle droit fémoral peut être un des traitements proposés
pour améliorer le défaut de flexion du genou en phase oscillante.

2. RAPPELS ANATOMIQUES
A. PLEXUS LOMBAIRE ET REGION LOMBO-ILIAQUE
Cette région est délimitée médialement par le rachis et les processus transverses, tandis que le
muscle carré des lombes et le muscle transverse de l’abdomen la ferme latéralement. La limite
supérieure correspond au ligament arqué médial, et arqué latéral ; la crête iliaque forme la limite
inférieure.
Les deux muscles principaux de la paroi postérieure sont le muscle carré des lombes et le muscle
psoas.
Le muscle carré des lombes s'étend du bord inférieur de la 12ème vertèbre lombaire jusqu'à la
crête iliaque, et s'insère médialement sur les processus transverses des vertèbres.
Sur son bord médial s’étend le muscle grand psoas dirigé vers le bas et en dehors. Le muscle grand
psoas possède deux chefs musculaires se réunissant pour former un « tendon » commun distal,
celui-ci passe ensuite sous le ligament inguinal et s'insère sur le petit trochanter.
Figure n°1 : Dessin de la région lombo-iliaque et plexus lombaire.
Au niveau proximal, le chef superficiel du muscle grand psoas s'insère sur les corps vertébraux des
vertèbres de TH12 à L5, tandis que le chef profond s'insère sur les processus transverses (au niveau
de leur bases, partie inféro-antérieure des processus transverses). Les foramens intervertébraux
laissent sortir les racines nerveuses de L1 jusqu'à L5, celles-ci s’entremêlent et forment le plexus
lombaire, situé entre les insertions rachidiennes des deux chefs du muscle grand psoas.
Le nerf fémoral est formé à partir des racines nerveuses de L2, L3 et L4, dont principalement L3 et
L4 (la contribution L2 est plus faible).
Les racines nerveuses provenant de L2 et L3 se réunissent premièrement en regard du corps
vertébral de L4, puis ce contingent est rejoint par la racine L4 au niveau de du corps vertébral de la
5ème vertèbre lombaire.
Le nerf fémoral poursuit son trajet en bas et en dehors, contourne le chef superficiel du muscle
psoas et émerge à son bord latéral pour cheminer ensuite sur sa face ventrale jusqu’au ligament
inguinal.
Muscle ilio-psoas
Nerf subcostal
Nerf ilio-hypogastrique
Nerf cutané latéral de la cuisse
Nerf ilio-inguinal
Nerf génito-fémoral
Nerf obturateur
L1
L2
L3
L4
Nerf fémoral
Nerf cutané latéral de
la cuisse
Nerf obturateur
Nerf génito-fémoral

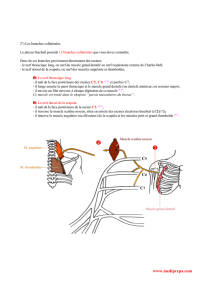
B. TRIGONE FEMORAL
Le trigone fémoral est délimité en haut par le ligament inguinal, en dedans par le relief du muscle
long adducteur (appartenant au compartiment médial de la cuisse), en dehors par le bord médial
du muscle sartorius.
Le nerf fémoral passe sous le ligament inguinal, accompagné médialement par l'artère et la veine
fémorale ainsi que des vaisseaux lymphatiques, puis il se divise très rapidement en quatre
branches : le nerf musculaire latéral, le nerf musculaire médial et le nerf saphène (branche
terminale la plus importante du nerf fémoral en terme de volume). Il est au contact du fond du
trigone fémoral, sur la face antéro-interne du muscle psoas-iliaque, recouvert d'un fascia.
Figure n°3 : Trigone fémoral (d’après Atlas d’anatomie, par P. Tank et T. Gest)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
1
/
46
100%