Trouble déficitaire de l’attention avec ou sans

Médecine
& enfance
La collaboration entre les méde-
cins de premier recours (pédiatre,
médecin généraliste, pédopsy-
chiatre, médecins de PMI ou de l’Educa-
tion nationale) et les médecins exerçant
dans des structures pluridisciplinaires
permettant de poser le diagnostic et les
indications thérapeutiques est essentiel-
le. Cet article vise à aider les médecins
de premier recours à exercer pleinement
leur rôle, aussi bien dans le diagnostic
que le suivi des enfants et adolescents
présentant un trouble déficit de l’atten-
tion, avec ou sans hyperactivité. Ce rôle
s’appuie notamment sur les recomman-
dations de bonne pratique médicale éla-
borées sous l’égide de la HAS et publiées
en 2014 [1], ainsi que sur les recomman-
dations élaborées au Canada [2] et au
Royaume-Uni [3].
LE MÉDECIN
DE PREMIER RECOURS
DANS LE REPÉRAGE
Trois groupes de symptômes peuvent
amener à évoquer le diagnostic de
trouble déficitaire de l’attention, avec
ou sans hyperactivité (TDA/H) : ceux
liés aux difficultés d’attention, ceux liés
à l’hyperactivité et ceux traduisant une
impulsivité motrice ou cognitive. Mais
d’autres signes d’appel, liés à des consé-
quences du trouble, peuvent coexister :
difficultés de comportement, de mémo-
risation, difficultés dans les apprentis-
sages scolaires, les relations sociales ou
la régulation émotionnelle (figure 1).
L’hyperactivité est souvent facilement
signalée par l’entourage de l’enfant (fa-
milial, scolaire, éducatif, sportif), car
« bruyante » et pouvant perturber l’acti-
vité des autres enfants ou des adultes.
Au contraire, l’inattention passe facile-
ment inaperçue chez un enfant calme,
« docile », qui ne pose pas de problème
de comportement. Ce n’est que l’analyse
fine de la plainte qui peut alors per-
mettre de la rattacher à l’inattention.
Les signes devant alerter diffèrent selon
l’âge de l’enfant. Ainsi, le comporte-
ment « hyperactif » est habituel chez de
petits enfants entre trois et six ans, qui
sont alors dans le plaisir et l’excitation
de la découverte de leurs possibilités,
mais sa persistance à un âge où l’enfant
est supposé s’adapter aux attentes habi-
tuelles de sa classe d’âge est évocatrice.
L’absence de signe d’alerte dans le
cadre de la consultation du médecin
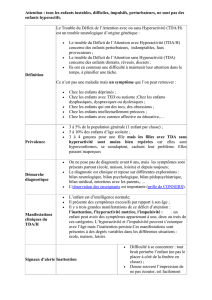
Le diagnostic et la prise en charge des enfants et des adolescents pré-
sentant un trouble déficitaire de l’attention reposent sur une collabora-
tion étroite avec les médecins de premier recours. Ils sont au contact ré-
gulier de l’enfant et de sa famille, peuvent recevoir la plainte, la situer
dans le contexte familial et développemental, et orienter le patient vers
les consultations spécialisées pour poser un diagnostic pluridisciplinai-
re. A partir du diagnostic, la prise en charge repose sur une approche
combinée associant les aménagements pédagogiques, le travail de gui-
dance parentale, des approches en thérapie sous différentes modalités,
des possibilités de rééducation, mais également la prise en charge des
comorbidités. L’indication d’un traitement pharmacologique s’intègre
dans le cadre de cette prise en charge combinée et nécessite à nouveau
la collaboration entre le médecin de premier recours et le spécialiste.
Ces différentes étapes ont été listées par le groupe de travail réuni par la
Haute Autorité de santé (HAS) autour des recommandations de bonne
pratique médicale sur le trouble. Les principales étapes en sont recen-
sées dans cet article.
Trouble déficitaire de l’attention avec ou sans
hyperactivité : la place du médecin de premier
recours et celle du spécialiste
T.N. Willig, clinique Ambroise-Paré et Réseau Ptitmip, Toulouse ; Groupe troubles scolaires, Association française de pédiatrie ambulatoire (AFPA)
A. Gramond, consultation de pédopsychiatrie, CHU Carémeau, Nîmes,
J.P. Blanc, pédiatre, Saint-Etienne ; Groupe troubles scolaires, Association française de pédiatrie ambulatoire (AFPA)
septembre 2016
page 177
04 sept16 m&e tdah place méd 25/09/16 13:34 Page177

n’élimine en aucune façon le diagnos-
tic : à court terme et dans un environne-
ment inhabituel, l’enfant peut parfaite-
ment inhiber son agitation ou son im-
pulsivité, ce qu’il ne peut généraliser à
plus long terme ou dans un environne-
ment plus habituel pour lui ou à l’inver-
se moins structuré, sans compter que le
médecin peut recevoir un enfant qui a
été « préparé » par ses parents en prévi-
sion de la consultation.
Certains signes peuvent être repérés par
des professionnels qui voient régulière-
ment l’enfant (enseignants, orthopho-
nistes) ou à l’occasion d’une consulta-
tion spécifique auprès d’un neuropsy-
chologue, d’un médecin spécialisé dans
les troubles des apprentissages ou mê-
me du médecin traitant de l’enfant. Ain-
si, des difficultés pour apprendre ou
restituer les leçons, avec un contraste
entre la mémorisation acquise le jour
même et la très faible restitution dès le
lendemain, peuvent traduire un trouble
de l’attention ou des fonctions exécu-
tives. Les relations sociales peuvent
également constituer un domaine de
difficultés important pour l’enfant, qui
peut être en demande d’interac tions,
mais dont l’agitation, ou le défaut de
contrôle de l’inhibition, lasse rapide-
ment ses camarades, voire entraîne un
rejet puis un isolement social. Enfin, les
difficultés de régulation émotionnelle
sont très fréquentes, les enfants pou-
vant alterner grosses colères et de-
mandes de tendresse, avoir une bonne
maîtrise de l’empathie, ainsi qu’une
compréhension préservée de l’humour
et du langage implicite. Cette labilité
émotionnelle peut être prédominante
chez certains enfants, ce qui oriente
alors vers une situation différente, pou-
vant représenter un diagnostic différen-
tiel : les « multiplex developmental di-
sorders » (MDD) et les troubles disrup-
tifs avec dysrégulation émotionnelle.
La première étape en pratique clinique
consiste en une analyse détaillée de la
plainte, à partir des propos de l’enfant,
de ceux des parents et des retours des
autres environnements de l’enfant (éco-
le, activités sportives, centre de loisirs,
cahiers, dessins). Plusieurs consulta-
tions peuvent être nécessaires pour bien
détailler l’histoire familiale, le parcours
développemental de l’enfant, réaliser un
examen clinique complet, rassembler les
retours d’informations des profession-
nels, de la famille et de l’école. En com-
plément, afin de mieux identifier et ca-
tégoriser les plaintes de la vie quotidien-
ne, plusieurs domaines doivent être
abordés lors de cette étape : le langage
oral, le domaine non verbal, les apti-
tudes sociales et les apprentissages. Cet-
te anamnèse et l’examen clinique appor-
tent une première orientation entre un
trouble complexe lié à des antécédents
périnatals, un retard global de dévelop-
pement, un trouble des interac tions so-
ciales et une origine génétique éventuel-
le (notamment dans le cadre d’une neu-
rofibromatose de type I), ou peuvent fai-
re évoquer la possibilité d’un trouble dé-
ficitaire de l’attention.
LA PLACE
DES CONSULTATIONS
SPÉCIALISÉES
DANS LE DIAGNOSTIC
La démarche diagnostique nécessite le
recours à une consultation spécialisée,
avec des professionnels ayant une bon-
ne connaissance du trouble, des comor-
bidités ainsi que des diagnostics diffé-
rentiels. Même si les examens neuro-
psychologiques ne contribuent pas à va-
lider les critères de diagnostic (en de-
hors de l’exclusion d’une déficience in-
tellectuelle bien entendu), qui sont es-
sentiellement comportementaux et cli-
niques, ils apportent un éclairage essen-
tiel sur le cadre général de fonctionne-
ment de la personne (figure 2).
Le diagnostic repose sur des critères
rassemblés au sein de deux grandes
classifications : la DSM5* et la CIM-10*.
Cette étape est habituellement réalisée
dans le cadre d’une consultation spécia-
lisée, où sont également utilisés des ou-
tils d’auto- et d’hétéro-évaluation (ques-
tionnaires de Conners, SNAP-IV*,
ADHD-RS*). Ces questionnaires per-
mettent de rassembler des retours d’in-
formation venant de chacun des pa-
rents, des enseignants et de l’adoles-
cent. La validation des critères de dia-
gnostic peut également être réalisée en
référence à leur liste lors de la consulta-
tion : le tableau I résume les critères
diagnostiques de la DSM-5, et les cri-
tères de la CIM-10 sont accessibles dans
le texte intégral des recommandations
Médecine
& enfance
septembre 2016
page 178
* DSM 5 : Diagnostic and Statistical Manual of Mental Disorders,
5erévision (manuel diagnostique et statistique des troubles
mentaux édité par l’Association américaine de psychiatrie).
CIM-10 : 10erévision de la Classification internationale des ma-
ladies. SNAP-IV : version modifiée du questionnaire de Swan-
son, Nolan et Pelham (http://herve.caci.pagesperso-orange.
fr/resources/TDAH/Infos-et-docs/SNAP_French.pdf. ADHD-RS :
Attention-Deficit with Hyperactivity Rating Scale IV.
Figure 1
La démarche du médecin de premier recours face à une plainte
Médecin de premier recours
Interrogatoire, questionnaires, examen clinique
– Depuis plus de six mois, découverte avant l’âge de 12 ans
– Dans différents environnements
– En excluant d’autres causes : maltraitance, carences éducatives,
troubles des interactions sociales, troubles psychiatriques
pouvant expliquer le diagnostic
– Rechercher un trouble sensoriel : vision, audition
– Eliminer une pathologie génétique sous-jacente
– Entraînant un retentissement important sur la scolarité, la vie
familiale ou professionnelle, les relations sociales
Difficultés d’attention
± hyperactivité
± impulsivité
Egalement évoqué
devant des difficultés :
– comportement
– mémorisation
– apprentissages
– relations sociales
– régulation émotionnelle
±
04 sept16 m&e tdah place méd 25/09/16 13:34 Page178

de la HAS (p. 74-75) [1]. La confronta-
tion de ces différentes sources d’infor-
mation, qui offrent des regards diffé-
rents et complémentaires, enrichit l’éva-
luation de la situation de l’enfant.
Dans tous les cas, la réalisation d’un bi-
lan d’efficience intellectuelle est indis-
pensable, d’une part pour confirmer le
caractère spécifique du trouble suspecté
(en éliminant une déficience intellec-
tuelle), d’autre part pour mieux com-
prendre les potentialités de l’enfant (le
TDA/H pouvant représenter un obstacle
à leur mise en œuvre, notamment pour
les enfants de haut potentiel intellec-
tuel). Parmi les différents indices, deux
sont en général significativement abais-
sés : l’indice de mémoire de travail et
celui de vitesse de traitement. Ce bilan
d’efficience intellectuelle peut être com-
plété par des explorations neuropsycho-
logiques plus spécialisées, portant sur
les différentes fonctions attentionnelles
et exécutives (planification, inhibition
de l’impulsivité motrice ou cognitive,
flexibilité mentale…).
En pratique, plusieurs présentations cli-
niques coexistent : forme prédominant
sur l’inattention, ou prédominant sur
l’hyperactivité/impulsivité, ou formes
combinées, ou forme inattentive « res-
trictive ».
Dans sa démarche diagnostique, le mé-
decin doit distinguer dans la plainte les
difficultés directement liées au TDA/H
de celles liées aux comorbidités, qui sont
fréquentes : troubles des apprentissages,
trouble d’acquisition des coordinations
(TAC), troubles oppositionnels avec pro-
vocation (TOP), troubles des conduites,
troubles émotionnels (anxiété, dépres-
sion), troubles du sommeil, voire dépen-
dance aux substances addictives. Dans
tous les cas, la question d’une maltrai-
tance sous-jacente doit être envisagée,
soit comme étant à l’origine des symp-
tômes, soit dans le cadre d’une souffran-
ce ou d’un épuisement de l’entourage.
COMPLÉMENTARITÉ
ENTRE CONSULTATIONS
SPÉCIALISÉES
ET MÉDECIN DE PREMIER
RECOURS DANS
LA PRISE EN CHARGE
A partir de la confirmation du diagnos-
tic, l’analyse du retentissement des
troubles dans les différents domaines
de la vie de l’enfant ou de l’adolescent
est essentiel, afin d’en apprécier la sévé-
rité, l’étendue, et de guider le choix
entre les différentes options d’accompa-
gnement et de prise en charge (figure 3).
Dans le cadre de la consultation spécia-
lisée, plusieurs axes de prise en charge
sont proposés en fonction des difficultés
rencontrées par l’enfant et sa famille. La
prise en charge est basée sur une analy-
se dimensionnelle des capacités et des
difficultés de l’enfant (figure 4). Elle com-
prend, selon les recommandations, dif-
férents niveaux d’intervention dans le
cadre d’une prise en charge combinée.
La guidance parentale est indispen-
sable, réalisée notamment pour les en-
fants présentant des troubles opposi-
tionnels par des programmes d’entraî-
nement aux habiletés parentales sous
forme de groupes de Barkley [4] ou de
programmes Triple P : pratiques paren-
tales positives [5].
Les adaptations pédagogiques sont pro-
posées en lien avec l’équipe enseignan-
te, au travers des réunions d’équipe édu-
cative, des plans d’accompagnement
personnalisés (PAP) ou des projets per-
sonnalisés de scolarisation (PPS).
L’accompagnement psychologique indi-
viduel ou en groupe répond aux besoins
mis en évidence lors de l’évaluation. Il
peut comporter des programmes de thé-
rapie cognitivo-comportementale
(TCC), de remédiation cognitive ou une
psychothérapie de soutien [6-8].
L’accompagnement rééducatif par un
psychomotricien ou un neuropsycho-
logue peut si besoin être complété par
une prise en charge rééducative des co-
morbidités (orthophonie, ergothérapie).
L’indication éventuelle du traitement
pharmacologique par méthylphénidate
(seule molécule active disponible en
France) intervient en seconde inten-
tion, en complément des autres ap-
proches, parfois d’emblée dans les
formes sévères [9]. La mise en place du
traitement médicamenteux relève de la
consultation hospitalière spécialisée
(pédiatre, neuropédiatre, neurologue,
psychiatre), avec en général une consul-
tation de mise en place du traitement et
quelques semaines après une consulta-
tion de suivi pour déterminer le bénéfi-
ce et la tolérance, et proposer si besoin
une adaptation de la dose ou de la for-
me galénique. Il n’y a pas de nécessité
d’évaluation cardiologique systéma-
tique avant traitement (sauf en cas
d’antécédent familial de mort subite
d’origine cardiaque, de troubles du
rythme ou de conduction, de cardiopa-
thie sous-jacente). Enfin, une prise en
charge spécifique peut parfois être né-
cessaire, initialement ou secondaire-
ment, en cas d’anxiété importante, de
contexte dépressif…
Dans le cadre du traitement médica-
menteux, une consultation de suivi est
réalisée tous les vingt-huit jours par le
médecin de l’enfant, pour évaluer la
Médecine
& enfance
septembre 2016
page 179
Figure 2
Consultation spécialisée à visée
diagnostique
Critères diagnostiques DSM V et CIM 10
Bilan d’efficience intellectuelle
Evaluation de l’attention et des fonctions
exécutives
Trouble déficitaire de l’attention :
– prédominant sur l’attention
– prédominant sur l’hyperactivité/impulsivité
– combiné
– forme inattentive restrictive (pure)
Comorbidités :
– apprentissages (langage écrit, calcul)
– coordinations, écriture, visuoconstruction
– troubles oppositionnels
– troubles des conduites
– troubles émotionnels (anxiété, dépression)
– troubles de sommeil
– dépendance aux substances addictives
– maltraitance
+
±
04 sept16 m&e tdah place méd 25/09/16 13:34 Page179

Médecine
& enfance
septembre 2016
page 180
Tableau I
Critères DSM-5 : trouble déficit de l’attention/hyperactivité (American Psychiatric Association, 2013)
A. Un mode persistant d’inattention et/ou d’hyperactivité-impulsivité qui interfère avec le fonctionnement ou le développement et qui est caractérisé
par A1 et/ou A2
A1. Inattention A2. Hyperactivité/impulsivité
6 (ou plus) des symptômes dans la catégorie A1 et/ou A2 ont persisté pendant au moins six mois, à un degré qui ne correspond pas au niveau de
développement et qui a directement des conséquences négatives sur les activités sociales et scolaires/professionnelles (remarque : les symptômes ne
sont pas seulement la manifestation d’un comportement d’opposition, d’une déficience, d’une hostilité ou de l’incompréhension de tâches ou
d’instructions. Pour les grands adolescents et les adultes (dix-sept ans et plus), au moins 5 symptômes sont exigés)
B. Certains des symptômes d’hyperactivité/impulsivité ou d’inattention étaient présents avant l’âge de 12 ans
C. Certains des symptômes d’inattention ou d’hyperactivité/impulsivité sont présents dans deux ou plus de deux types d’environnement différents
(ex. : à la maison, à l’école, ou au travail ; avec des amis ou des relations ; dans d’autres activités)
D. On doit clairement mettre en évidence une altération cliniquement significative du fonctionnement social, scolaire ou professionnel et de la qualité
de vie
E. Les symptômes ne surviennent pas exclusivement au cours d’une schizophrénie ou d’un autre trouble psychotique et ils ne sont pas mieux
expliqués par un autre trouble mental (trouble thymique, trouble anxieux, trouble dissociatif, trouble de la personnalité, intoxication par une prise
de substance ou son arrêt)
Sous-types cliniques :
– condition mixte ou combinée : les critères A1 et A2 sont satisfaits pour les six derniers mois
– condition « inattention » prédominante : le critère A1 est satisfait, le critère A2 n’est pas satisfait et trois symptômes ou plus du critère A2 sont présents
pour les six derniers mois
– condition « inattention » restrictive : le critère A1 est satisfait mais pas plus de deux symptômes du critère A2 sont satisfaits pour les six derniers mois
– condition « hyperactivité/impulsivité » prédominante : le critère A2 est satisfait pour les six derniers mois mais pas le critère A1
Souvent ne parvient pas à prêter attention aux détails ou fait des fautes
d’étourderie dans les devoirs scolaires, le travail ou d’autres activités
(ex. : néglige ou oubli des détails, le travail n’est pas précis)
A souvent du mal à soutenir son attention au travail ou dans les jeux
(ex. : a du mal à rester concentré durant un cours, une conversation, la
lecture d’un texte long)
Semble souvent ne pas écouter quand on lui parle personnellement (ex. :
son esprit paraît ailleurs, même en l’absence d’une distraction manifeste)
Souvent ne se conforme pas aux consignes et ne parvient pas à mener à
terme ses devoirs scolaires, ses tâches domestiques ou ses obligations
professionnelles (ex. : commence le travail mais perd vite le fil et est
facilement distrait)
A souvent du mal à organiser ses travaux ou ses activités (ex. : difficultés à
gérer des tâches séquentielles ; difficultés à conserver ses outils et ses
affaires personnelles en ordre ; complique et désorganise le travail ; gère
mal le temps ; ne respecte pas les délais fixés)
Souvent évite, a en aversion ou fait à contrecœur les tâches qui
nécessitent un effort mental soutenu (ex. : le travail scolaire ou les devoirs
à la maison ; pour les adolescents et les adultes, préparation de rapports,
formulaires à remplir, revoir un long article)
Perd souvent les objets nécessaires à son travail ou à ses activités (matériel
scolaire, crayons, livres, outils, portefeuille, clés, papiers, lunettes,
téléphone mobile)
Souvent se laisse facilement distraire par des stimulus externes (pour les
adolescents et les adultes, cela peut inclure passer du «coq à l’âne »)
A des oublis fréquents dans la vie quotidienne (ex. : faire les corvées, les
courses ; pour les adolescents et les adultes, répondre à ses appels, payer
ses factures, respecter ses rendez-vous)
Remue souvent les mains ou les pieds, ou se tortille sur son siège
Se lève souvent en classe ou dans d’autres situations où il est supposé
rester assis (ex. : se lève de sa place en classe, au bureau ou à son travail,
ou dans d’autres situation qui nécessitent de rester assis)
Souvent court ou grimpe partout, dans les situations où cela est
inapproprié (remarque : chez les adolescents ou les adultes, cela peut se
limiter à un sentiment d’agitation)
A souvent du mal à se tenir tranquille dans les jeux ou les activités de loisir
Est souvent « sur la brèche » ou agit souvent comme s’il était «monté sur
ressorts » (ex. : est incapable ou n’arrive que difficilement à se tenir
immobile pendant un long moment, comme dans les restaurants, les
réunions ; peut être perçu par les autres comme agité ou comme difficile à
suivre)
Souvent, parle trop
Laisse souvent échapper la réponse à une question qui n’est pas encore
entièrement posée (ex. : termine la phrase de son interlocuteur; ne peut
attendre son tour dans une conversation)
A souvent du mal à attendre son tour (ex. : lorsque l’on fait la queue)
Interrompt souvent les autres ou impose sa présence (ex. : fait irruption
dans les conversations, les jeux ou les activités ; peut commencer à utiliser
les biens d’autrui sans demander ou recevoir leur autorisation; pour les
adolescents et les adultes peut s’immiscer ou s’imposer et reprendre ce
que d’autres font)
04 sept16 m&e tdah place méd 25/09/16 13:34 Page180

tolérance, rédiger la nouvelle prescrip-
tion et suivre avec la famille les difficul-
tés éventuellement rencontrées dans la
vie quotidienne et à l’école. Le médecin
doit donc bien connaître les effets se-
condaires les plus fréquents, qui consti-
tuent en fait rarement une cause d’arrêt
du traitement. Ainsi, les troubles diges-
tifs ou d’appétit sont le plus souvent ac-
ceptables, mais peuvent nécessiter de
bien s’assurer que l’enfant prend un vrai
petit-déjeuner le matin. Cette anorexie
est souvent compensée par un goûter
plus important. La majoration de tics
peut en revanche devenir un obstacle et
nécessiter une réévaluation aussi bien
diagnostique que thérapeutique. Dans
les premiers jours ou semaines de trai-
tement, des fluctuations émotionnelles
peuvent survenir, mais s’atténuent sou-
vent au fil du temps. En revanche, leur
majoration peut traduire une dépres-
sion et nécessite une évaluation, un ac-
compagnement spécifique et la rééva-
luation de la poursuite du traitement.
Les troubles anxieux sont fréquemment
présents dès le diagnostic, mais dispa-
raissent le plus souvent quand l’enfant
commence à ressentir le bénéfice du
traitement et à pouvoir mieux mettre en
œuvre ses compétences grâce à la ré-
duction de son trouble d’attention.
La surveillance spécialisée, semestrielle
ou au minimum annuelle, dans le cadre
du traitement pharmacologique a pour
objet de vérifier les progrès de l’enfant,
de suivre et de coordonner les diffé-
rentes rééducations proposées, de re-
chercher et de prendre en charge les co-
morbidités en priorisant les proposi-
tions, et de déterminer si le traitement
pharmacologique reste encore nécessai-
re et adapté en posologie et en forme
galénique (tableau II). Cette consultation
est également l’occasion de rédiger ou
de mettre à jour les certificats (MDPH,
mutuelle, ALD le cas échéant).
Médecine
& enfance
septembre 2016
page 183
Figure 3
Axes de prise en charge et rôles du médecin de premier recours et du spécialiste
Figure 4
Approche dimensionnelle de la personne
Médecin spécialisé
Prise en charge combinée basée sur une analyse dimensionnelle de la personne :
– guidance parentale : Barkley, triple P
– adaptations pédagogiques
– psychothérapie individuelle ou en groupe, thérapie cognitivo-comportementale, remédiation
cognitive
– prise en charge en psychomotricité
– rééducation des comorbidités : orthophonie, ergothérapie
– indication de traitement médicamenteux en deuxième intention, ou d’emblée dans les troubles
sévères (prescription initiale hospitalière)
Pédiatre, médecin généraliste
Consultation mensuelle en cas de traitement par méthylphénidate :
– poids, taille, tension artérielle
– tolérance du traitement : appétit, douleurs abdominales, céphalées, anxiété, troubles de
l’humeur, tics
– adaptation possible de la dose ou de la présentation galénique
– ordonnance sécurisée tous les 28 jours
– nom de la pharmacie
– non renouvelable
Médecin spécialisé
Consultation spécialisée annuelle :
– coordination des soins rééducatifs, suivi des aménagements pédagogiques
– réévaluation du traitement pharmacologique
+
+
Communication
Responsabilité
individuelle
Loisirs
Soins
personnels
Vie socialeSanté
Vie domestique
Travail Fonctionnement
adaptatif
Sécurité
Tableau II
Différentes formes galéniques de méthylphénidate disponibles en France
Forme Action immédiate Action prolongée
Spécialité Ritaline®Ritaline LP®Quasym LP®Medikinet LM®Concerta®
Dosage et Comprimé Gélule* Gélule* Gélule* Comprimé**
présentation 10 mg 10, 20, 30, 10, 20, 30 mg 5, 10, 20, 18, 36,
sécable 40 mg 30, 40 mg 54 mg
Proportion de méthylphénidate LI/LP***
100 % LI 50/50 30/70 50/50 22/78
Durée d’action 3-4 h 8 h 8 h 8 h 12 h
* La gélule peut être ouverte et les microgranules donnés sur un produit frais, sans les croquer, en une prise
unique matinale.
** Le comprimé ne peut pas être ouvert ni modifié, ce qui peut représenter une limite pour les enfants réticents à
l’avaler. 18 mg de Concerta®correspond à 15 mg de méthylphénidate.
04 sept16 m&e tdah place méd 27/09/16 12:20 Page183
 6
6
 7
7
1
/
7
100%