Lire l'article complet

ACTUALITÉ
4
La Lettre d’Oto-rhino-laryngologie et de chirurgie cervico-faciale - no299 - juillet-août 2005
C
omme tous les ans, le congrès de la Société fran-
çaise de carcinologie cervico-faciale a réuni de
nombreux acteurs de la carcinologie française et
belge. Le congrès s’est déroulé les 19 et 20 novembre 2004, sous
la présidence du Pr Patrick Marandas, dans les luxueux locaux
du palais du Luxembourg.
Les thèmes retenus pour ces journées étaient les cancers de la
langue mobile et les progrès en radiochimiothérapie.
LES CANCERS DE LA LANGUE MOBILE
●
●
S. Agbo-Godeau (service de stomatologie, hôpital Pitié-Salpê-
trière) a tout d’abord rappelé la multiplicité des pathologies
linguales, ainsi que la nécessité d’un examen de la totalité de la
cavité buccale et d’un examen cutané. Une fois éliminés les
aspects non pathologiques tels que la langue géographique ou fis-
surée, les lésions sont analysées en utilisant les dénominations
utilisées par les dermatologues : enduit, érythème en plages ou
diffus, atrophie, bulle, vésicule, érosion, ulcération, plaque
blanche, pigmentation ou infiltration.
La langue noire villeuse, contrairement aux idées reçues, n’est
pas due à une mycose ; le seul traitement efficace est le décapage
(à la brosse à dents), parfois associé à un traitement par des réti-
noïdes locaux (Locacid®‚ par exemple). Les langues blanches
sont dues à une leucoplasie, liée au tabac ou idiopathique, à un
lichen plan ou, plus rarement, à une stomatite urémique, en cas
d’insuffisance rénale sévère. Les causes de langue rouge sont la
glossite losangique médiane (due à une mycose), les érythropla-
sies (rares, mais dont l’histologie correspond à une dysplasie
sévère ou un carcinome in situ) ou l’anémie (par carence en vita-
mine B12 ou carence en fer). Les allergies intrabuccales sont
rares, sauf au niveau des lèvres. Les principales allergies obser-
vées sont des allergies de contact aux raisins, aux tomates ou aux
cosmétiques. Il n’existe pas de tests allergiques muqueux. Le dia-
gnostic de glossodynie est un diagnostic d’élimination sur des
douleurs associées à un examen normal.
●
●
L. Ben Slama (service de stomatologie, hôpital Pitié-Salpê-
trière) a précisé les aspects de lésions précancéreuses. Les prin-
cipales lésions sur lesquelles apparaissent des dysplasies sont le
lichen plan et la leucoplasie. Les marqueurs tumoraux (p53 et
EGFR) n’ont pas d’application clinique. Le brossage biopsique
est à l’origine de nombreux faux positifs, les colorations et la
photo-illumination sont peu spécifiques. L’examen clinique et la
biopsie classique restent donc les principaux examens utilisés en
pratique quotidienne.
La leucoplasie est une lésion blanche qui ne peut être détachée
par le grattage. Les formes idiopathiques sont rares. La biopsie
différencie leucoplasie et lichen, car la leucoplasie est une hyper-
kératose sans infiltrat inflammatoire, contrairement au lichen.
Les lésions dégénèrent plus souvent si elles sont linguales, laté-
rales, et si, chez la femme, elles ont un aspect hétérogène. Il peut
se passer entre un et trente ans entre l’apparition de la lésion et
la survenue d’un cancer. Une surveillance clinique et histolo-
gique prolongée est donc indispensable.
Le lichen plan est une lésion relativement fréquente, survenant vers
50-60 ans, généralement bénigne. Elle se présente sur la langue
sous forme de lésions en réseau ou en plaque. L’analyse histolo-
gique montre un infiltrat inflammatoire. Le risque de cancérisa-
tion est de 1 à 2 %, et il est surtout fréquent sur les lésions d’allure
atrophique. Les poussées se traitent par un renforcement de
l’hygiène buccodentaire, la suppression des irritations et parfois
par des corticoïdes locaux, voire généraux dans les formes sévères.
●
●
F. Plantevin (institut Gustave-Roussy, Villejuif) a présenté un
travail original sur l’analgésie postopératoire après réalisation
d’un bloc du nerf mandibulaire (V3). Seize patients devant subir
une chirurgie d’exérèse carcinologique de type BPTM, pelvi-
glossectomie ou glossectomie ont reçu une injection de 10 ml de
ropivacaïne (Naropeine®) à 7,5 mg/ml, réalisée par voie sous-
zygomatique en préopératoire (n = 11) ou avant l’extubation
(n = 5), et ont été comparés à 15 patients témoins. L’EVA (échelle
XXXVIIeCongrès de la Société française
de carcinologie cervico-faciale
(19-20 novembre 2004, Paris)
37th Congress of the French Cervico-Facial Carcinology Society
●
B. Barry*, D. Chevalier**
* Service ORL, hôpital Bichat-Claude Bernard, GHU Nord, Paris.
** Service ORL, hôpital Claude-Huriez, CHU de Lille.
Mots-clés : Cancers de la langue - Imagerie - Ganglion -
Thérapies photodynamiques.
Keywords: Lingual carcinoma - Imaging - Node - Recons-
truction - Photodynamic therapy.

visuelle analogique) et la consommation de morphine ont été éva-
luées pendant les 48 heures postopératoires. La réalisation du
bloc du nerf mandibulaire en postopératoire permet d’obtenir une
EVA significativement inférieure à celle du groupe témoin pen-
dant les 20 premières heures postopératoires.
●
●
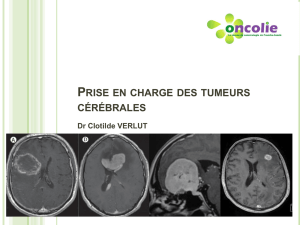
L’imagerie des tumeurs de la langue mobile a pour but de pré-
ciser l’extension locale et le statut ganglionnaire, et de rechercher
une deuxième localisation. R. Sigal (département d’imagerie, ins-
titut Gustave-Roussy, Villejuif) a comparé l’intérêt respectif de
l’imagerie par résonance magnétique (IRM) et du scanner dans le
bilan précis de l’extension tumorale locale des tumeurs de la
langue. Les principaux problèmes sont de préciser l’extension à
la ligne médiane, à la base de langue et au plancher antérieur et
latéral, et l’atteinte osseuse. L’IRM est supérieure au scanner pour
l’estimation de l’extension locale, car elle évalue mieux le
contraste tissulaire. Les artefacts liés à du matériel dentaire sont
rares et les muscles génioglosse et hyoglosse sont bien visibles en
IRM. Il faut cependant savoir qu’il n’y a pas de différenciation
possible en imagerie de la langue mobile et de la base de la langue,
car le V lingual n’est pas visible. Sur l’os, la visualisation de
l’atteinte de la corticale est meilleure au scanner, alors que l’enva-
hissement de la médullaire est mieux apprécié à l’IRM.
Sur une tumeur confinée à la langue, l’IRM est donc supérieure
pour préciser l’atteinte tissulaire, mais les deux examens sont
nécessaires s’il existe une extension osseuse.
●
●
Plusieurs équipes ont présenté leurs résultats de l’évaluation
de la technique du ganglion sentinelle dans les carcinomes épi-
dermoïdes T1 et T2 de la langue. Pour les patients présentant une
tumeur N0, la détection du ganglion sentinelle et son repérage
peropératoire permettent une analyse histologique sélective et
ont été, dans toutes ces études, comparés à l’étude histologique
de la pièce de curage. J. Paris (hôpital de la Timone, Marseille)
trouve une valeur prédictive négative de 100 % chez 21 patients
(curage négatif chez 24 patients dont le ganglion sentinelle était
négatif). Chez 7 patients dont le ganglion sentinelle était positif
en analyse histologique, 5 présentaient des métastases ganglion-
naires dans le curage complémentaire. F. Gallegos (hôpital
d’oncologie, Mexico, Mexique) a présenté des résultats sur une
série de 41 patients ayant bénéficié de la même stratégie sur des
tumeurs T1-T2 N0 de la cavité buccale. Le taux de faux négatifs
(ganglion sentinelle négatif avec métastases ganglionnaires dans
le curage) a été de 12 % (5 patients). R. Garrel (Montpellier,
Nîmes) a présenté une série de 18 patients sans cas de faux néga-
tifs. L. Traissac (Bordeaux) a présenté une série de 11 patients
dont 3 avaient des ganglions sentinelles négatifs avec des méta-
stases ganglionnaires dans le curage correspondant à 3 faux néga-
tifs. La technique du ganglion sentinelle dans les tumeurs de la
cavité buccale a donc certainement un intérêt pour limiter le
nombre de curages chez les patients N0 cliniques. Il s’agit d’une
technique encore en cours d’évaluation, car les modalités pra-
tiques restent très disparates, et on observe des discordances dans
certaines séries avec des faux négatifs sur le ganglion sentinelle.
●
●
La reconstruction des pertes de substances après exérèse de
tumeurs de la langue mobile répond avant tout à la nécessité de
donner de la mobilité à la langue restante. Le lambeau antébra-
chial (lambeau “chinois”) est une technique particulièrement élé-
gante et adaptée à cette reconstruction, car ce lambeau fin et
maniable présente une mobilité d’entraînement, notamment sur
les pertes de substances latérales. O. Dassonville (service ORL,
centre Antoine-Lacassagne, Nice) et C. Moure (service de chi-
rurgie maxillo-faciale, Amiens) ont rapporté l’expérience de leurs
équipes sur respectivement 45 et 65 reconstructions de pertes de
substance de la langue mobile, avec une fiabilité supérieure à
95 %. F. Kolb (institut Gustave-Roussy, Villejuif) a présenté les
différentes modalités de reconstruction en fonction de l’impor-
tance de la perte de substance, privilégiant le lambeau antébra-
chial pour les lésions de petite taille sur la langue (bifolié sur les
lésions latérales, trifolié sur les lésions antérieures) et le lambeau
de grand dorsal pour les grosses pertes de substance.
D. Hartl (institut Gustave-Roussy, Villejuif) a présenté l’apport
de la ciné-IRM dans l’évaluation de la déglutition après recons-
truction de la langue par lambeau libre microanastomosé. Il s’agit
d’une technique non invasive qui permet d’évaluer la mobilité
des structures et les mécanismes de compensation. La dégluti-
tion n’est proche de la normale que lorsqu’une partie de la base
de la langue a été préservée.
G. Verougstraete (CHU Brugmann, Bruxelles, Belgique) a étudié
les résultats fonctionnels de 9 patients opérés de cancers de la cavité
buccale (4 T1-T2, 3 T3, 2 T4) et reconstruits par lambeau libre
antébrachial. Les patients ont été évalués par des tests d’intelligi-
bilité, des tests d’articulation et une analyse des fréquences vocales.
La déglutition a été évaluée par vidéofluoroscopie. Les troubles
de l’élocution et de la déglutition ont été considérés comme
mineurs chez la plupart des patients. Deux patients ayant subi une
exérèse importante (18 à 24 cm2), surtout aux dépens de la langue,
et un patient ayant des antécédents de radiothérapie présentaient
des troubles de l’élocution et de la déglutition significatifs.
LES MODALITÉS THÉRAPEUTIQUES
●
●
La négativité des limites d’exérèse est un élément majeur dans
le contrôle local des cancers de la langue. J. Sarini (institut Clau-
dius-Régaud, Toulouse) rapporte une étude rétrospective portant
sur 79 patients dont 51 opérés d’un carcinome épidermoïde de la
langue mobile. Parmi les patients classés pT1 ou pT2, 55 %
(22/40) ont bénéficié d’un traitement complémentaire par curie-
ou radiothérapie, car les marges d’exérèse étaient jugées insuf-
fisantes. Il n’y a pas eu de répercussion des limites d’exérèse
insuffisantes sur le contrôle local. Les auteurs insistent sur la
nécessité de faire une exérèse avec des marges saines suffisantes
(1 à 2 cm), même pour de petites tumeurs. Des limites larges per-
mettent en effet d’éviter une radiothérapie complémentaire sur
les tumeurs de petite taille et de conserver une option thérapeu-
tique sur une éventuelle deuxième localisation tumorale.
●
●
L’analyse moléculaire des limites d’exérèse est certainement
une technique d’avenir dans la décision d’un traitement complé-
mentaire après exérèse chirurgicale des cancers ORL. S. Temam
(institut Gustave-Roussy, Villejuif) a présenté une série de
54 patients dont les limites d’exérèse des pièces opératoires his-
tologiquement saines ont été analysées sur la détection d’ADN
tumoral afin d’évaluer le risque d’échec locorégional. Vingt-six
patients présentaient des analyses moléculaires positives. Parmi
5
La Lettre d’Oto-rhino-laryngologie et de chirurgie cervico-faciale - no299 - juillet-août 2005

les 7 qui ont présenté une récidive tumorale, 5 faisaient partie des
patients ayant des limites moléculaires positives. Cet examen a
une valeur pronostique indépendante du stade TNM et du type
histologique de la tumeur (Temam S, Casiraghi O, Lahaye JB et
al. Clin Cancer Res 2004;15:4022-8).
Y. Mallet (centre Oscar-Lambret, Lille) a exposé les résultats
d’une étude portant sur 57 patients présentant des tumeurs cen-
trées sur la zone de jonction langue mobile/base de langue.
Douze et demi pour cent des tumeurs étaient classées T1, 43 %
T2, 34 % T3 et 10,5 % T4. Les patients ont été traités par chi-
rurgie première ou radiothérapie, parfois associée à une chimio-
thérapie. La survie à 3 ans sans maladie a été de 53 %. Le type
de traitement entrepris (chirurgie première versus radiothérapie)
et le stade T (T1 ou T2 vs T3-T4) ont été les facteurs de meilleur
pronostic en analyse multivariée.
N. Zwetyenga (service de chirurgie maxillo-faciale, CHU de Bor-
deaux) a présenté une analyse rétrospective de 223 patients traités
pour des cancers de la langue mobile avec un recul minimal de 5 ans.
La plupart des patients présentaient des tumeurs T1 ou T2, le plus
souvent traitées par association radio-chimiothérapie. Le statut gan-
glionnaire est apparu comme le facteur pronostique majeur. A. Cos-
midis a présenté une série rétrospective de 100 patients présentant
des tumeurs de la langue mobile (27 T1, 49 T2, 8 T3, 16 T4), dont
75 % étaient N0 clinique (cN0). Vingt-quatre ont été traités exclu-
sivement par chirurgie, 13 exclusivement par radiothérapie, 63 par
une association chirurgie et radiothérapie, et 16 ont eu en plus une
chimiothérapie. La survie selon la méthode de Kaplan-Meier a été
de 74 % à un an, de 53 % à 3 ans et de 57 % à 5 ans. Les facteurs
pronostiques ont été le stade T, le stade N, la rupture capsulaire et
l’âge, tous les patients de moins de 35 ans étant décédés dans les
18 mois suivant le traitement.
●
●
Y. Mallet (centre Oscar-Lambret, Lille, pour le GETTEC) a
présenté une étude multicentrique rétrospective portant sur
52 patients de moins de 35 ans ayant le plus souvent des tumeurs
peu avancées (75 % T1 ou T2, 76 % N0). Les modalités théra-
peutiques ont été très diverses, 58 % des patients ont eu une chi-
rurgie première. Le taux de non-stérilisation après le traitement
de première intention a été de 27 %. En outre, un tiers des patients
en rémission initiale ont présenté une récidive locale. La survie
globale a été de 84 % à un an, de 70 % à 3 ans et de 64 % à 5 ans
avec un seul cas de deuxième cancer. Malgré un bon état géné-
ral des patients et le stade précoce des tumeurs, les résultats sont
médiocres en termes de contrôle local et de survie, confirmant le
mauvais pronostic de ces tumeurs chez l’adulte jeune et la néces-
sité d’une thérapeutique initiale “agressive”, d’autant que ces
patients ne font pas de deuxième cancer.
●
●
Pour les patients âgés de plus de 75 ans, C. Ferron (CHU de
Nantes, pour le GETTEC) a présenté une étude multicentrique
rétrospective portant sur 145 patients (28 % T1, 42 % T2, 17 % T3,
13 % T4). Les patients présentant des tumeurs de petite taille T1 et
T2 ont été le plus souvent traités selon les modalités thérapeutiques
habituelles, avec un contrôle tumoral comparable. Les décès inter-
currents sont fréquents (62 % des T1, 38 % des T2). Les grosses
tumeurs T3 et T4 étaient souvent associées à une comorbidité
importante empêchant une thérapeutique curative avec une survie
médiocre.
●
●
B. Barry (hôpital Bichat, Paris) a rapporté les résultats carcino-
logiques et fonctionnels de la glossectomie transversale antérieure
sur une série rétrospective de 62 patients présentant une tumeur de
la langue mobile en première intention (31 cas) ou après l’échec
d’une radiothérapie (31 cas). Il s’agissait de tumeurs étendues clas-
sées T2, T3 ou T4 pour respectivement 6, 32 et 24 patients. Le sta-
tut ganglionnaire préopératoire était N0 pour 35 patients, N1 pour
10 patients, N2 pour 17 patients et N3 pour 1 patient. Les patients
opérés en première intention ont bénéficié d’une radiothérapie post-
opératoire. Deux tiers des patients avaient une alimentation satis-
faisante, le plus souvent mixée 2 mois après l’intervention. Les taux
de survie calculés par la méthode actuarielle ont été respectivement
de 42 % et de 26 % à 3 et 5 ans. La survie des patients opérés en
première intention a été meilleure (53 et 38 % à 3 et 5 ans) que celle
des patients opérés après radiothérapie, essentiellement du fait d’un
taux de récidives locorégionales très bas (4/31).
●
●
E. Motto (institut Gustave-Roussy, Villejuif) a rapporté l’expé-
rience de l’Institut sur une série de 38 patients opérés de tumeurs
T3 ou T4a à point de départ de la langue mobile. Le contrôle loco-
régional a été de 71 % et le taux de survie de 68 % à 3 et 5 ans.
●
●
Pour les volumineuses tumeurs inopérables ou nécessitant une
exérèse large de la langue, la radiothérapie est souvent proposée
en première intention. A. Lusinchi (institut Gustave-Roussy, Vil-
lejuif) a présenté une série de 76 patients traités pour des tumeurs
de la langue mobile (53 %) ou de la totalité de la langue (47 %).
Dix-neuf patients étaient inopérables, 41 relevaient d’une glos-
sectomie totale, parfois associée à une laryngectomie. Les patients
ont bénéficié d’une radiothérapie accélérée ou d’une radiochi-
miothérapie concomitante. Trente-huit échecs locaux ont été
observés. La survie à 5 ans a été de 26 %. Les auteurs insistent
sur la toxicité aiguë de ces thérapeutiques, mais constatent une
toxicité tardive acceptable.
Le traitement par thérapie photodynamique à la témoporphine
(Foscan®) est une technique nouvelle, encore réservée aux
patients
en échec des thérapeutiques conventionnelles. C. Hopper
(Londres)
et B. Tan (Amsterdam) ont exposé les résultats de cette technique
sur 66 patients présentant des tumeurs Tis, T1 ou T2 N0M0 de
moins de 25 mm de diamètre et de moins de 5 mm de profondeur
sur la langue ou le plancher buccal. L’administration de Foscan®
a été suivie, 4 jours plus tard, d’un traitement par illumination de
la tumeur au laser diode générant une lumière rouge non ther-
mique. Le taux de réponse complète a été de 93 % et 89 % pour
les tumeurs de la langue mobile et du plancher et de seulement
57 % pour les tumeurs de la base de la langue. L’échec de ce trai-
tement, lorsqu’il survient, est précoce (2 à 3 mois), et n’empêche
pas la mise en œuvre des thérapeutiques classiques.
En conclusion, le traitement des cancers de la langue est donc avant
tout chirurgical, associé à une radiothérapie postopératoire pour
les tumeurs T3 ou T4. Les tumeurs de petite taille, dont l’exérèse
est large, peuvent être traitées par chirurgie exclusive, permettant
de préserver l’avenir en cas de deuxième localisation tumorale. La
chirurgie a pu bénéficier des progrès de la reconstruction par les
lambeaux permettant d’améliorer les résultats fonctionnels. La
radiothérapie exclusive, si possible associée à une chimiothérapie,
est une alternative thérapeutique acceptable chez les patients pré-
sentant des tumeurs très évoluées ou inopérables.
■
ACTUALITÉ
6
La Lettre d’Oto-rhino-laryngologie et de chirurgie cervico-faciale - no299 - juillet-août 2005
1
/
3
100%