UE10 – Système Neurosensoriel Dr. Freppel

- 1 -
UE10 – Système Neurosensoriel
Dr. Freppel
Date : 23/01/20167 Plage horaire : 14h – 17h
Promo : DFGSM 3 2016-2017 Enseignant : Dr Freppel
Ronéistes :
Geoffroy PERRAULT
JC HOAREAU
Le tronc cérébral et le cervelet
I. Terminologie et rappels anatomiques
II. Le tronc cérébral
1) Noyaux
a) Substance réticulée
b) Noyau du raphé
c) Olive bulbaire
d) Noyaux graciles et cunéiformes
e) Locus coeruleus
f) Noyau rouge
g) Substantia negra
2) Voies ascendantes
3) Voies descendantes
4) Nerfs crâniens
III. Le cervelet
1) Vue Externe
2) Structure Interne
3) Les Fibres
4) Fonctions

- 2 -
I. Terminologie et rappels anatomiques
L'encéphale comporte le cerveau, le tronc cérébral et le cervelet. Si l’on rajoute à ces éléments la moelle
épinière, on a le névraxe ou SNC. Donc :
− Encéphale = cerveau + tronc cérébral + cervelet,
− Névraxe = encéphale + moelle épinière.
L'encéphale, comporte des centres d’intégration qui analysent les informations sensorielles afin de donner
des réponses motrices ou cognitives, basées sur l’expérience et les réflexes.
Au niveau de la terminologie on a :
− Le pro-encéphale (cerveau antérieur) qui correspond à toute la partie supérieure, avec le
télencéphale qu'on appelle communément le cerveau et le diencéphale qui est plus central.
− Le mésencéphale qui étymologiquement veut dire le cerveau
moyen. C'est la partie haute du tronc cérébral.
− Le rhombencéphale (cerveau postérieur), plus bas, composé
du métencéphale (cervelet +
protubérance ou pont) et du myélencéphale (moelle allongée ou
bulbe rachidien).
Le myélencéphale fait la jonction entre le tronc cérébral et la
moelle épinière.
Donc le tronc cérébral qu’on va maintenant aborder, stricto sensu
le mésencéphale, la protubérance ou pont et le myélencéphale. Le
cervelet ne fait pas partie en soi du tronc cérébral.
II. Le tronc cérébral
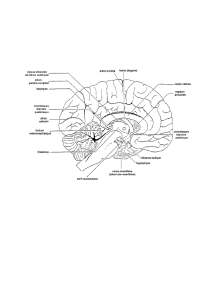
Sur ce schéma, on retrouve le tronc cérébral, la moelle épinière et les nerfs crâniens.
v Vue ventrale

- 3 -
On a, de haut en bas :
- les thalami en violet.
- Le tronc cérébral est visible en vert.
- le chiasma optique, structure représentée ici en jaune. Elle est située au-dessus, entre les deux parties du
mésencéphale.
- Juste au-dessous, entre les nerfs
optiques, on a la tige pituitaire et de chaque côté de celle-ci, les corps mamillaires (en violet).
- Le pédoncule cérébral est une partie du mésencéphale, la partie la plus haute.
- le vert clair représente la protubérance annulaire ou pont de varole.
Les 3 parties du tronc cérébral sont séparés par 2 sillons :
- le 1er sillon (le plus haut) est le sillon ponto-mésencéphalique
- celui du bas est le sillon ponto-protubérantiel.
Donc si on résume :
Le mésencéphale est divisé en 2 pédoncules cérébraux :
- En dessous on a la protubérance
-Plus bas on a la moelle allongée ou myélencéphale avec plusieurs sillons qui sont en avant :
è une fissure médiane ventrale
èune fissure latérale ventrale
Les nerfs crâniens seront revus en détail un peu plus loin dans ce cours.
• Le nerf III est à la jonction entre le mésencéphale et la protubérance.
• Le nerf trochléaire ou anciennement appelé nerf pathétique (IV) part de la face postérieure et s'enroule
tout autour du mésencéphale pour finir sur la face antérieure.
En dessous, on retrouve la protubérance annulaire mais il n'y a pas besoin de retenir ce terme (qui signifie
protubérance ou pont).
• Le nerf trijumeau est le plus gros des nerfs qu'on voit sur cette représentation. Il part du pont. A la
jonction entre le pont et le bulbe, on a la 6e paire crânienne qui s'appelle l'abducens
• latéralement, c'est le paquet acoustico-facial. Ce n’est pas facile de faire la différence entre les
paires 7 et 8 quand on regarde comme ça, puisqu’ils naissent de manière quasi-identique sur la face
latérale entre le pont et le mésencéphale.
Sous la protubérance et le pont, on va retrouver le bulbe en vert foncé, avec deux colonnes de chaque côté.
La plus antérieure, la plus médiane qui s'appelle la pyramide. C'est elle qui va donner son nom au faisceau
pyramidal, portion inférieure de la pyramide où va s'effectuer la décussation des voies descendantes. Plus
latéralement, on a l'olive bulbaire, portion la plus latérale par rapport à cette zone pyramidale. Elle contient
l’olive, qu'on étudiera un peu plus loin. Finalement, on a toutes les paires crâniennes restantes : le glosso-
pharyngien (IX), le X, le XI.

- 4 -
v Sur la vue latérale
On voit le thalamus en violet avec la bandelette optique qui circule plus en arrière que le chiasma.
On voit deux petites boules à l'arrière du tronc cérébral, les colliculi (colliculus au singulier) qui constituent
l'hypophyse.
Il y a un colliculus inférieur et un colliculus supérieur de chaque coté du tronc cérébral.
On retrouve le nerf trochléaire ou pathétique, qui part de la partie postérieure pour faire tout le tour. Puis la
protubérance ou le pont.
Au-dessous, on voit les pédoncules cérébelleux, endroit où s'attache le cervelet.
Il correspond aux trois pédoncules, parce que la représentation mentale qu'on a des pédoncules est souvent
fausse : on pense qu'ils sont séparés les uns des autres, mais quand on regarde une tranche du tronc cérébral,
on a l'impression qu'il y a un seul pédoncule cérébelleux. En effet, à l'intérieur ils sont divisés en fibres : ce
qui permet la distinction entre un pédoncule cérébelleux supérieur qui est en haut en vert un peu plus foncé,
un moyen vert plus clair et un inférieur.
On a ensuite le bulbe, avec la portion la plus visible : l'olive bulbaire. Au niveau du tronc cérébral entre les
deux pyramides, il y a un sillon qui s'appelle la fissure latérale ventrale, entre la pyramide et l'olive. On voit
aussi la fissure latérale dorsale qu'on ne voyait pas sur le schéma précédemment, en arrière de l'olive.
On retrouve enfin les colliculi, invisibles sur la vue de face, avec le colliculus supérieur (traitant les
informations visuelles) et le colliculus inférieur (traitant les informations auditives). Il s'agit de relais des
informations visuelles et auditives venant de la partie postérieure du mésencéphale.

- 5 -
v Sur la face dorsale, on retrouve :
-les thalami en violet.
- En dessous, on a l'épiphyse ou glande pinéale.
- Puis les colliculi, le gauche supérieur et inférieur et le droit supérieur et inférieur. Ils sont séparés par le
sillon cruciforme, représentant une croix entre les colliculi.
- On retrouve les nerfs crâniens qui naissent sur la partie postérieure, c’est-à-dire le nerf trochléaire.
- On voit une autre structure importante : le voile épendymaire supérieur. Il faut imaginer à cet endroit qu'on
a coupé le cervelet et que c'est le 4e ventricule complètement ouvert.
On a donc un voile épendymaire supérieur et un voile épendymaire inférieur qui constituent le toit du 4e
ventricule. Le tronc cérébral, c’est-à-dire la protubérance, correspond au plancher du 4e ventricule et ce
voile épendymaire + le cervelet constituent le toit du 4e ventricule.
- Ensuite ce qu'on voit en rouge, dans le 4e ventricule, ce sont les plexus choroïdes. Il n' y a pas des plexus
uniquement dans les ventricules latéraux et le 3e ventricule. Ils servent à la production du LCR tout comme
ceux situés dans le 4e ventricule. De chaque côté, sous le pédoncule cérébelleux, on a les foramens de
Luschka qui permettent au LCR de sortir du 4e ventricule.
- A la portion inférieure, on a le foramen de Magendie par lequel passe la plus grande partie du LCR.
- On retrouve derrière un sillon médian dorsal et le sillon cruciforme précédemment décrit.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
1
/
32
100%