Nouvelle consultation pour les jumeaux

E
CHOS
-
SCOOPS
Une patiente sur 80 attend des jumeaux. Les grossesses
gémellaires nécessitent un suivi plus important.
C
HECK
-
UP
Le service d’obstétrique
vient de créer une consul-
tation destinée aux
femmes enceintes de ju-
meaux. Responsable de
cette consultation, le Dr
Romaine Robyr Susini ex-
plique: "Les grossesses gé-
mellaires sont plus compli-
quées que les grossesses
uniques, et ce dès le 1er jour
jusqu’à l’accouchement.
Elles nécessitent un suivi ré-
gulier et très spécifique".
Pour se former à cet aspect
de l’obstétrique, le Dr Ro-
byr Susini est partie un an
et demi à Paris, à l’hôpital
de Poissy dirigé par le Pr
Yves Ville.
Une grossesse mono-
ou bichoriale?
En 2003, sur les quelque
3'700 naissances à la ma-
ternité, 64 patientes ont ac-
couché de jumeaux. L’âge
maternel plus avancé et la
procréation médicalement
assistée sont des facteurs
favorisant la survenue de
grossesses gémellaires.
"La première échographie
à douze semaines est cru-
ciale. Elle permet de définir
la chorionicité, à savoir s’il
y a un placenta (on parle
alors de grossesse mono-
choriale) ou deux (grosses-
se bichoriale). C’est la cho-
rionicité qui détermine la
prise en charge de ces gros-
sesses et non la zygocité
(vrais ou faux jumeaux)",
note le Dr Robyr Susini qui
assure le suivi échogra-
phique tandis que le Dr
Marie-Hélène Billieux s’oc-
cupe du suivi médical.
La prématurité et le re-
tard de croissance intra-
utérin sont des complica-
tions plus fréquentes chez
les jumeaux que dans les
grossesses uniques. Les
malformations sont aussi
trois fois plus nombreuses
chez les jumeaux monozy-
gotes. En cas de grossesse
unique, une naissance
avant trente-deux se-
maines de gestation inter-
vient dans 1 à 2% des cas.
Ce risque s’élève à environ
Ces dernières années,
les méthodes en matière
de dépistage prénatal ont
changé. Déterminer le
risque d’anomalie chro-
mosomique, notamment
de trisomie 21, par l’âge
maternel seul ne suffit pas.
Détecter la trisomie
Responsable de l’unité
de médecine fœtale et
d’échographie, le Dr Eric
Antonelli précise: "Aupa-
ravant, on proposait une
amniocentèse, c’est-à-dire
un prélèvement de liquide
amniotique, aux femmes
dès 35 ans. Réalisable seu-
lement à partir de la 15ese-
maine de grossesse, cet exa-
men comporte un risque de
fausse couche de 1%. Outre
ces inconvénients, cette pro-
cédure basée uniquement
sur l’âge maternel comme
facteur de risque ne permet-
tait de dépister que 30% des
enfants porteurs d’anoma-
lies chromosomiques,
puisque une majorité d’en-
fants porteurs de trisomie 21
naissaient de femmes de
moins de 35 ans".
Aujourd’hui, grâce aux
progrès réalisés en matiè-
l7
Pulsations l Décembre 2004 l Hôpitaux universitaires de Genève
Nouvelle consultation
pour les jumeaux
Les progrès du dépistage prénatal
En combinant l’âge de la mère avec des paramètres échographiques et hormonaux, il est possible
de déterminer le risque d’anomalie chromosomique dès le 1er trimestre de la grossesse.
6% lors de naissances gé-
mellaires bichoriales pour
atteindre 9% dans les gros-
sesses monochoriales.
"Pour dépister les femmes
à risque d’accoucher pré-
maturément, on fait une
échographie par voie vagi-
nale pour mesurer la lon-
gueur du col de l’utérus. Si
le col est court, il est possible
d’administrer, à partir de 24
semaines, une cure de cor-
ticoïdes à la mère afin de di-
minuer les risques de com-
plications liées à la préma-
turité. Passant jusqu’au
fœtus, les corticoïdes stimu-
lent la maturité des or-
ganes", note le Dr Robyr
Susini. L’accouchement de
jumeaux nécessite la pré-
sence d’une équipe com-
posée d’obstétriciens, d’un
anesthésiste, d’un pédiatre
et de sages-femmes.
Un nouveau traitement
au laser
Enfin, le syndrome du
transfuseur-transfusé sur-
vient dans 15% des cas de
re de dépistage prénatal, il
est possible d’éviter -ou, en
tout cas, de réduire gran-
dement- des examens dia-
gnostiques invasifs et donc
de diminuer le risque de
fausse couche, en détermi-
nant au 1er trimestre de
grossesse le risque indivi-
duel d’anomalie chromo-
somique à l’aide de mar-
queurs échographiques et
du dosage sanguin de deux
hormones. S’adressant aux
femmes de tout âge, cette
nouvelle procédure per-
met d’obtenir un taux de
dépistage nettement plus
élevé (90%) que les mé-
thodes se basant unique-
ment sur l’âge maternel.
Les marqueurs
de 1er trimestre
Concrètement, lors de la
première échographie -
dite de datation- qui a lieu
à la 12esemaine, l’obstétri-
cien examine l’épaisseur
de la nuque de l’embryon
appelée "clarté nucale" en
échographie. "La clarté nu-
cale est le paramètre le plus
important pour dépister une
grossesse à risque au cours
du 1er trimestre. Le risque
augmente avec l’épaisseur
de la clarté nucale", note le
Dr Antonelli.
Le dosage sanguin de
deux hormones du sang
maternel -le béta- hCG et
le PAPP-A- est aussi es-
sentiel. "L’analyse des taux
de ces hormones dans le
sang de la mère permet, en
combinaison avec l’âge ma-
ternel et la mesure de la
clarté nucale, de calculer au
1er trimestre le risque indivi-
duel d’anomalie chromoso-
mique. La détermination de
ce risque constitue la
meilleure base de décision
possible pour recourir ou
non à une analyse des chro-
mosomes de l’enfant à
naître, indispensable pour
un diagnostic fiable".
Cette analyse se fait par
choriocentèse (prélève-
ment du placenta sous
contrôle échographique
réalisable dès la 11esemai-
ne avec un risque d’avor-
tement spontané de 1,5%)
ou, plus tard, par amnio-
centèse. Le Dr Antonelli in-
siste sur l’importance de
l’information et du consen-
tement de la patiente: "La
femme doit être bien infor-
mée afin de pouvoir compa-
rer le risque d’avoir un en-
fant porteur d’anomalie
chromosomique avec le
risque d’une fausse couche
liée à une intervention com-
me la choriocentèse ou
l’amniocentèse". A noter
qu’un autre marqueur
échographique pour dé-
pister un risque d’anoma-
lie est l’absence de l’os na-
sal.
P.M.
grossesse monochoriale.
Le Dr Robyr Susini décrit
ce syndrome: "Un des fœtus
(le "petit" appelé donneur)
donne son sang à l’autre (le
"gros" appelé le receveur),
car leurs vaisseaux com-
muniquent sur le placenta.
Le receveur élimine cette
surcharge circulatoire en
urinant. Conséquence: la
mère se retrouve avec un vo-
lume important de liquide
dans l’utérus et peut souffrir
de contractions". Non trai-
té, ce syndrome aboutit à
une fausse-couche et à la
mort des deux fœtus dans
90% des cas.
Un traitement au laser
permet de sauver au moins
un enfant sur les deux
dans 75% des cas. "On in-
troduit un fœtoscope (ca-
méra) dans le ventre de la
mère et on insère une fibre
laser pour brûler les com-
munications vasculaires".
Ce traitement sera pro-
chainement pratiqué aux
HUG. "Jusqu’alors, on en-
voyait les patientes à Paris
ou à Berne qui est l’unique
endroit en Suisse disposant
de ce traitement".
Paola Mori
Etude DAME
DAME. Déclencher ou
Attendre en cas de
Macrosomie Estimée.
Comme son nom l’in-
dique, cet essai clini-
que qui est coordonné
à Genève et comprend
vingt centres français,
belges et canadiens,
porte sur les gros bébés
(estimés à 4 kilos à
terme) à la fin de la
grossesse. Faut-il pro-
voquer le travail d’ac-
couchement ou attendre
qu’il débute naturelle-
ment? Aujourd’hui, on ne
sait pas quelle attitude
est la meilleure.
Etude
STREPTOCOLI
Cette étude vise à met-
tre au point, en collabo-
ration avec le service
des maladies infectieu-
ses, une technique de
biologie moléculaire (PCR)
rapide pour identifier les
femmes en travail d’ac-
couchement porteuses
de Streptocoque du grou-
pe B ou de
E. Coli
K1. Ce
test permettra d’admi-
nistrer des antibiotiques
en cours de travail chez
les femmes positives et
de diminuer le risque
d’infection néonatale. La
technique est en cours
de validation chez 200
femmes.
Retourner
le fœtus
Autre étude : la moxibus-
tion en cas de présenta-
tion du bébé par le siège.
La combustion de bâton-
nets de moxa est em-
ployée dans la médecine
traditionnelle chinoise et
ses effets sont compa-
rables à ceux de l’acu-
puncture. On chauffe un
point sur le pied afin de
le stimuler, ce qui aurait
pour effet d’augmenter
les mouvements du
fœtus de sorte qu’il se
retourne. Pour tester son
efficacité, les patientes
sont divisées en deux
groupes: soit cette mé-
thode est appliquée entre
les 34eet 37esemaines,
soit elle ne l’est pas. Si
le bébé est toujours en
position de siège à la
37esemaine, on propose
de procéder à des ma-
nœuvres externes pour
tenter de le retourner.
Le Dr Eric Antonelli souligne que le dépistage prénatal est le fruit d’une col-
laboration entre l’unité de médecine fœtale et d’échographie, le laboratoire
d’hormonologie et le service de génétique médicale.
O. Currat
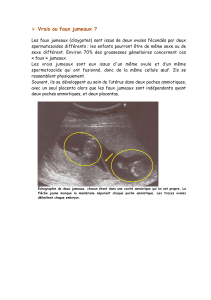
Une échographie est recommandée toutes les deux semaines en cas de
grossesse monochoriale. Une par mois suffit en cas de grossesse bichoriale.
On retrouve un placenta unique dans deux tiers des cas de grossesse
de vrais jumeaux.
J. Gregorio
1
/
1
100%