HTA DFGSP-3 17.10.2016 ENT

1
Stratégies thérapeutiques de prise
en charge de l’hypertension
artérielle essentielle
Audrey Castet-Nicolas
Laboratoire de Pharmacie Clinique
Module cardio-vasculaire
DFGSP3 S1 – octobre 2016

2
Prévalence selon l’Etude Nationale Nutrition Santé (ENNS, 2006-2007) (18-74 ans):
34% chez les hommes
28% chez les femmes
soit 13 millions estimés d'hypertendus en France
Prévalence augmente fortement avec l'âge (65-74 ans):
70% chez l'homme
65% chez la femme
HTA souvent méconnue
Souvent non traitée ou insuffisamment contrôlée
58% femmes et 42% hommes hypertendus sont correctement contrôlés (étude ENNS)
Facteurs de risque: consommation élevée de sel, d'alcool, exposition au stress,…
L'HTA est un facteur de risque
cardiovasculaire majeur: AVC, insuffisance coronarienne, IC, IDM
artériopathie des membres inférieurs, IRC, déclin cognitif, décès
Mais facteur de risque cardiovasculaire en partie modifiable importance d’une prise
en charge efficace
Généralités
BEH n°49-50, 2008

3
HTA essentielle (aucune étiologie identifiée) ≠ HTA secondaire (10% des cas)
Causes d’HTA secondaires:
• rénales: IRC, néphropathie unilatérale, HTA rénovasculaire
• surrénales: hyperaldostéronisme primaire, phéochromocytome, syndrome de Cushing
• grossesse: HTA gravidique
• HTA iatrogène: AINS, contraception œstro-progestative (éthinylestradiol), corticoïdes,
ciclosporine, tacrolimus, dérivés de l'ergot de seigle, vasoconstricteurs nasaux,…
Généralités

4
PAS ≥ 140 mm Hg et/ou PAD ≥ 90 mm Hg mesurées au cabinet médical et confirmées
sur plusieurs consultations
SFHTA recommande de mesurer la PA en dehors du cabinet médical pour confirmer
l’HTA avant d’instaurer un traitement médicamenteux (automesure ou MAPA), sauf en
cas d’HTA sévère
Définition
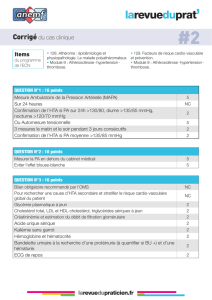
PA (mm Hg) Systolique Diastolique
Optimale < 120 et < 80
Normale 120 -129 et/ou 80 - 84
Normale haute 130 - 139 et/ou 85 - 89
Grade 1 (débutante) 140 - 159 et/ou 90 - 99
Grade 2 ( modérée) 160 - 179 et/ou 100 - 109
Grade 3 (sévère) ≥ 180 et/ou ≥ 110
Systolique isolée ≥ 140 et < 90
Recommandations Société Française d’Hypertension Artérielle (SFHTA), janvier 2013

5
Objectifs tensionnels
Obtenir un contrôle tensionnel dans les 6 premiers mois
Objectif tensionnel:
• 130 < PAS < 139 mm Hg et PAD < 90 mm Hg, y compris chez les diabétiques et les
patients avec maladies rénales
• Objectifs plus ambitieux proposés à certains patients après avis spécialisé
• PAS < 150 mm Hg, sans hypotension orthostatique chez le sujet > 80 ans
Recommandations Société Française d’Hypertension Artérielle (SFHTA), janvier 2013
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
1
/
34
100%




![EXII Exploitation d’une installation industrielle Installations haute tension [nouvelle version]](http://s1.studylibfr.com/store/data/008500893_1-ce1bcbfa853c7dcb5fe9f0d1673b72f8-300x300.png)