Quelle réforme pour l`assurance maladie

–France 2012/OFCE–
La santé, entre difficultés financières
et risques de dégradation qualitative
Gérard Cornilleau
La réputation du système de santé français est bonne, voire très bonne à l’extérieur comme
en France. Toutefois depuis quelques années des doutes apparaissent quant à la pérennité
de sa qualité, l’égalité de traitement des malades, ou la possibilité de financer une dépense
dont l’augmentation excède structurellement celle du revenu national. Ce chapitre propose
d’évaluer la pertinence de ces débats et des pistes de réforme envisagées.
Une dépense importante dont la croissance est restée modérée
Parmi les pays de l’Ocde, la France se place en 2004 dans le groupe de ceux qui dépensent
pour la santé de leur population environ dix points de PIB (tableau 1).
Tableau 1 Dépenses totales de santé en % du PIB
2004 1995 Variations 2004-1995
Etats-Unis 15.30 13.30 2.00
Suisse 11.60 9.70 1.90
Allemagne 10.90 10.30 0.60
France 10.50 9.40 1.10
Belgique 10.10 8.20 1.90
Portugal 10.00 8.20 1.80
Grèce 10.00 9.60 0.40
Canada 9.90 9.20 0.70
Norvège 9.70 7.90 1.80
Autriche 9.60 9.70 -0.10
Pays-Bas 9.20 8.10 1.10
Australie 9.20 8.00 1.20
Suède 9.10 8.10 1.00
Danemark 8.90 8.10 0.80
Nlle-Zélande 8.40 7.20 1.20
Italie 8.40 7.10 1.30
RU 8.30 7.00 1.30
Hongrie 8.30 7.40 0.90
Espagne 8.10 7.40 0.70
Japon 8.00 6.80 1.20
Finlande 7.50 7.40 0.10
Rép. Tch. 7.30 7.00 0.30
Irlande 7.10 6.70 0.40
Pologne 6.50 5.60 0.90
Rép. Slov. 5.90 5.80 0.10
Source : OCDE, Eco-santé.

8 pays, dont l’Allemagne, ont une dépense de santé comprise entre 9,5 et 11 %. La France
est donc loin d’être une exception. D’autre part, depuis 1995, la dépense française a
augmenté de 1,1 point de PIB ce qui la place cette fois tout à fait dans la moyenne (1 point
pour l’OCDE). Il n’y a donc pas trace d’une « explosion » des dépenses de santé en
comparaison internationale.
Ce diagnostic est confirmé par l’analyse de l’évolution des dépenses par habitant sur longue
période1. Si l’on tient compte de la contribution de la démographie (hausse de la population
et vieillissement) on observe que l’écart entre le taux de croissance du PIB par tête et celui
de dépense de santé par habitant, qui représente en gros la croissance autonome des
dépenses (celle qui ne s’explique ni par la hausse de la richesse, ni par l’augmentation de la
population et son vieillissement), est en nette diminution (graphique 1)
Graphique 1 : croissance autonome des dépenses de santé
-3.0%
-2.0%
-1.0%
0.0%
1.0%
2.0%
3.0%
4.0%
5.0%
1971
1972
1973
1974
1975
1976
1977
1978
1979
1980
1981
1982
1983
1984
1985
1986
1987
1988
1989
1990
1991
1992
1993
1994
1995
1996
1997
1998
1999
2000
2001
2002
2003
2004
2005
Ecart des taux de croissance observés et calculésde la consommation de biens et services de santé par
habitant, corrigée de l'effet du vieillissement ;
calculé = taux de croissance du Pib par tête (décalé de 2 ans) - taux de croissance des prix relatifs
Moyenne mobile sur 10 ans
Certes, on observe en 2004 et 2005 une croissance plus vive des dépenses, mais celle-ci ne
fait que compenser les réductions fortes des années quatre-vingt-dix et ne modifie donc pas
la tendance longue au ralentissement de la croissance des dépenses, confirmée en 2006.
1 Voir, Gérard. Cornilleau, Cyrille. Hagneré et Bruno. Ventelou, « L’Assurance maladie : soins de court
terme et traitement à long terme », Revue de l’OFCE n°91, octobre 2004.
–France 2012/OFCE–

Les difficultés financières de l’assurance maladie
Pourtant, la question du financement des dépenses de santé, et le « trou » récurent de la
Sécurité sociale, sont revenus sur le devant de la scène à partir de 2002 justifiant un
nouveau plan de réforme en 2004.
L’analyse détaillée des causes des problèmes financiers de l’assurance maladie montre
qu’ils résultent d’un défaut permanent d’ajustement des prélèvements au niveau requis par
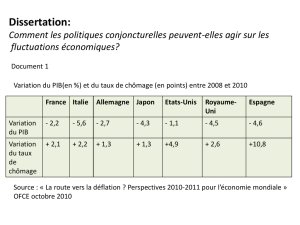
l’équilibre de long terme du régime2. Ainsi en 2003 le déficit observé d’environ 0,7 point de
PIB, s’expliquait pour 0,2 point par la situation conjoncturelle (le ralentissement de la
croissance économique ayant freiné les recettes) et pour 0,5 point par l’insuffisance
structurelle du financement (graphique 2).
Graphique 2 : déficit structurel et conjoncturel de l’assurance maladie
-0.8%
-0.6%
-0.4%
-0.2%
0.0%
0.2%
0.4%
1991 1992 1993 1994 1995 1996 1997 1998 1999 2000 2001 2002 2003
Déficit observé
Composante structurelle du déficit
Composante conjoncturelle du déficit
La réforme votée en août 2004 visait d’abord le rétablissement de l’équilibre financier par la
modération de l’augmentation des dépenses. Elle a apparemment produit ses effets
rapidement puisque la croissance des dépenses de santé est revenue, dès 2005, à 3,9 %
(2,7 % en volume) alors qu’elle avait atteint 6,4 % (3,3 en volume) en 2003 et 5.1 % (3,4 en
volume) en 2004. En 2006, le ralentissement devrait se confirmer, la tendance des dépenses
2 Voir Gérard. Cornilleau, Cyrille Haigneré et Bruno Ventelou, op.cit.
–France 2012/OFCE–

–France 2012/OFCE–
remboursées par l’assurance maladie étant inférieure à 3 %. D’autre part, le déficit de la
branche maladie de la sécurité sociale qui était de 11,6 milliards d’euros en 2004 est passé à
8 milliards en 2005 et devrait être ramené à 6 milliards en 2006.
Il est tentant d’imputer aux seules mesures structurelles du plan de 2004 ces évolutions
favorables. Mais l’observation de longue période des dépenses de santé et l’analyse des
facteurs de réduction du déficit incitent à modérer le commentaire. Comme on l’a vu, sur
longue période, les dépenses de santé augmentent plus rapidement que le PIB : de 1970 à
2000 leur part a doublé passant de 5 à 10 %. Depuis le milieu des années 1990 cette
croissance a fortement ralentie, mais il subsiste une tendance à la hausse de la part des
dépenses de santé dans la Pib de l’ordre de 0,1 point par an. Cette hausse résulte en partie
du vieillissement de la population (environ 1 point de croissance du volume des dépenses de
santé par habitant s’explique de cette manière), mais elle reflète aussi les effets du progrès
des techniques médicales qui rend les soins de plus en plus coûteux. Depuis la réforme, on
n’a pas observé d’inflexion significative de cette tendance. Le ralentissement de la hausse
des dépenses compense l’accélération qui avait été observée à la fin des années 90 et au
début des années 2000.
La réduction du déficit de l’assurance maladie observée en 2005 et 2006 résulte donc
essentiellement des mesures financières de la réforme de 2004. Celles-ci consistaient en
une hausse de la CSG, un transfert du budget de l’État (taxe sur le tabac), une augmentation
de la contribution des entreprises et un rééchelonnement du remboursement de la dette
sociale. La hausse prévue des ressources de l’assurance maladie était de 4,2 milliards
d’euros, répartie en 2,3 milliards d’augmentation de la CSG3, 0,9 milliard de contribution des
entreprises (C3S) et 1 milliard de transfert de droits de tabac perçus par l’État. Du côté des
dépenses, 1 milliard de remboursements a été économisé essentiellement du fait du non
remboursement de 1 euro par consultation. Enfin 1,1 milliard de dépenses financières a été
transféré à la CADES. Les mesures financières représentaient donc au total 6,3 milliards
d’euros. La baisse du déficit de l’assurance maladie entre 2004 et 2006 devrait atteindre 5,6
milliards.
3 Inégalement répartie entre les salariés, dont le taux de CSG a été augmenté de 0,16 point (du fait de
l’élargissement de l’assiette de 0,95 à 0,97 fois le salaire), les retraités (+ 0,4 point) et les revenus du
capital (+ 0,7 point). Cette hausse différenciée de la CSG a défavorisé les retraités (et les titulaires de
pension d’invalidité) au motif de l’harmonisation du prélèvement avec les salariés, alors que la réforme
de retraites ampute déjà leur pouvoir d’achat. L’harmonisation des prélèvements des retraités et des
salariés aurait dû passer par l’égalisation des taux de CSG, compensée par une augmentation des
pensions.

–France 2012/OFCE–
La question de la réforme de l’assurance maladie est donc toujours d’actualité.
Manifestement, la mesure phare de la réforme de 2004, l’organisation et la coordination du
parcours de soins à partir de l’obligation de visite du médecin référent, peine à produire des
effets sensibles. Du côté de l’hôpital, la mise en place du financement à l’activité en
remplacement du budget global est trop récente (seuls 10 % du budget des hôpitaux avait
été transféré sur la tarification à l’activité en 2004, 25 % en 2005 et 35 % en 2006) pour que
l’on puisse en tirer des conclusions quant à l’impact de la réforme sur le niveau des
dépenses et l’efficacité des soins. La seule évolution qui peut sembler structurelle, mais elle
est très récente, concerne la consommation de médicaments qui commence à fléchir en
même temps que les prescriptions de génériques se développent.
Faut-il dès lors attendre que la réforme produise son plein effet ? Ou faut-il envisager une
nouvelle réforme ? Celle-ci est sans doute d’autant plus nécessaire que des évolutions
inquiétantes ont vu le jour avec le refus de soin de bénéficiaires de la CMU de la part d’un
nombre significatif de médecins particulièrement parmi les spécialistes. La croissance
apparemment non contrôlée des suppléments d’honoraires réclamés par les médecins a
permis une augmentation très importante de leurs rémunérations, mais constitue aussi un
frein à l’accès aux soins des plus démunis qui renforce le sentiment d’une dégradation
qualitative du système de santé.
Les réformes structurelles entre le possible et le souhaitable
On peut classer en quatre catégories les mesures susceptibles d’être mises en œuvre : la
première est relative à la définition des soins qui doivent être remboursés par l’assurance
publique ; la deuxième regroupe les mesures qui peuvent influencer la demande de soins ; la
troisième concerne celles qui permettraient d’améliorer l’offre et la quatrième les mesures
visant à créer un système de soins intégré.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
1
/
14
100%