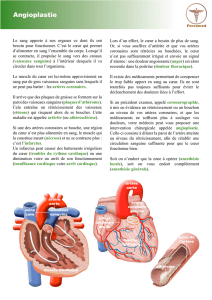
Quels sont les symptômes d`une pathologie

Informations au patient


Table des matières
Introduction ..........................................................................................3
Qu’est-ce qu’une pathologie vasculaire périphérique ? ......................................5
Quels sont les symptômes d’une pathologie vasculaire périphérique ? ...................7
Quelles sont les causes d’une pathologie vasculaire périphérique ? ....................... 8
Comment les médecins traitent-ils cette pathologie ? ......................................... 9
Qu’est-ce que le stent vasculaire GORE® TIGRIS® ? ...................................... 10
Comment le stent vasculaire GORE® TIGRIS® est-il implanté ? ........................ 13
Quels sont les risques liés au stent vasculaire GORE® TIGRIS® ? ....................... 14
À quels examens de suivi devrais-je me soumettre ? ........................................ 15
Quand dois-je appeler mon médecin ? ....................................................... 15
Où puis-je obtenir de plus amples informations ? ......................................... 15
Glossaire des termes médicaux .................................................................. 16
Questions à l’attention de mon médecin ..................................................... 18
1

Cette brochure vous est remise à titre de courtoisie par W. L. Gore & Associates.
Elle a pour but de fournir des informations utiles sur les facteurs
de risque et les symptômes couramment associés
aux pathologies vasculaires périphériques.
Elle offre en outre des informations sur une
nouvelle méthode de traitement mini-invasive
permettant de traiter cette maladie.
Nous espérons que ces informations vous
seront utiles à vous et à votre famille.
2

3
Introduction
Rien qu’aux États-Unis, entre 8 et 12 millions de personnes sont atteintes d’une forme de
pathologie vasculaire périphérique (PVP). Cette pathologie est due à l’accumulation de plaques
à l’intérieur des artères des membres inférieurs, entraînant une diminution de la circulation
sanguine. Cette brochure décrit cette pathologie et certaines des options thérapeutiques
disponibles.
Pour plus de facilité, nous avons inclus un Glossaire des termes médicaux à la page 18 et
réservé un espace à la page 21 de cette brochure pour vous permettre de noter vos questions et
d’en discuter avec votre médecin. Vous trouverez la définition des termes en caractères gras
dans le texte dans le Glossaire.
Cette brochure constitue uniquement un manuel d’informations et de références n’a pas
pour but de diagnostiquer un problème médical. Comme pour toute procédure chirurgicale
ou médicale, votre meilleure source d’informations et de conseils est votre médecin. Pour
de plus amples informations de W. L. Gore & Associates, composez le 00800.6334.4673 ou
consultez notre site Internet à l’adresse goremedical.com.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%